Clear Sky Science · fr
Un ouvre-jonction permet le traitement des tumeurs solides par des cellules CAR-T
Faire tomber les murs invisibles du cancer
Beaucoup des cancers les plus dangereux forment des masses solides profondément dans le corps, où les nouvelles immunothérapies puissantes peinent souvent à accéder. Cette étude explore une manière ingénieuse de « défaire temporairement » les jonctions serrées entre cellules tumorales pour que les cellules immunitaires anti-cancer, appelées cellules CAR-T, puissent enfin pénétrer et accomplir leur travail. Les résultats suggèrent une stratégie qui pourrait rendre une classe de thérapies prometteuses, aujourd’hui surtout efficace dans les cancers du sang, bien plus performante contre les tumeurs solides courantes.
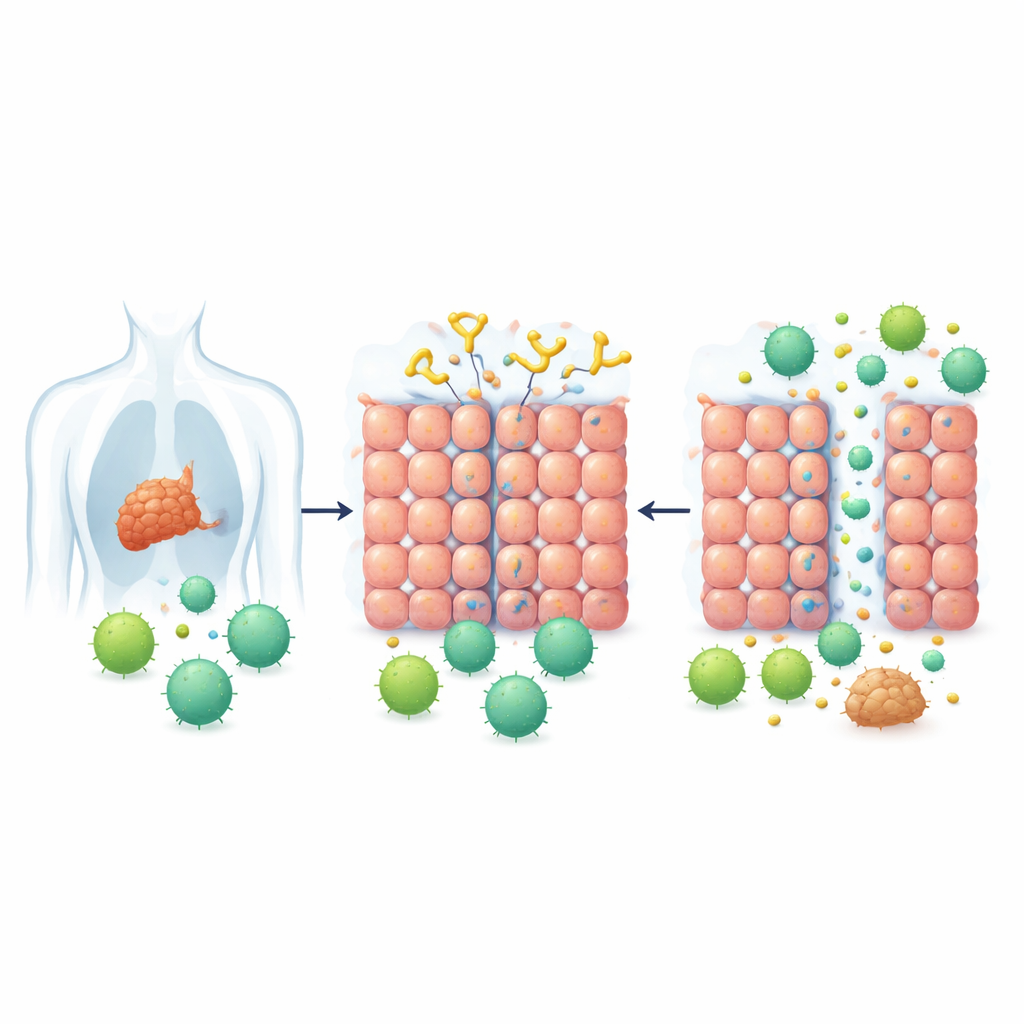
Pourquoi certaines tumeurs repoussent les traitements
Les tumeurs solides ne se contentent pas de croître ; elles se protègent aussi. L’une des défenses majeures est une couche de cellules fortement liées qui forme une sorte de mur de briques biologique. Ces connexions intercellulaires, ou jonctions, sont particulièrement robustes dans de nombreux cancers issus de tissus épithéliaux, comme les cancers du sein, du poumon, de la peau, du col de l’utérus et du côlon. Une protéine appelée desmogleïne 2 (DSG2) contribue à verrouiller ces jonctions. Des niveaux élevés de DSG2 sont fréquents dans plusieurs types de tumeurs et sont associés à une résistance aux traitements, rendant les tumeurs plus difficiles à traverser pour les médicaments et les cellules immunitaires.
Une serrure ouverte par un outil inspiré des virus
S’inspirant de la façon dont certains virus proches du rhume se glissent entre les cellules, des chercheurs ont auparavant conçu une série de protéines appelées Ouvre-Jonctions. Ces protéines se lient à DSG2 et relâchent brièvement les jonctions entre cellules. Dans cette étude, l’équipe s’est concentrée sur une version améliorée appelée JO-4, qui a une affinité beaucoup plus forte pour DSG2 et avait déjà montré un bon profil de sécurité et de ciblage tumoral dans des essais animaux. L’idée centrale était simple : si JO-4 pouvait fissurer temporairement les jonctions dans les tumeurs solides, alors les cellules CAR-T — des cellules immunitaires modifiées pour reconnaître un marqueur tumoral spécifique — pourraient enfin pénétrer la masse tumorale en grand nombre.
Tester l’idée dans des mini-tumeurs et chez la souris
Pour modéliser des tumeurs réelles, les scientifiques ont fait croître des cellules de cancer du sein en sphéroïdes tridimensionnels, de petites boules de cellules qui forment naturellement des jonctions serrées comme celles observées dans les tumeurs humaines. Ils ont utilisé des cellules CAR-T conçues pour reconnaître HER2, une protéine exprimée en forte quantité sur ces cellules cancéreuses. Lorsque les sphéroïdes étaient prétraités avec JO-4, les CAR-T ciblant HER2 infiltraient beaucoup plus profondément et en plus grand nombre que sans JO-4, tandis que des CAR-T hors cible ne montrèrent aucun bénéfice. Il est important de noter que JO-4 seul n’a ni tué les cellules tumorales ni stimulé l’activité des CAR-T sur des couches cellulaires plates dépourvues de jonctions serrées, indiquant que son effet principal était d’ouvrir des barrières physiques plutôt que d’empoisonner directement les cellules ou de surstimuler de façon générale les lymphocytes T.
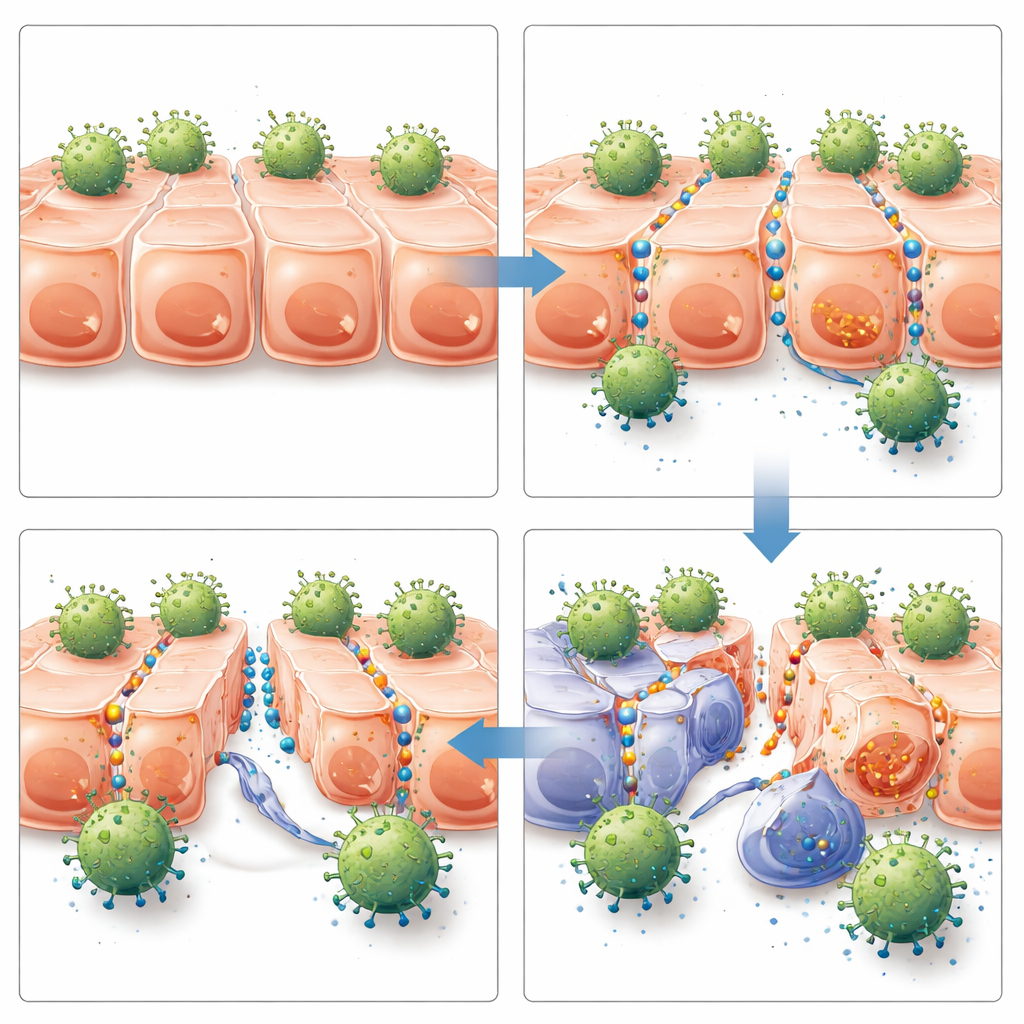
De l’accès amélioré à un meilleur contrôle tumoral
La question suivante était de savoir si cet accès accru aurait un impact chez des animaux vivants. L’équipe a implanté des cellules tumorales humaines du sein et de l’ovaire dans des souris immunodéficientes pour former des tumeurs solides. Une fois les tumeurs d’une taille mesurable, les souris ont reçu soit des CAR-T spécifiques de HER2, soit des CAR-T hors cible, soit aucun CAR-T — combinés avec JO-4 ou des traitements témoins. Seule la combinaison de CAR-T dirigés contre HER2 et de JO-4 a produit un contrôle fort et durable de la croissance tumorale dans les deux modèles. Les souris traitées par cette combinaison avaient plus de CAR-T à l’intérieur de leurs tumeurs, des signes plus importants d’activation des T dans la tumeur mais pas dans la rate, une croissance tumorale ralentie et une survie significativement plus longue. JO-4 seul, ou associé à des CAR-T hors cible, n’a pas apporté de bénéfice notable, ce qui renforce l’idée que l’effet dépend d’une attaque immunitaire ciblée une fois les jonctions ouvertes.
Ce que cela pourrait signifier pour les soins du cancer à l’avenir
Ensemble, ces résultats montrent que le relâchement temporaire des jonctions entre cellules tumorales peut transformer l’efficacité des CAR-T contre les tumeurs solides. En permettant aux CAR-T ciblés d’envahir le cœur de la tumeur et d’y rester actifs, la combinaison avec JO-4 a amélioré la destruction tumorale et la survie dans des modèles animaux. Si des résultats similaires se confirment chez l’humain, cette approche pourrait réduire les doses de CAR-T nécessaires, raccourcir des étapes complexes de fabrication et éventuellement fonctionner en synergie avec d’autres immunothérapies comme les inhibiteurs de points de contrôle. En termes simples, l’étude suggère que l’ouverture des portes physiques d’une tumeur peut être tout aussi importante que l’armement du système immunitaire pour la combattre.
Citation: Reed, S.J., Sharma, S., Novák, C. et al. Junction opener enables CAR T cell treatment of solid tumors. Sci Rep 16, 12529 (2026). https://doi.org/10.1038/s41598-026-43093-8
Mots-clés: cellules CAR-T, tumeurs solides, barrières tumorales, ouvre-jonction, immunothérapie du cancer