Clear Sky Science · pt
Abridor de junções permite tratamento com células CAR-T contra tumores sólidos
Derrubando as paredes ocultas do câncer
Muitos dos cânceres mais perigosos formam massas sólidas no interior do corpo, onde poderosas terapias imunológicas frequentemente têm dificuldade de alcançar. Este estudo explora uma maneira engenhosa de “deszipar” temporariamente as costuras apertadas entre células tumorais para que células imunes que combatem o câncer, conhecidas como células CAR-T, finalmente possam penetrar e cumprir sua função. O trabalho sugere uma estratégia que pode tornar uma classe promissora de terapias — atualmente bem-sucedida principalmente em cânceres hematológicos — muito mais eficaz contra tumores sólidos comuns.
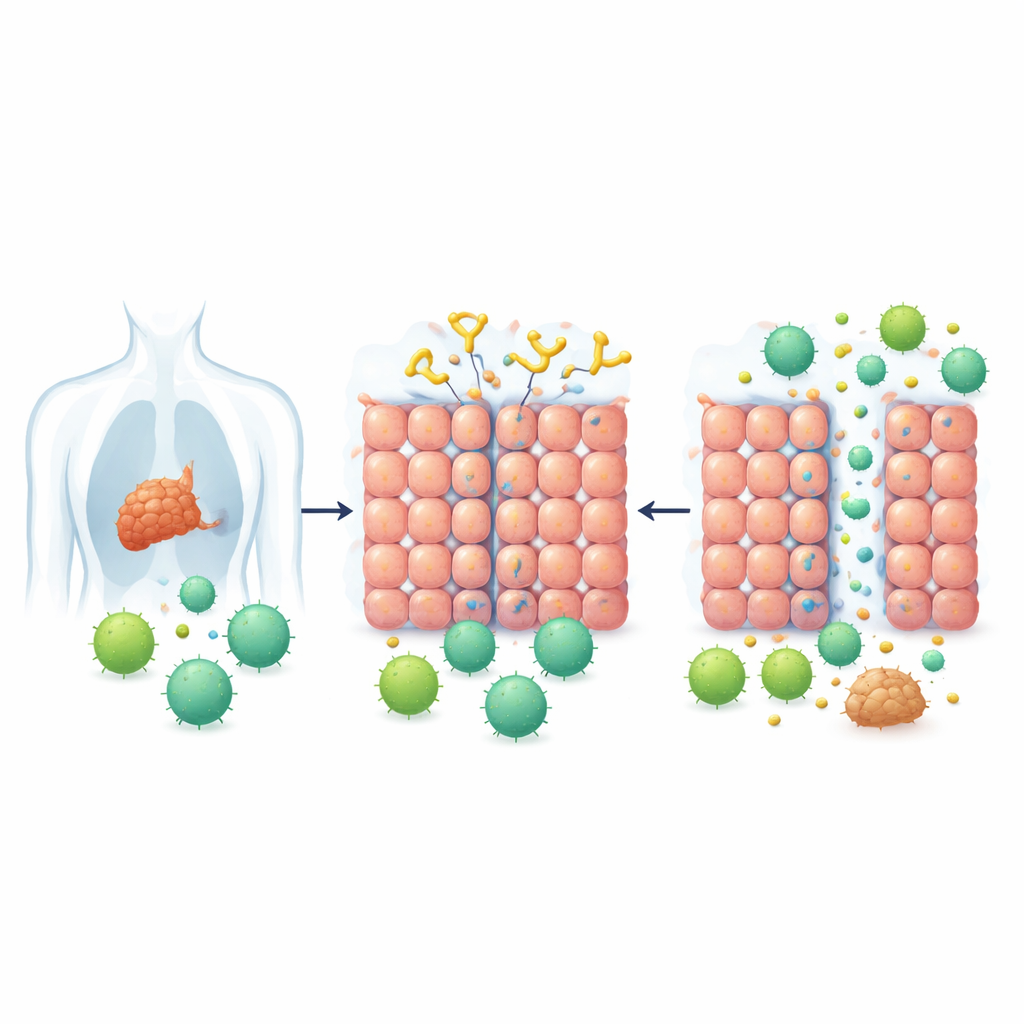
Por que alguns tumores impedem a entrada de tratamentos
Tumores sólidos não apenas crescem; eles também constroem defesas. Uma das defesas mais importantes é uma camada de células fortemente conectadas que formam uma espécie de parede biológica. Essas conexões entre células, ou junções, são especialmente fortes em muitos cânceres que se originam de tecidos epiteliais, como câncer de mama, pulmão, pele, colo do útero e cólon. Uma proteína chamada desmogleína 2 (DSG2) ajuda a trancar essas junções. Níveis elevados de DSG2 são comuns em vários tipos tumorais e estão associados à resistência ao tratamento, tornando os tumores mais difíceis de serem penetrados tanto por fármacos quanto por células imunes.
Um orifício de fechadura aberto por uma ferramenta inspirada em vírus
Inspirados em como certos vírus do tipo resfriado se esgueiram entre células, pesquisadores projetaram anteriormente uma série de proteínas chamadas Abridores de Junção. Essas proteínas se ligam à DSG2 e afrouxam brevemente as junções entre células. Neste estudo, a equipe concentrou-se em uma versão aprimorada chamada JO-4, que tem uma afinidade muito maior por DSG2 e já havia demonstrado bom perfil de segurança e direcionamento tumoral em testes animais. A ideia central era simples: se o JO-4 pudesse abrir as junções em tumores sólidos por um curto período, então as células CAR-T — células imunes geneticamente modificadas para reconhecer um marcador específico do câncer — poderiam finalmente entrar em massa no tumor.
Testando a ideia em mini-tumores e em camundongos
Para modelar tumores reais, os cientistas cultivaram células de câncer de mama em esferoides tridimensionais, pequenas bolas de células que formam naturalmente junções apertadas semelhantes às dos tumores humanos. Eles usaram células CAR-T projetadas para reconhecer HER2, uma proteína presente em altos níveis nessas células cancerosas. Quando os esferoides foram pré-tratados com JO-4, as células CAR-T direcionadas a HER2 infiltraram-se muito mais profundamente e em maior número do que sem JO-4, enquanto células CAR-T fora do alvo que não reconheciam HER2 não tiveram esse benefício. Importante, o JO-4 por si só não matou as células tumorais nem aumentou a atividade das CAR-T em camadas celulares planas sem junções apertadas, indicando que seu efeito principal foi abrir barreiras físicas e não envenenar diretamente as células ou superestimular T cells de modo geral.
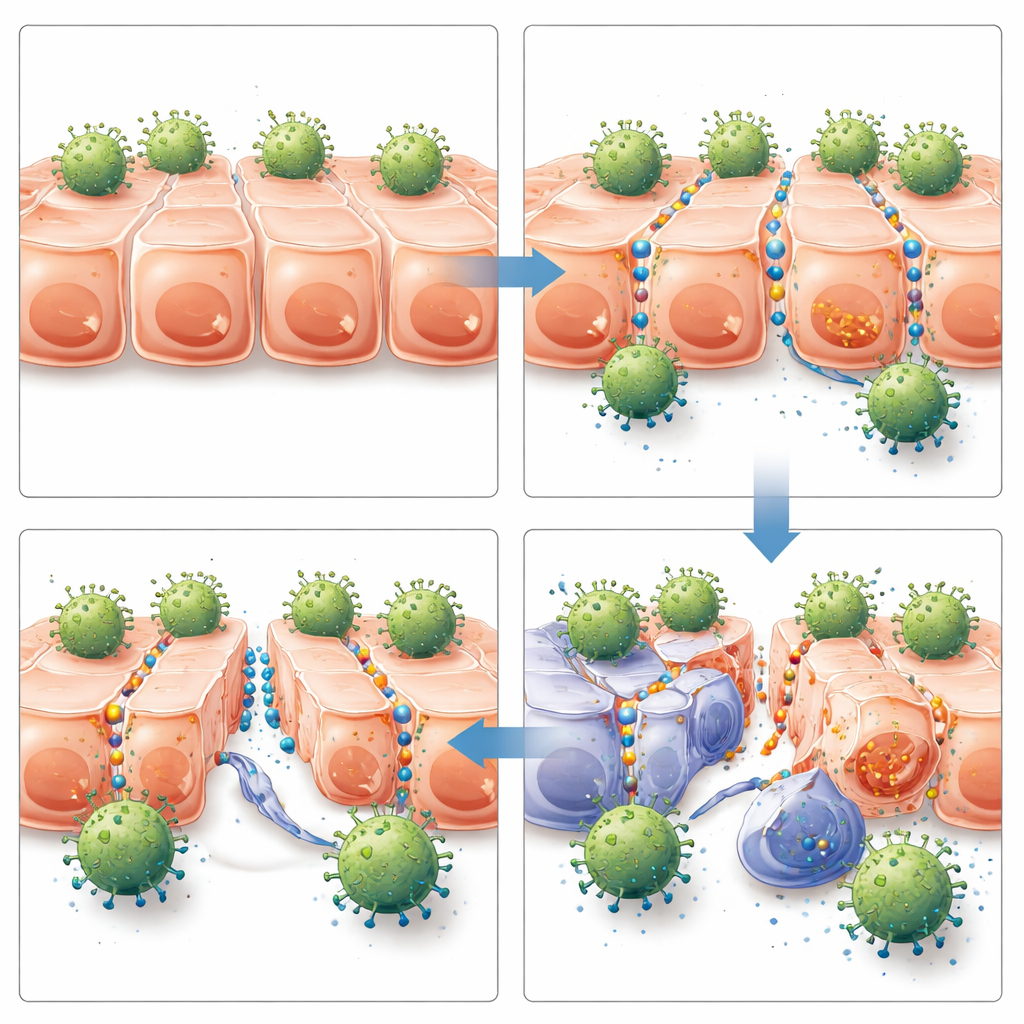
De melhor acesso ao melhor controle do tumor
A próxima questão foi se esse acesso melhorado faria diferença em animais vivos. A equipe implantou células tumorais humanas de mama e ovário em camundongos imunodeficientes para formar tumores sólidos. Depois que os tumores atingiram tamanho mensurável, os animais receberam ou células CAR-T específicas para HER2, ou CAR-T fora do alvo, ou nenhum CAR-T — combinados com JO-4 ou tratamentos controle. Somente a combinação de CAR-T direcionadas a HER2 mais JO-4 produziu controle forte e duradouro do crescimento tumoral em ambos os modelos. Camundongos tratados com essa combinação apresentaram mais células CAR-T dentro dos tumores, sinais maiores de ativação de T cells no tumor mas não no baço, crescimento tumoral mais lento e sobrevivência significativamente maior. JO-4 sozinho, ou em conjunto com CAR-T fora do alvo, não trouxe benefício significativo, reforçando que o efeito dependia do ataque imune direcionado depois que as junções foram abertas.
O que isso pode significar para o cuidado futuro do câncer
Em conjunto, os achados mostram que afrouxar temporariamente as costuras entre células tumorais pode transformar a eficácia das células CAR-T contra tumores sólidos. Ao permitir que CAR-T direcionadas inundem o núcleo do tumor e permaneçam ativas ali, a terapia combinada com JO-4 melhorou a destruição tumoral e a sobrevida em modelos animais. Se resultados semelhantes se mantiverem em humanos, essa abordagem poderia reduzir as doses de CAR-T necessárias, encurtar passos complexos de fabricação e possivelmente atuar em conjunto com outras imunoterapias, como inibidores de checkpoints. Em termos simples, o estudo sugere que abrir as portas físicas de um tumor pode ser tão importante quanto armar o sistema imunológico para combatê-lo.
Citação: Reed, S.J., Sharma, S., Novák, C. et al. Junction opener enables CAR T cell treatment of solid tumors. Sci Rep 16, 12529 (2026). https://doi.org/10.1038/s41598-026-43093-8
Palavras-chave: células CAR-T, tumores sólidos, barreiras tumorais, abridor de junções, imunoterapia contra o câncer