Clear Sky Science · nl
Opening van juncties maakt CAR-T-celbehandeling van solide tumoren mogelijk
De verborgen muren van kanker afbreken
Veel van de gevaarlijkste vormen van kanker vormen vaste massa’s diep in het lichaam, waar krachtige nieuwe immuuntherapieën vaak moeite hebben om te bereiken. Deze studie onderzoekt een slimme manier om tijdelijk de strakke naden tussen tumorcellen “open te ritsen”, zodat kankervijandige immuuncellen, bekend als CAR T-cellen, eindelijk naar binnen kunnen en hun werk kunnen doen. Het werk suggereert een strategie die een veelbelovende klasse therapieën, die tot nu toe vooral succesvol zijn bij bloedkankers, veel effectiever zou kunnen maken tegen veelvoorkomende solide tumoren.
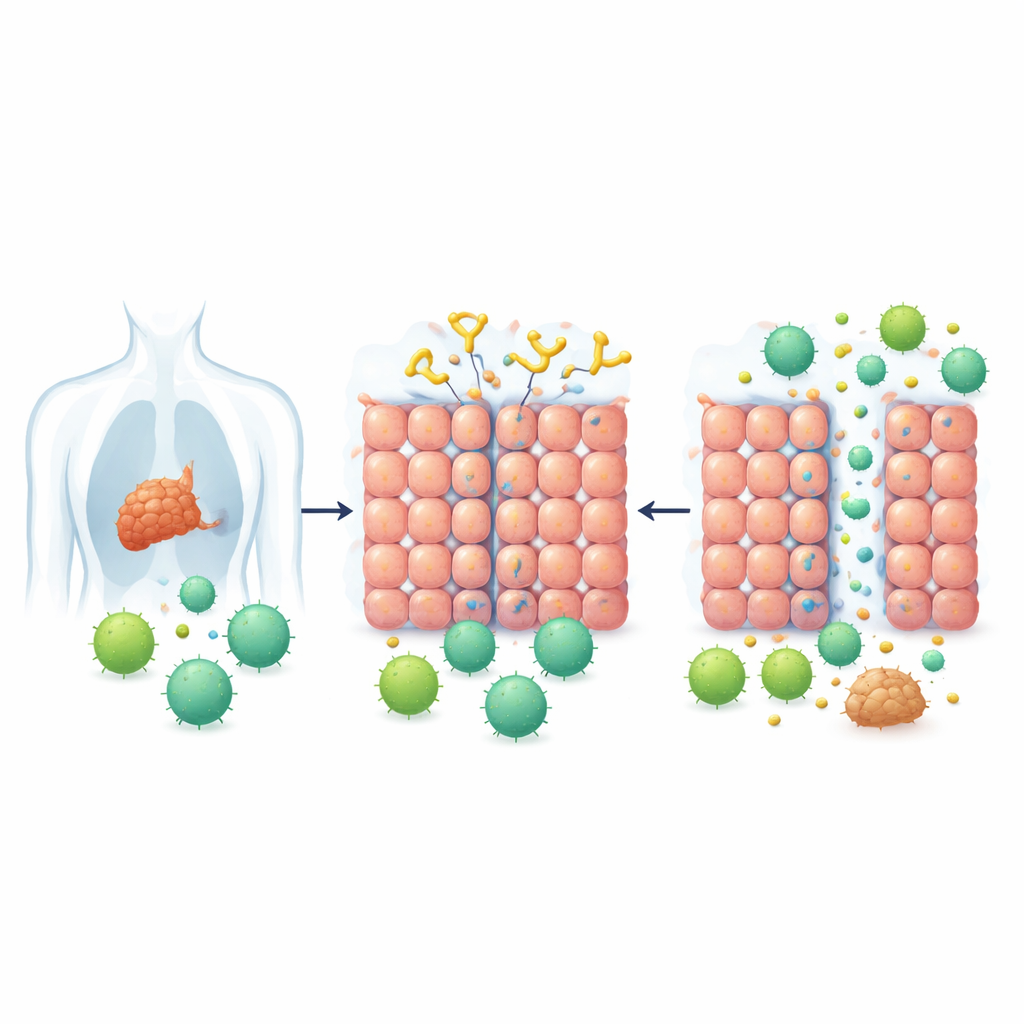
Waarom sommige tumoren behandelingen buiten houden
Solide tumoren groeien niet alleen; ze bouwen ook verdedigingswerken. Een van de belangrijkste verdedigingslagen is een laag van sterk verbonden cellen die een soort biologische bakstenen muur vormt. Deze cel-celverbindingen, of juncties, zijn bijzonder sterk in veel kankers die ontstaan uit epitheliale weefsels, zoals borst-, long-, huid-, baarmoederhals- en darmkanker. Een eiwit genaamd desmogleïne 2 (DSG2) helpt deze juncties stevig op hun plaats te houden. Hoge niveaus van DSG2 komen veel voor in verschillende tumortypes en worden in verband gebracht met behandelingsresistentie, waardoor tumoren moeilijker toegankelijk zijn voor zowel medicijnen als immuuncellen.
Een sleutelgat geopend door een virus-geïnspireerd hulpmiddel
Geleid door hoe bepaalde verkoudheidsachtige virussen tussen cellen glippen, ontwierpen onderzoekers eerder een reeks eiwitten die Junction Openers worden genoemd. Deze eiwitten binden aan DSG2 en maken de juncties tussen cellen tijdelijk losser. In deze studie richtte het team zich op een verbeterde versie die JO-4 heet, die veel sterker aan DSG2 hecht en in dierproeven al een gunstige veiligheids- en tumor-targetingprofiel liet zien. Het centrale idee was eenvoudig: als JO-4 de juncties in solide tumoren kortstondig kon openen, zouden CAR T-cellen — genetisch gemodificeerde immuuncellen die een specifiek kankermarker herkennen — mogelijk in groten getale de tumormassa binnen kunnen dringen.
Het idee testen in mini-tumoren en muizen
Om echte tumoren na te bootsen, lieten de wetenschappers borstkankercellen uitgroeien tot driedimensionale sferoïden, kleine bolletjes van cellen die van nature strakke juncties vormen zoals in menselijke tumoren. Ze gebruikten CAR T-cellen die ontworpen waren om HER2 te herkennen, een eiwit dat in hoge mate op deze kankercellen aanwezig is. Wanneer de sferoïden vooraf werden behandeld met JO-4, drongen HER2-gerichte CAR T-cellen veel dieper en in grotere aantallen naar binnen dan zonder JO-4, terwijl off-target CAR T-cellen die HER2 niet herkenden dit voordeel niet toonden. Belangrijk is dat JO-4 op zichzelf de tumorcellen niet doodde en de CAR T-activiteit niet verhoogde op platte cellagen die geen strakke juncties hadden, wat aangeeft dat het belangrijkste effect was het openen van fysieke barrières in plaats van directe toxiciteit of algemene overstimulatie van T-cellen.
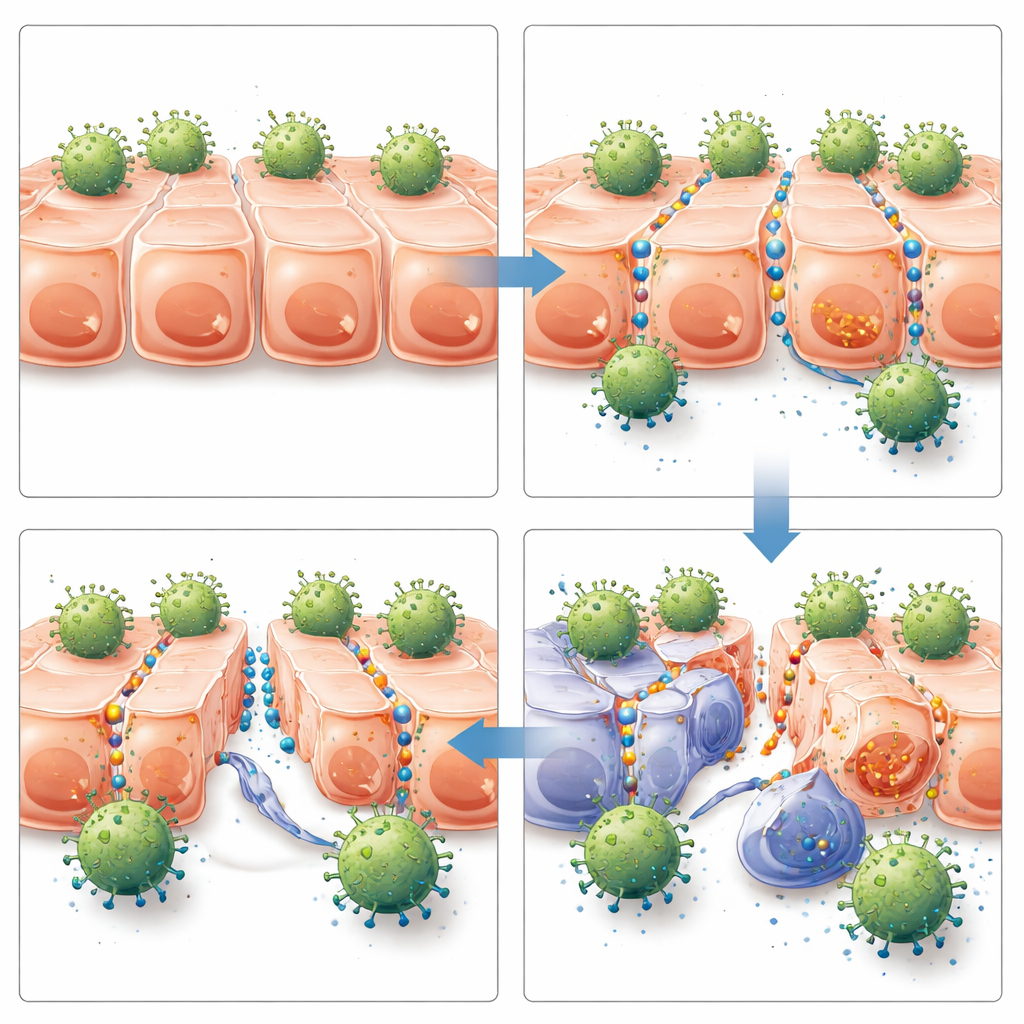
Van betere toegang naar betere tumorgroepscontrole
De volgende vraag was of deze verbeterde toegang van belang zou zijn in levende dieren. Het team implanteerde menselijke borst- en eierstokkankercellen in immuundeficiënte muizen om solide tumoren te laten ontstaan. Nadat tumoren een meetbare omvang bereikten, kregen de muizen ofwel HER2-specifieke CAR T-cellen, off-target CAR T-cellen, of geen CAR T-cellen—gecombineerd met JO-4 of controlemiddelen. Alleen de combinatie van HER2-gerichte CAR T-cellen plus JO-4 leverde sterke en langdurige controle van tumorgroei in beide kankermodellen. Muizen die deze combinatie kregen, hadden meer CAR T-cellen in hun tumoren, hogere tekenen van T-celactivatie in de tumor maar niet in de milt, tragere tumorgroei en een significant langere overleving. JO-4 alleen, of gecombineerd met off-target CAR T-cellen, gaf geen betekenisvol voordeel, wat versterkt dat het effect afhankelijk was van gerichte immuunaanval zodra de juncties geopend waren.
Wat dit kan betekenen voor toekomstige kankerzorg
Gezamenlijk tonen de bevindingen aan dat het tijdelijk losser maken van de naden tussen tumorcellen kan veranderen hoe goed CAR T-cellen werken tegen solide tumoren. Door gerichte CAR T-cellen de mogelijkheid te geven de kern van de tumor binnen te stromen en daar actief te blijven, verbeterde de combinatiebehandeling met JO-4 de tumorvernietiging en de overleving in diermodellen. Als vergelijkbare resultaten bij mensen gelden, zou deze aanpak de benodigde doses CAR T-cellen kunnen verlagen, complexe productieprocessen kunnen verkorten en mogelijk samenwerken met andere immunotherapieën zoals checkpointremmers. Simpel gezegd suggereert de studie dat het openen van de fysieke deuren van een tumor net zo belangrijk kan zijn als het bewapenen van het immuunsysteem om deze te bestrijden.
Bronvermelding: Reed, S.J., Sharma, S., Novák, C. et al. Junction opener enables CAR T cell treatment of solid tumors. Sci Rep 16, 12529 (2026). https://doi.org/10.1038/s41598-026-43093-8
Trefwoorden: CAR T-cellen, solide tumoren, tumorbarrières, junction opener, kanker-immunotherapie