Clear Sky Science · ru
Макрофаговые ниши, определяемые хемокинами, устанавливают пространственную организацию опухолевого иммунитета
Как «районы» внутри опухолей формируют иммунную битву
Почему одни опухоли остаются под контролем, а другие растут бесконтрольно, даже если в них много иммунных клеток? В этом исследовании ученые заглянули внутрь опухолей легкого с высокой пространственной детализацией и обнаружили, что не все иммунные клетки одинаковы. В частности, разные популяции макрофагов — иммунных клеток, выполняющих функции и «уборщиков», и координаторов — формируют различные «районы», которые либо помогают организму бороться с раком, либо незаметно способствуют росту опухоли. Понимание этой внутренней карты благоприятных и неблагоприятных иммунных зон может указывать путь к более умным методам лечения рака и к лучшим вакцинам.
Две роли макрофагов в опухоли
Макрофагов часто объединяют в один тип клеток, но в легком они делятся на несколько групп — резидентные и поступающие. Авторы сосредоточились на интерстициальных макрофагах, которые обитают в ткани между альвеолами и кровеносными сосудами, и на привлекаемых макрофагах, поступающих из крови при заболевании. С помощью одноядерного профилирования экспрессии генов они показали, что резидентные интерстициальные макрофаги делятся на два основных лагеря. Один лагерь, расположенный рядом с бронхами и сосудами, имеет молекулярный профиль, связанный с поддержкой иммунитета, и несет сигналы, известные тем, что привлекают полезные лимфоциты. Другой лагерь, вместе с поступающими макрофагами в пределах опухолевых ядер, несет генетические программы, более тесно связанные с ростом опухоли и подавлением иммунного ответа.
Картирование иммунного ландшафта в 3D-пространстве
Чтобы увидеть, где эти клетки действительно располагаются внутри опухолей, исследователи объединили данные одноядерного секвенирования со спатиальной транскриптомикой — методикой визуализации, которая отображает активность генов прямо в срезах ткани. Они обнаружили, что защитные резидентные макрофаги выстилают бронхиальные и сосудистые области и продуцируют хемокины, привлекающие Т‑ и В‑клетки, способствуя формированию небольших организованных иммунных узлов — третичных лимфоидных структур. 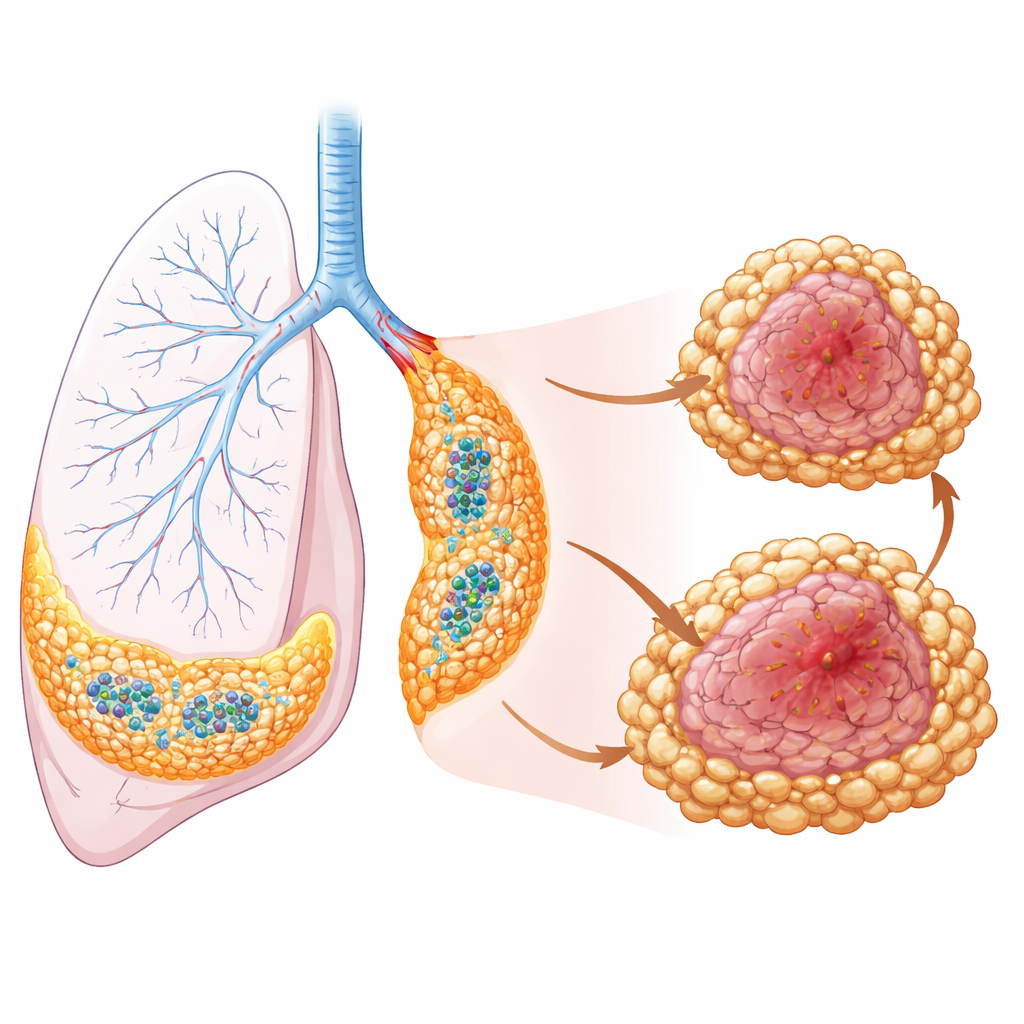
Сигналы, питающие опухоль, и сигналы, что ее охраняют
При избирательном удалении защитных резидентных макрофагов в моделях меланомы и аденокарциномы легкого у мышей команда наблюдала ускоренный рост опухолей и исчезновение третичных лимфоидных структур. Уровни ключевых хемокинов, привлекающих лимфоциты, упали в легких, и вблизи опухолей накапливалось меньше Т‑ и В‑клеток. С другой стороны, хемокин CCL2, продуцируемый преимущественно интерстициальными макрофагами, оказался критическим для призыва привлекаемых макрофагов из крови. Когда исследователи устранили продукцию CCL2 только в клетках, происходящих из костного мозга, или точечно в коротко живущих миелоидных клетках, сохранив при этом долговременные резидентные макрофаги, в легкие проникло меньше привлекаемых макрофагов, и рост опухолей резко замедлился. Эти эксперименты показали, что макрофаг‑произведенный CCL2 действует как незаменимая «топливная магистраль» для притока клеток, поддерживающих опухоль.
Как путешествующие клетки притупляют ответ на вакцину
История не заканчивается внутри опухоли. Некоторые из поступающих макрофагов превращаются в дендритные клетки, происходящие из моноцитов, которые переносят опухолевый материал в близлежащие лимфоузлы, где инициализируются иммунные ответы. Удивительно, но в этом контексте эти «путешественники» действуют скорее как тормоза, чем как ускорители. Команда обнаружила, что эти клетки полагаются на другой сигнал нацеливания — CCR5 — чтобы добираться до лимфоузлов. В мышей, лишенных CCR5 только в моноцит‑производных клетках, и меланома, и рак легкого росли в меньшей степени. 
Что это значит для будущего лечения рака
Эта работа показывает, что местоположение макрофагов в легком и набор химических сигналов, которые они посылают, во многом определяют, помогают ли они или мешают контролю опухоли. Резидентные макрофаги вдоль воздухоносных путей и сосудов формируют иммунно‑богатые «районы», благоприятные для отторжения опухоли, тогда как другие макрофаги в и вокруг опухолевых ядер создают хемокин‑определяемые зоны, привлекающие супрессивные клетки и подпитывающие рост опухоли. Результаты предполагают, что эффективная иммунотерапия должна быть более точечной, чем простое «усиление» или «блокирование» макрофагов в целом. Вместо этого будущие стратегии могут стремиться к сохранению или даже расширению защитных резидентных макрофаговых ниш, одновременно перерезая ключевые пути — такие как рекрутирование, опосредованное CCL2, и миграцию, зависимую от CCR5 — которые позволяют супрессивным моноцит‑производным клеткам доминировать в опухолевой среде и в близлежащих лимфоузлах.
Цитирование: Ghosh, S., Li, X., Rawat, K. et al. Chemokine-defined macrophage niches establish spatial organization of tumor immunity. Nat Immunol 27, 715–724 (2026). https://doi.org/10.1038/s41590-026-02445-2
Ключевые слова: микроокружение опухоли, иммунитет при раке легкого, макрофаговые ниши, хемокины, иммунотерапия рака