Clear Sky Science · ru
Иммунные лимфоидные клетки-предшественники, инфильтрирующие опухоль при колоректальном раке, склоняются в дифференцировке в сторону ILC1/тканево-резидентных NK-клеток
Почему важна наша собственная защита при раке толстой кишки
Колоректальный рак — один из самых смертоносных видов рака в мире, и когда он распространяется на брюшину, образуя перитонеальные метастазы, лечить его становится особенно сложно. Хирургия и химиотерапия помогают некоторым пациентам, но многие не получают пользы от современных иммунных препаратов. В этом исследовании авторы выходят за рамки хорошо известных Т-клеток и сосредотачиваются на менее изученных иммунных клетках — врождённых лимфоидных клетках и натуральных киллерах. Посредством картирования поведения этих клеток внутри опухолей исследователи выявляют новые способы, которыми организм пытается — и порой не справляется — бороться с колоректальным раком, указывая на перспективные подходы к терапии, лучше использующие собственные силы пациента.
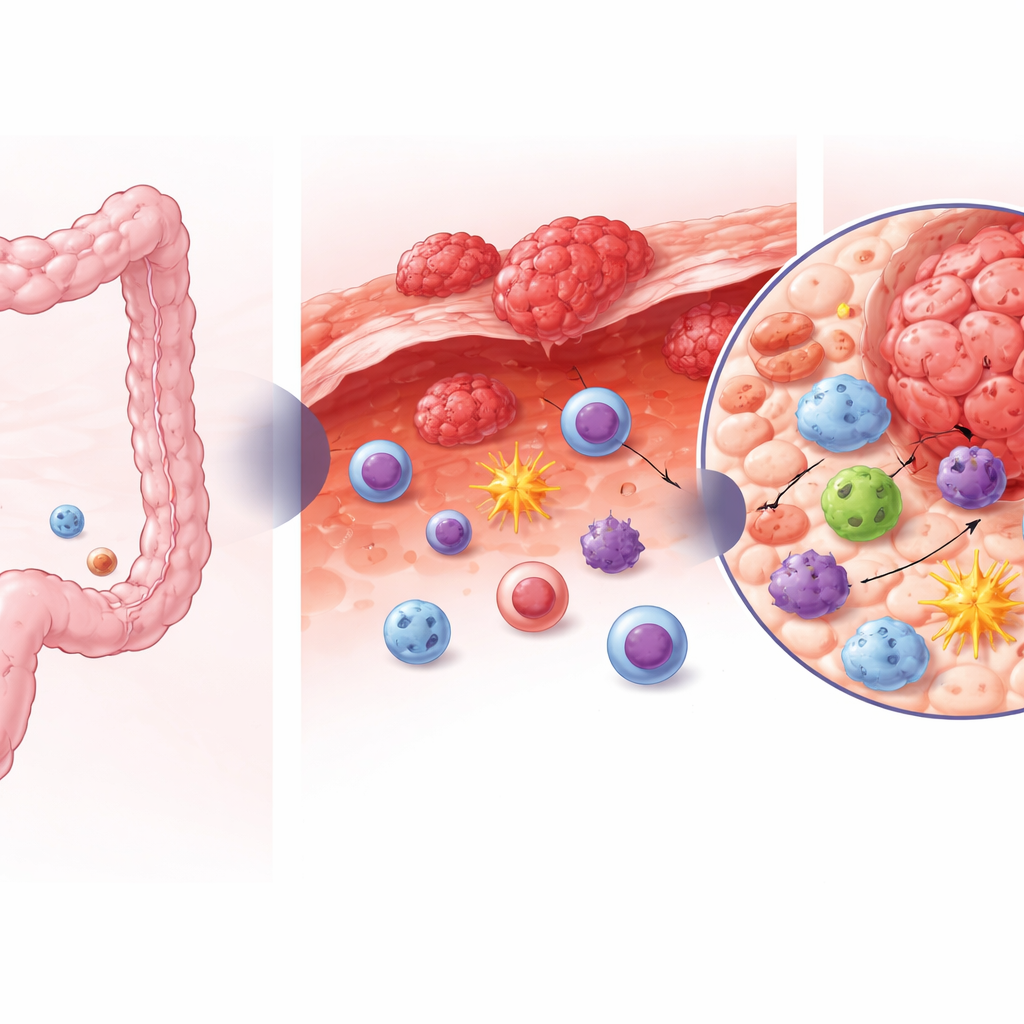
Скрытые участники противоопухолевой защиты
В здоровой толстой кишке слизистую патрулирует смесь врождённых лимфоидных клеток, которые поддерживают равновесие с кишечной микробиотой и помогают восстанавливать ткани. Среди них одна группа (обычно называемая ILC3) способствует поддержанию здоровья стенки кишечника и может защищать от рака. Авторы собрали образцы из здоровой ткани толстой кишки, первичных колоректальных опухолей и перитонеальных метастазов у пациентов, перенесших операцию. С помощью секвенирования РНК одиночных клеток и детального профилирования они проанализировали более 23 000 врождённых лимфоидных и киллерных клеток, что позволило по одной клетке установить, какие типы присутствуют и какие гены у них активны.
Как опухоли перестраивают иммунный ландшафт
Команда обнаружила, что опухоли как в толстой кишке, так и в брюшной полости глубоко перестраивают этот иммунный ландшафт. По сравнению со здоровой тканью в опухолях наблюдалось истощение защитных ILC3, тогда как их заменяли несколько типов киллероподобных клеток: разные подмножества ILC1 и как тканево-резидентные, так и конвенциональные NK-клетки. Эти обогащённые опухолью клетки сочетали в себе разные черты: некоторые напоминали типичные циркулирующие киллеры, а другие несли маркеры клеток, оседающих в тканях длительно. Этот сдвиг указывает на то, что по мере развития и распространения колоректального рака наблюдается смещение в сторону клеток, схожих с резидентными киллерами, и утрата тех, которые обычно поддерживают целостность барьера.
Незрелые клетки, готовые стать локальными киллерами
Среди этого многообразия учёные выявили два «незрелых» популяции, которые, по-видимому, служат местными предшественниками. Одна — называемая наивными врождёнными лимфоидными клетками, другая — ранними NK-клетками — имела генетические подписи, характерные для молодых гибких клеток, ещё способных выбрать свою судьбу. Отслеживая изменения экспрессии генов по вычисляемому «псевдовремени», авторы показали, что эти незрелые клетки занимают начальные позиции на путях развития, которые завершаются более специализированными киллерными и тканево-резидентными клетками. В опухолях наивные клетки были смещены в направлении приобретения ILC1-подобной и тканево-резидентной NK-подобной идентичности, а не защитной ILC3-типики, более характерной для здоровой кишки, что указывает на то, что опухолевое окружение направляет их в сторону киллероподобного статуса.
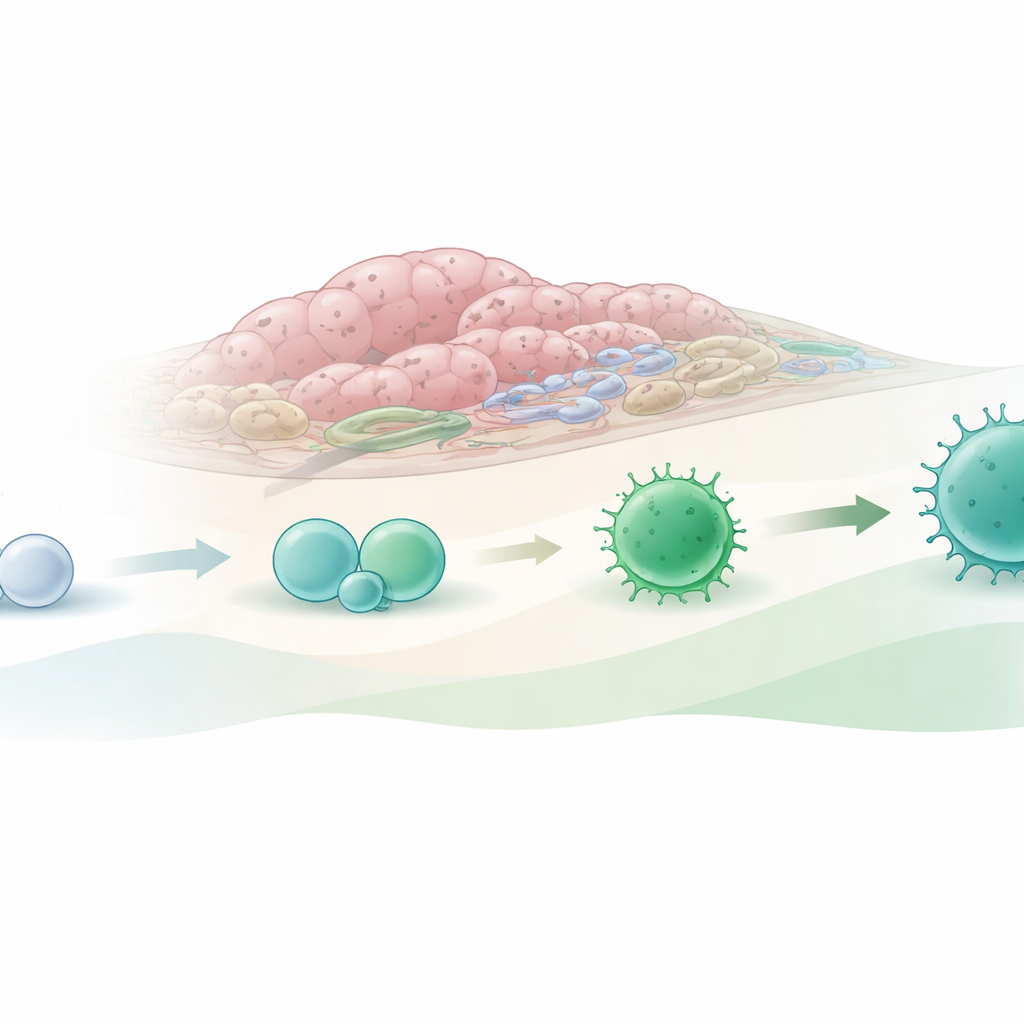
Проверка того, как опухоль направляет судьбу клеток
Чтобы проверить эту идею, исследователи изолировали эти незрелые клетки как из здоровой кишки, так и из опухолей и культивировали их в лаборатории вместе с поддерживающими «няньками»-клетками и различными смесями сигнальных белков. Когда наивные клетки из опухолей выращивали в условиях, имитирующих сигналы, присутствующие в раковой ткани, они с большей готовностью превращались в клетки с признаками тканево-резидентных киллеров: усиливалась экспрессия молекул, связанных с цитотоксической активностью и длительным удержанием в тканях. В некоторых условиях они также проявляли повышенную склонность к образованию клеток, напоминающих ILC2 — подмножество врождённых лимфоидных клеток, которое связывают как с поддержкой роста опухоли, так и с её контролем. При со-культивировании незрелых клеток с линией человеческих колоректальных раковых клеток как предшественники из кишки, так и из опухоли могли превращаться в киллероподобные клетки, что подчёркивает сильное влияние локального опухолевого окружения на их дифференцировку.
Что это значит для будущих терапий
Эти результаты показывают, что колоректальные опухоли — не просто пассивные мишени; они активно перестраивают близлежащие врождённые иммунные клетки, привлекая незрелые предшественники и направляя их в состояние тканево-резидентных киллеров. Хотя эти клетки обладают механизмами для атаки рака, опухолевое окружение может также ослаблять их эффективность. Понимание того, как наивные врождённые лимфоидные и ранние NK-клетки направляются внутри опухолей, открывает несколько терапевтических возможностей: усиление сигналов, которые переводят их в эффективные, долгоживущие клетки-киллеры, либо сбор и перепрограммирование этих местных предшественников для персонализированных клеточных терапий. Для пациентов с распространённым или резистентным колоректальным раком, особенно тех, кто не отвечает на существующую иммунотерапию, эта работа предлагает дорожную карту к новым стратегиям, работающим вместе с собственными клеточными стражами организма, а не против них.
Цитирование: Marchalot, A., Ljunggren, M., Stamper, C. et al. Tumor-infiltrating immature innate lymphoid cells in colorectal cancer are biased toward ILC1/tissue-resident NK cell differentiation. Nat Commun 17, 3035 (2026). https://doi.org/10.1038/s41467-026-71085-9
Ключевые слова: колоректальный рак, внутренние лимфоидные клетки, естественные киллеры, опухолевый микроокружение, иммунотерапия