Clear Sky Science · ru
Терапевтическая нацеленность на BCL-2 во время производства CART‑клеток усиливает их эффективность через неабсолютные адаптивные изменения
Усиление мощности клеток, борющихся с раком
Для пациентов с некоторыми заболеваниями крови индивидуально настроенные иммунные клетки, называемые CAR T‑клетками, могут спасти жизнь. Однако эти «живые лекарства» не всегда работают настолько эффективно или длительно, насколько хотелось бы врачам. В данном исследовании изучается неожиданный способ усилить их эффективность: кратковременная экспозиция в лаборатории венетоклакса — таблетки, уже используемой для лечения лейкемии. Особенность в том, что этот препарат известен как активатор гибели клеток, но здесь его применяют, чтобы сделать терапевтические Т‑клетки сильнее, а не уничтожить их.
Почему современные клеточные терапии нуждаются в усилении
CAR T‑клетки получают, выделяя Т‑клетки пациента, перепрограммируя их для распознавания опухолевого маркера, например CD19, и размножая в больших количествах перед введением пациенту. Несмотря на впечатляющие результаты, многие пациенты испытывают рецидив, потому что их CAR T‑клетки истощаются, гибнут или изначально плохо расширяются — особенно если иммунная система пациента была подорвана предыдущей химиотерапией. Исследователи ищут способы создавать CAR T‑препараты, которые живут дольше, устойчивы к истощению и сохраняют свою цитотоксичность с течением времени.
Заимствование противоракового лекарства для «тренировки» клеток
Венетоклакс был разработан для нейтрализации белка BCL‑2, который раковые клетки используют, чтобы избегать программируемой гибели. Авторы задали вопрос: что случится, если этот препарат добавить во время фазы роста CAR T‑клеток в лаборатории, а затем удалить до их введения пациенту? К удивлению, человеческие CAR T‑клетки, нацеленные на CD19, переносили клинически релевантные дозы венетоклакса без существенных потерь в росте и без изменений в их базовом составе, таких как соотношение вспомогательных и цитотоксических Т‑клеток или доля клеток с внесённым рецептором.
Перепрограммирование Т‑клеток вместо их уничтожения
Вместо того чтобы просто подталкивать клетки к гибели, венетоклакс вызвал адаптивный ответ. Обработанные CAR T‑клетки повысили уровни нескольких белков выживания того же семейства, что и BCL‑2, что делало их более устойчивыми к смерти при последующей встрече с опухолевыми клетками. В лабораторных тестах эти клетки выделяли больше ключевых молекул атаки — таких как перфорин, гранзимы и провоспалительные сигналы — и эффективнее и повторяемее уничтожали клетки лейкемии и лимфомы. У них также было меньше поверхностных маркеров «истощения» — состояния, при котором Т‑клетки становятся вялыми и менее отзывчивыми после хронической стимуляции.
Глубокие изменения в проводимости и энергетике клетки
Чтобы понять, что происходит «под капотом», команда проанализировала активность генов в тысячах отдельных CAR T‑клеток. Клетки, подвергшиеся венетоклаксу, показали широкие сдвиги в путях, контролирующих рост, выживание и метаболизм. Сигнальные маршруты, опосредованные STAT5 и AKT — известные регуляторы потенциала и продолжительности жизни Т‑клеток — были более активны, и блокирование любой из этих путей снижало усиленный противоопухолевый эффект. Метаболические тесты продемонстрировали, что обработанные клетки имели более сильное митохондриальное дыхание и большие энергетические резервы — признаки, связанные с более долгоживущими, подобными памяти Т‑клетками. При этом они сохраняли способность мобилизовать гликолиз при необходимости, поддерживая всплески эффекторной функции.
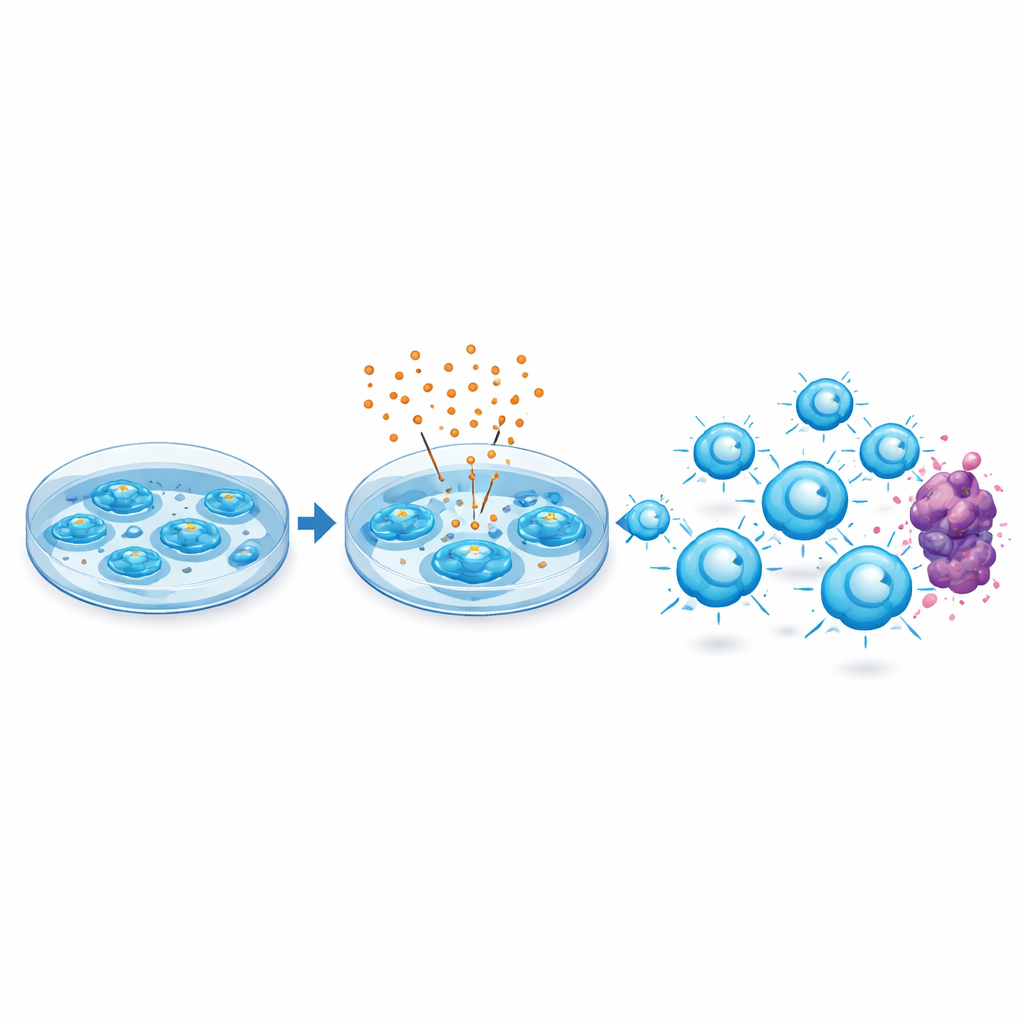
Польза распространяется на пациентов с интенсивной предшествующей терапией
Ключевым является то, что подход помогал и при исходном материале невысокого качества. Исследователи создали CAR T‑препараты из клеток пациентов, чья иммунная система уже была истощена предыдущей противоопухолевой терапией и у которых наблюдались высокие уровни маркеров истощения. Даже из этого компрометированного исходного материала кратковременная экспозиция венетоклакса во время производства последовательно улучшала способность клеток контролировать опухоли в мышиных моделях. Эксперименты с генетически модифицированным BCL‑2 подтвердили, что эффект зависел от предполагаемой мишени препарата, указывая на то, что сам BCL‑2 действует как узловой регулятор поведения Т‑клеток.
Что это может значить для будущих терапий
Проще говоря, эта работа показывает, что кратковременное «напряжение» CAR T‑клеток с помощью целевого противоракового препарата может «натренировать» их возвращаться сильнее, а не слабее. Вместо того чтобы служить только средством уничтожения клеток, венетоклакс может перенастраивать Т‑клетки так, чтобы они лучше выживали, эффективнее использовали энергию и более агрессивно атаковали опухоль после инфузии. Хотя необходимы дальнейшие исследования, чтобы оценить долговечность этих преимуществ у пациентов, полученные данные открывают путь к использованию препаратов, блокирующих BCL‑2 — и, возможно, других похожих агентoв — как целенаправленных регуляторов во время производства следующего поколения клеточных терапий.
Цитирование: Aboelella, N.S., Park, R., Tang, E. et al. Therapeutic targeting of BCL-2 during CART cell production augments potency through non-apoptotic adaptive changes. Sig Transduct Target Ther 11, 155 (2026). https://doi.org/10.1038/s41392-026-02655-y
Ключевые слова: Терапия CAR T-клетками, веноцоклакс, BCL-2, иммунотерапия, лейкемия и лимфома