Clear Sky Science · fr
La cible thérapeutique BCL-2 durant la production des cellules CAR-T augmente la puissance via des changements adaptatifs non apoptotiques
Renforcer les cellules anticancéreuses
Pour les patients atteints de certains cancers du sang, des cellules immunitaires personnalisées appelées cellules CAR-T peuvent sauver des vies. Pourtant, ces « médicaments vivants » ne fonctionnent pas toujours aussi bien ni aussi longtemps que souhaité. Cette étude explore une manière inattendue d’accroître leur efficacité : les exposer brièvement en laboratoire au vénétoclax, un comprimé déjà utilisé pour traiter la leucémie. La particularité est que ce médicament est connu pour déclencher la mort cellulaire, mais ici il est employé pour renforcer les lymphocytes T thérapeutiques plutôt que pour les tuer.
Pourquoi les thérapies cellulaires actuelles ont besoin d’un coup de pouce
Les cellules CAR-T sont fabriquées en prélevant les lymphocytes T d’un patient, en les réingénérant pour reconnaître un marqueur tumoral tel que le CD19, puis en les multipliant en grand nombre avant perfusion. Malgré des résultats impressionnants, beaucoup de patients rechutent parce que leurs CAR-T s’épuisent, disparaissent ou ne se développent pas correctement — notamment si le système immunitaire du patient a été affaibli par des chimiothérapies antérieures. Les chercheurs cherchent des moyens de produire des CAR-T qui vivent plus longtemps, résistent à l’épuisement et conservent leur capacité de tuer sur la durée.
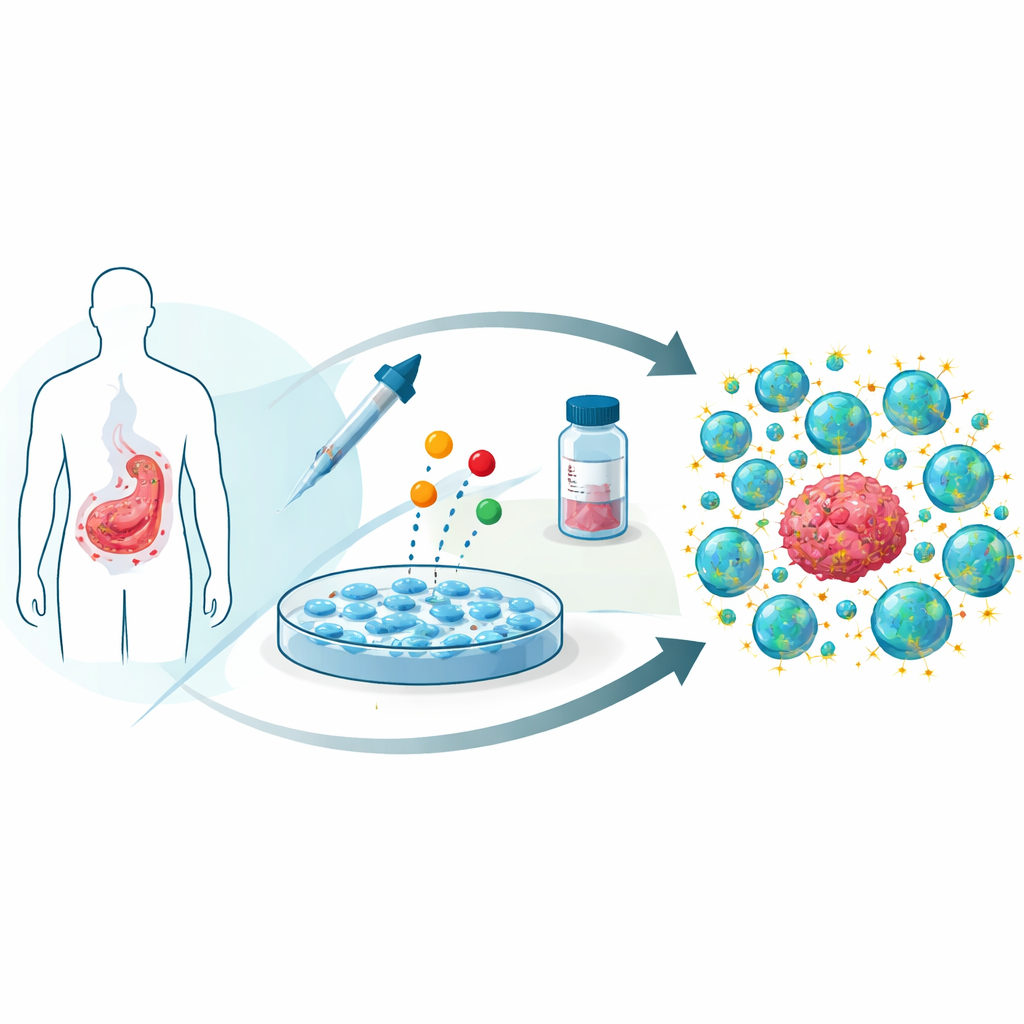
Emprunter un médicament anticancéreux pour l’entraînement cellulaire
Le vénétoclax a été conçu pour neutraliser une protéine appelée BCL-2 que les cellules cancéreuses utilisent pour échapper à la mort programmée. Les auteurs se sont demandé ce qui se passerait si ce médicament était ajouté pendant la phase de croissance en laboratoire des cellules CAR-T, puis éliminé avant que les cellules ne soient administrées au patient. De façon surprenante, les cellules CAR-T humaines ciblant CD19 ont toléré des doses cliniquement pertinentes de vénétoclax sans pertes majeures de croissance ni modifications de leur composition de base, comme l’équilibre entre lymphocytes T auxiliaires et cytotoxiques ou la fraction portant le récepteur génétiquement introduit.
Reprogrammation des lymphocytes T au lieu de les tuer
Plutôt que de simplement pousser les cellules vers la mort, le vénétoclax a déclenché une réponse adaptative. Les CAR-T traitées ont augmenté les niveaux de plusieurs protéines de survie de la même famille que BCL-2, les rendant plus résistantes à l’apoptose lorsqu’elles ont ensuite rencontré des cellules tumorales. Dans des essais en laboratoire, ces cellules ont libéré davantage de molécules d’attaque clés — comme la perforine, les granzymes et des signaux inflammatoires — et elles ont tué les cellules de leucémie et de lymphome de façon plus efficace et répétée. Elles ont aussi présenté moins de signes de surface d’« épuisement », un état dans lequel les lymphocytes T deviennent léthargiques et moins réactifs après une stimulation chronique.
Modifications profondes du câblage cellulaire et du métabolisme
Pour comprendre ce qui se passait en détail, l’équipe a profilé l’activité génique de milliers de cellules CAR-T individuelles. Les cellules exposées au vénétoclax ont montré des changements étendus dans les voies qui contrôlent la croissance, la survie et le métabolisme. Les voies de signalisation activées par STAT5 et AKT — connues pour façonner la puissance et la persistance des lymphocytes T — étaient plus actives, et le blocage de l’une ou l’autre réduisait l’effet amélioré d’élimination tumorale. Des tests métaboliques ont révélé que les cellules traitées présentaient une respiration mitochondriale plus forte et des réserves énergétiques accrues, des caractéristiques liées à des cellules T à mémoire plus durables. En même temps, elles conservaient la capacité d’augmenter la glycolyse lorsque nécessaire, soutenant des poussées de fonction effectrice.
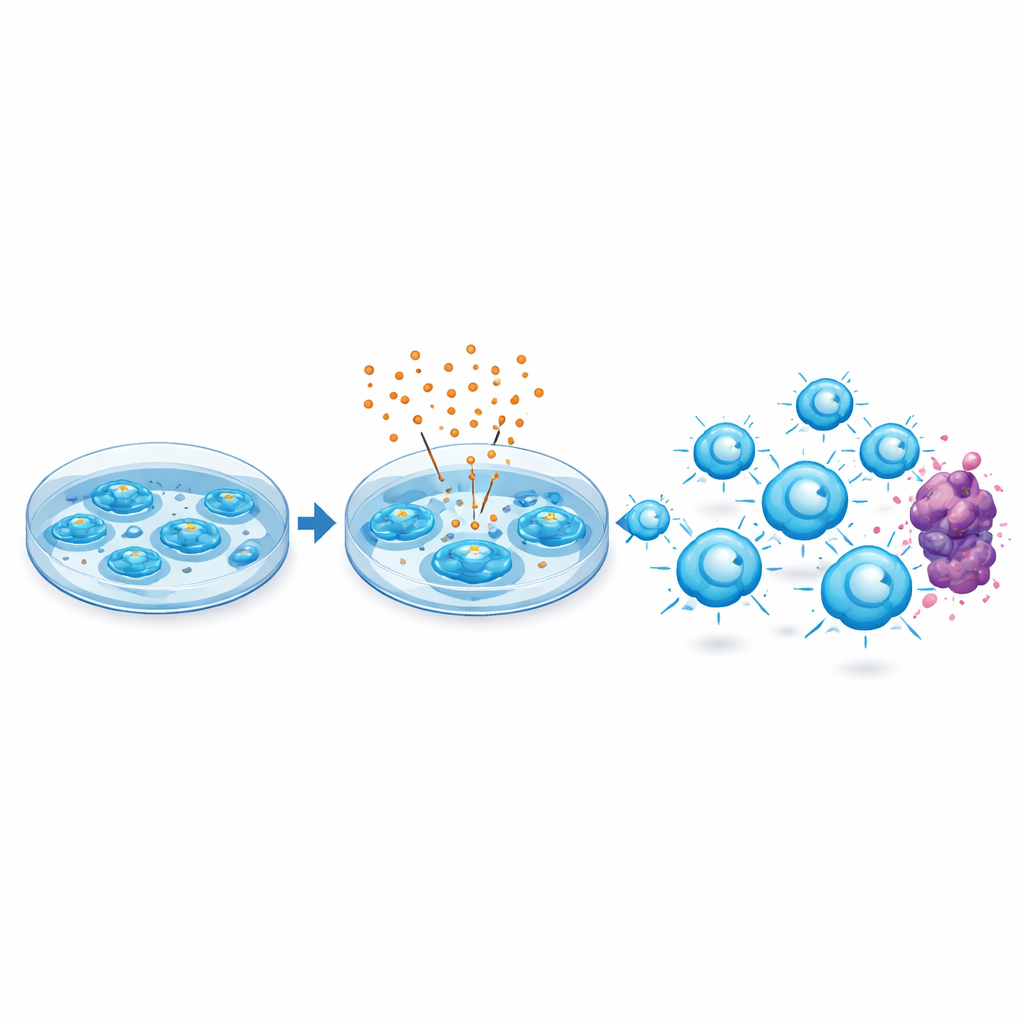
Des bénéfices étendus aux patients fortement traités
De manière cruciale, l’approche a également été utile à partir de lymphocytes T d’origine moins qu’idéale. Les chercheurs ont fabriqué des produits CAR-T à partir de patients dont les cellules immunitaires étaient déjà dégradées par des traitements antérieurs et affichaient des niveaux élevés de marqueurs d’épuisement. Même à partir de ce matériel de départ compromis, une exposition brève au vénétoclax pendant la fabrication a systématiquement amélioré la capacité des cellules à contrôler les tumeurs chez la souris. Des essais avec une modification génétique de BCL-2 ont confirmé que l’effet dépendait de la cible prévue du médicament, indiquant que BCL-2 agit comme un centre de régulation du comportement des lymphocytes T.
Ce que cela pourrait signifier pour les traitements futurs
En termes simples, ce travail montre que stresser brièvement les cellules CAR-T avec un médicament ciblé contre le cancer peut les « entraîner » à revenir plus fortes, non plus faibles. Plutôt que de servir uniquement d’agent cytotoxique, le vénétoclax peut reconfigurer les lymphocytes T pour qu’ils survivent mieux, utilisent l’énergie de façon plus judicieuse et attaquent les tumeurs plus vigoureusement une fois perfusés. Bien que des études supplémentaires soient nécessaires pour déterminer la durabilité de ces bénéfices chez les patients, ces résultats ouvrent la porte à l’utilisation de médicaments bloquant BCL-2 — et possiblement d’autres agents similaires — comme des réglages intentionnels lors de la fabrication des thérapies cellulaires de prochaine génération.
Citation: Aboelella, N.S., Park, R., Tang, E. et al. Therapeutic targeting of BCL-2 during CART cell production augments potency through non-apoptotic adaptive changes. Sig Transduct Target Ther 11, 155 (2026). https://doi.org/10.1038/s41392-026-02655-y
Mots-clés: Thérapie par cellules CAR-T, vénétoclax, BCL-2, immunothérapie, leucémie et lymphome