Clear Sky Science · pl
Terapeutyczne celowanie w BCL-2 podczas produkcji komórek CART zwiększa skuteczność poprzez nieapoptotyczne zmiany adaptacyjne
Wzmacnianie mocy komórek walczących z rakiem
Dla pacjentów z niektórymi nowotworami krwi spersonalizowane komórki odpornościowe zwane komórkami CAR T mogą ratować życie. Jednak te żywe leki nie zawsze działają tak skutecznie lub tak długo, jak by tego oczekiwali lekarze. Badanie to bada nieoczekiwany sposób zwiększenia ich siły: krótkie wystawienie ich w laboratorium na wenetoklaks, lek w pigułce już stosowany w leczeniu białaczki. Paradoks polega na tym, że lek ten jest znany z wywoływania śmierci komórek, ale tutaj użyto go, by wzmocnić terapeutyczne komórki T, a nie je zabić.
Dlaczego dzisiejsze terapie komórkowe potrzebują wzmocnienia
Komórki CAR T powstają przez pobranie komórek T od pacjenta, przeinżynierowanie ich tak, aby rozpoznawały marker nowotworu, na przykład CD19, i namnożenie ich w dużych ilościach przed przetoczeniem. Pomimo imponujących wyników, wielu pacjentów ma nawroty, ponieważ komórki CAR T wyczerpują się, obumierają lub w ogóle nie namnażają się dobrze — szczególnie jeśli układ odpornościowy pacjenta został osłabiony przez wcześniejszą chemioterapię. Naukowcy poszukują sposobów na stworzenie produktów CAR T, które żyją dłużej, opierają się wyczerpaniu i zachowują zdolność zabijania przez dłuższy czas.
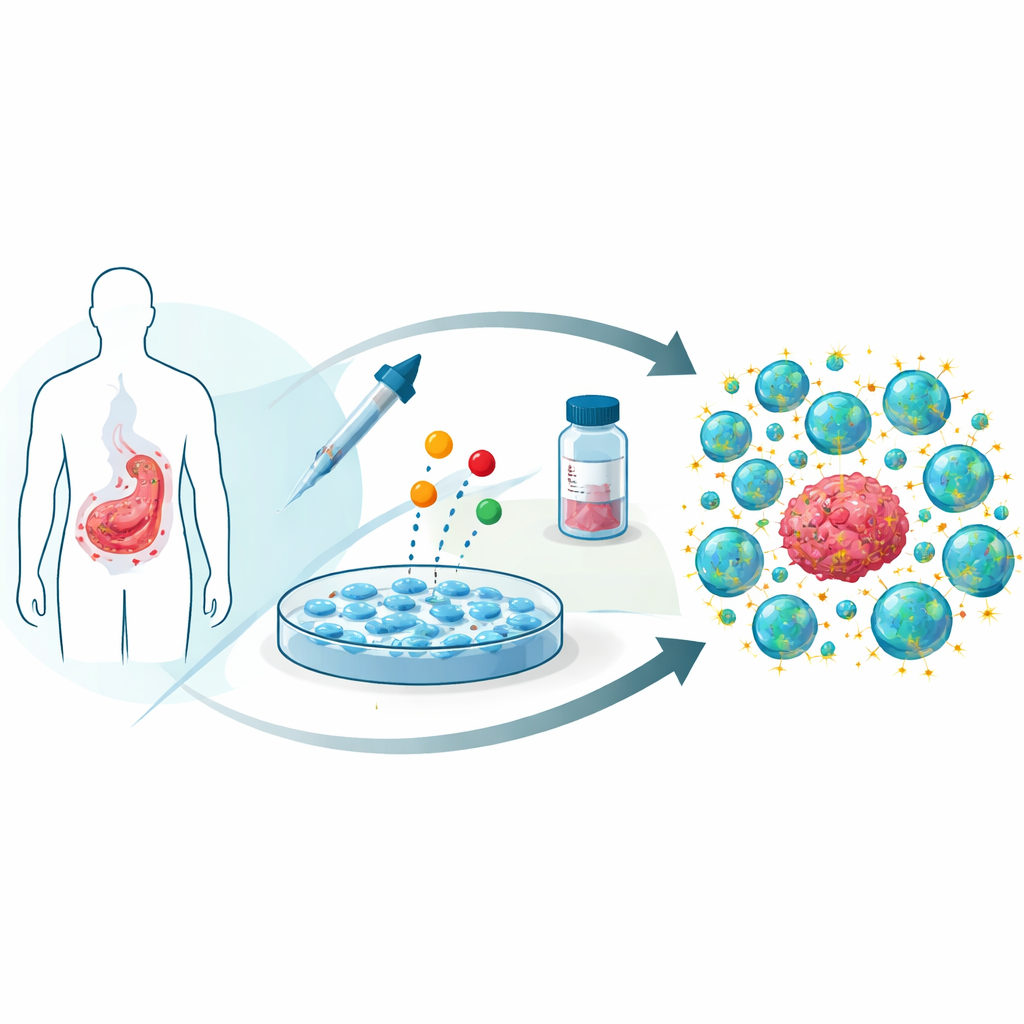
Pożyczając lek przeciwnowotworowy do „treningu” komórek
Wenetoklaks został zaprojektowany, by unieszkodliwiać białko o nazwie BCL-2, którego komórki nowotworowe używają, by unikać programowanej śmierci. Autorzy zapytali, co się stanie, jeśli ten lek zostanie dodany podczas fazy wzrostu komórek CAR T w laboratorium, a następnie wypłukany przed podaniem pacjentowi. Ku zaskoczeniu, ludzkie komórki CAR T skierowane przeciw CD19 tolerowały klinicznie istotne dawki wenetoklaksu bez istotnych strat w wzroście czy zmian w ich podstawowym składzie, takim jak równowaga pomocniczych i cytotoksycznych komórek T czy odsetek komórek niosących receptor inżynieryjny.
Przeprogramowanie komórek T zamiast ich zabijania
Zamiast jedynie popchnąć komórki w kierunku śmierci, wenetoklaks wywołał reakcję adaptacyjną. Leczone komórki CAR T zwiększyły poziomy kilku białek przetrwania z tej samej rodziny co BCL-2, co uczyniło je bardziej odpornymi na obumieranie, gdy później zetknęły się z komórkami nowotworowymi. W testach laboratoryjnych komórki te uwalniały więcej kluczowych cząsteczek ataku — takich jak perforyna, granzymy i sygnały zapalne — oraz skuteczniej i wielokrotnie zabijały komórki białaczki i chłoniaka. Ponadto wykazywały mniej powierzchniowych oznak „wyczerpania”, stanu, w którym komórki T stają się ospałe i mniej reaktywne po przewlekłej stymulacji.
Głębokie zmiany w obwodach komórkowych i gospodarce energetycznej
Aby zrozumieć, co działo się „pod maską”, zespół przeanalizował aktywność genów w tysiącach poszczególnych komórek CAR T. Komórki eksponowane na wenetoklaks wykazywały szerokie przesunięcia w szlakach kontrolujących wzrost, przetrwanie i metabolizm. Szlaki sygnałowe napędzane przez STAT5 i AKT — znane z kształtowania mocy i trwałości komórek T — były bardziej aktywne, a zablokowanie któregokolwiek z tych szlaków ograniczało wzmocniony efekt zabijania guza. Testy metaboliczne wykazały, że leczone komórki miały silniejszą respirację mitochondrialną i większe rezerwy energetyczne, cechy powiązane z dłużej żyjącymi, pamięciopodobnymi komórkami T. Jednocześnie zachowały zdolność do zwiększania spalania cukru w razie potrzeby, co wspiera krótkotrwałe epizody funkcji efektorowej.
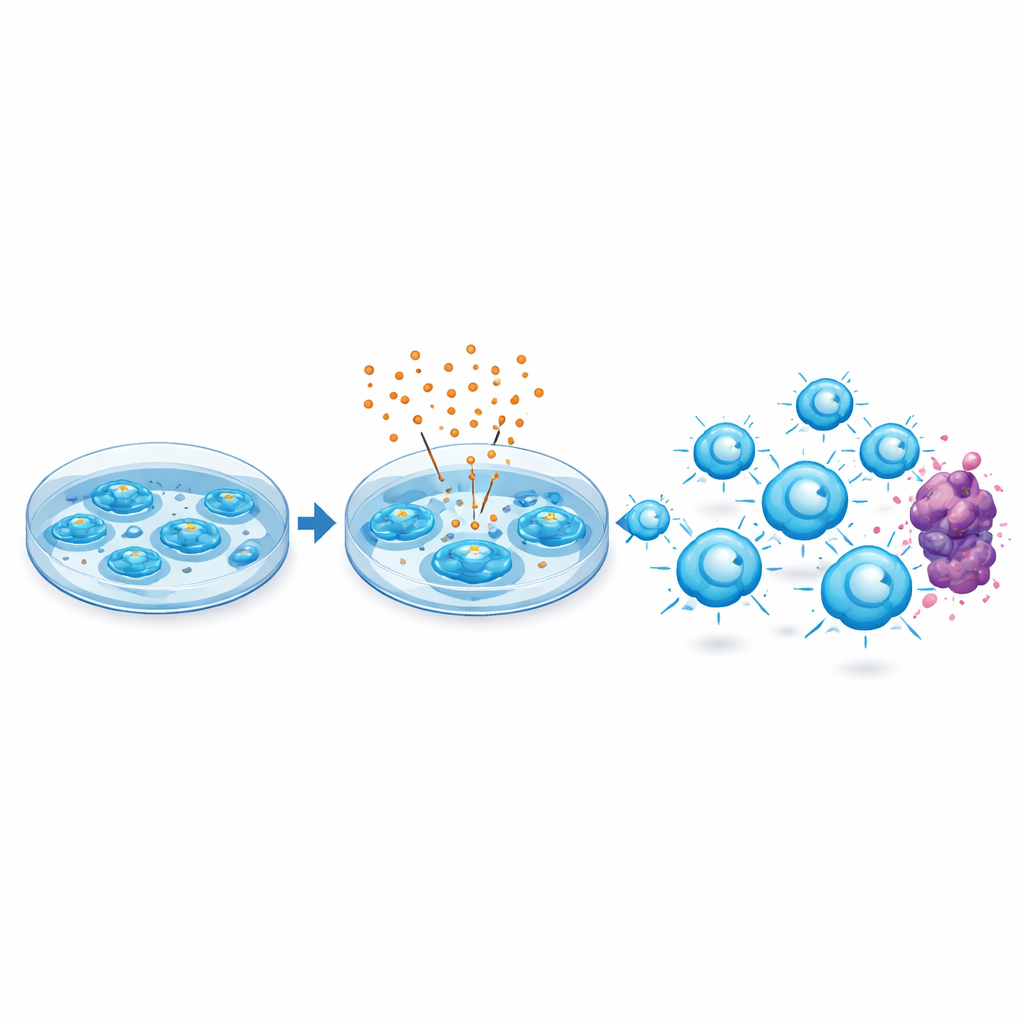
Korzyści sięgają także pacjentów po intensywnym leczeniu
Co ważne, podejście to okazało się pomocne także przy wyjściowym materiale komórkowym niskiej jakości. Badacze wytworzyli produkty CAR T z komórek pacjentów, których układy odpornościowe były już nadwyrężone wcześniejszym leczeniem onkologicznym i które wykazywały wysokie poziomy markerów wyczerpania. Nawet z tak osłabionego materiału wyjściowego krótkotrwała ekspozycja na wenetoklaks podczas produkcji konsekwentnie poprawiała zdolność tych komórek do kontroli guzów u myszy. Testy z genetycznie zmodyfikowanym BCL-2 potwierdziły, że efekt zależał od zamierzonego celu leku, co wskazuje, że samo BCL-2 działa jako centrum kontrolne dla zachowania komórek T.
Co to może znaczyć dla przyszłych terapii
Prościej mówiąc, praca ta pokazuje, że krótkie „stresowanie” komórek CAR T ukierunkowanym lekiem przeciwnowotworowym może je „wyszkolić”, by wróciły silniejsze, a nie słabsze. Zamiast służyć wyłącznie jako czynnik zabijający komórki, wenetoklaks może przeprogramować komórki T tak, by lepiej przetrwały, mądrzej gospodarowały energią i agresywniej atakowały guzy po przetoczeniu. Chociaż potrzebne są dalsze badania, aby zrozumieć, jak trwałe będą te korzyści u pacjentów, wyniki otwierają drzwi do stosowania leków blokujących BCL-2 — i być może innych podobnych czynników — jako świadomych „pokręteł” regulacyjnych podczas wytwarzania kolejnej generacji terapii komórkowych.
Cytowanie: Aboelella, N.S., Park, R., Tang, E. et al. Therapeutic targeting of BCL-2 during CART cell production augments potency through non-apoptotic adaptive changes. Sig Transduct Target Ther 11, 155 (2026). https://doi.org/10.1038/s41392-026-02655-y
Słowa kluczowe: terapia komórkami CAR T, wenetoklaks, BCL-2, immunoterapia, białaczka i chłoniak