Clear Sky Science · de
Therapeutische Zielsteuerung von BCL-2 während der CAR-T-Zellproduktion steigert die Wirksamkeit durch nicht‑apoptotische adaptive Veränderungen
Die Schlagkraft krebsbekämpfender Zellen verstärken
Für Patientinnen und Patienten mit bestimmten Blutkrebserkrankungen können maßgeschneiderte Immunzellen, sogenannte CAR-T-Zellen, lebensrettend sein. Doch diese lebenden Medikamente wirken nicht immer so stark oder so lange, wie sich Ärztinnen und Ärzte wünschen. Diese Studie untersucht einen unerwarteten Weg, ihre Wirkung zu verstärken: ein kurzes Exponieren im Labor gegenüber Venetoclax, einem bereits zur Behandlung von Leukämien eingesetzten Medikament in Tablettenform. Die Besonderheit ist, dass das Mittel vor allem dafür bekannt ist, Zelltod auszulösen; hier wird es jedoch eingesetzt, um therapeutische T‑Zellen zu stärken, statt sie zu töten.
Warum heutige Zelltherapien einen Schub brauchen
CAR-T-Zellen werden hergestellt, indem man die T‑Zellen eines Patienten entnimmt, sie so umprogrammiert, dass sie ein Krebsmerkmal wie CD19 erkennen, und sie dann in großer Zahl vermehrt, bevor sie zurückgegeben werden. Trotz beeindruckender Ergebnisse erleiden viele Patienten Rückfälle, weil ihre CAR-T-Zellen ermüden, absterben oder sich von vornherein schlecht vermehren – besonders wenn das Immunsystem des Patienten durch vorherige Chemotherapie stark geschädigt wurde. Forschende suchen nach Möglichkeiten, CAR-T-Produkte zu entwickeln, die länger leben, Resistenz gegen Erschöpfung zeigen und ihre Fähigkeit zu töten über längere Zeit behalten.
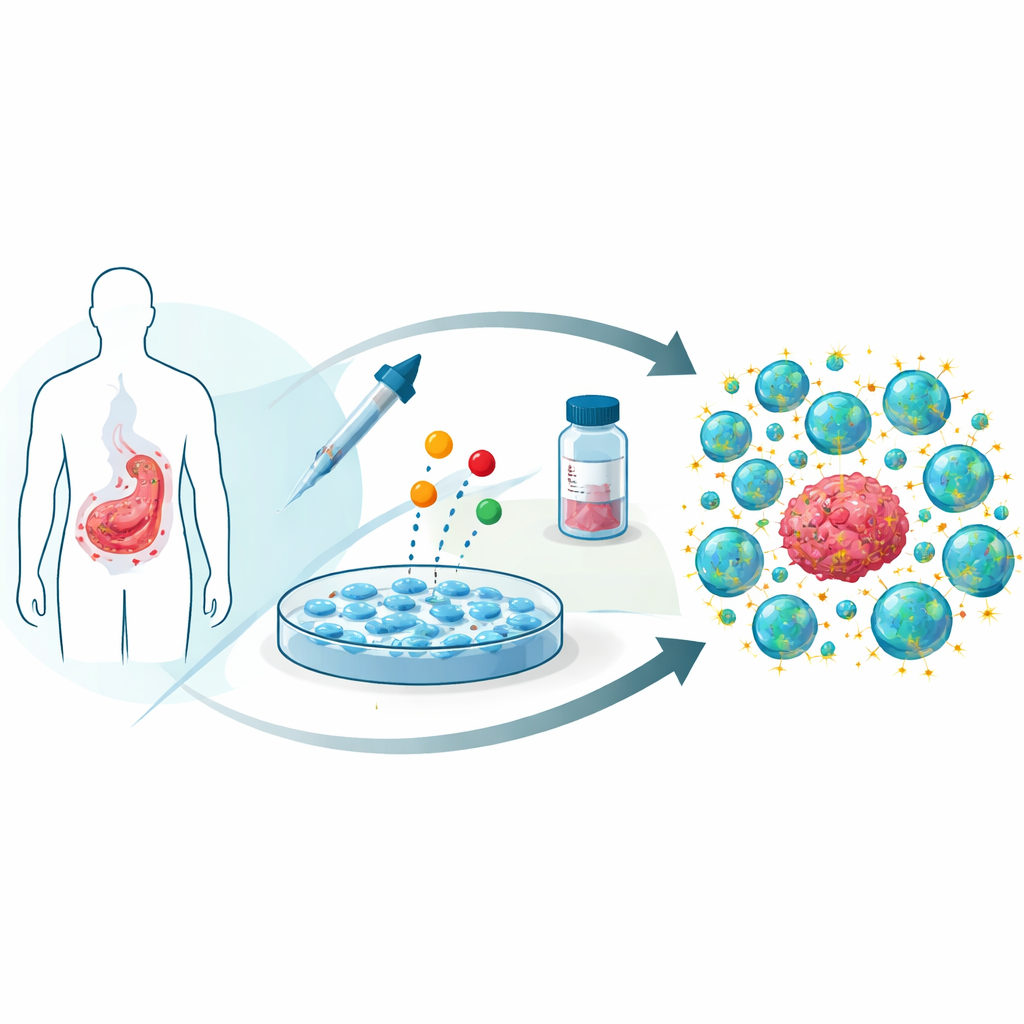
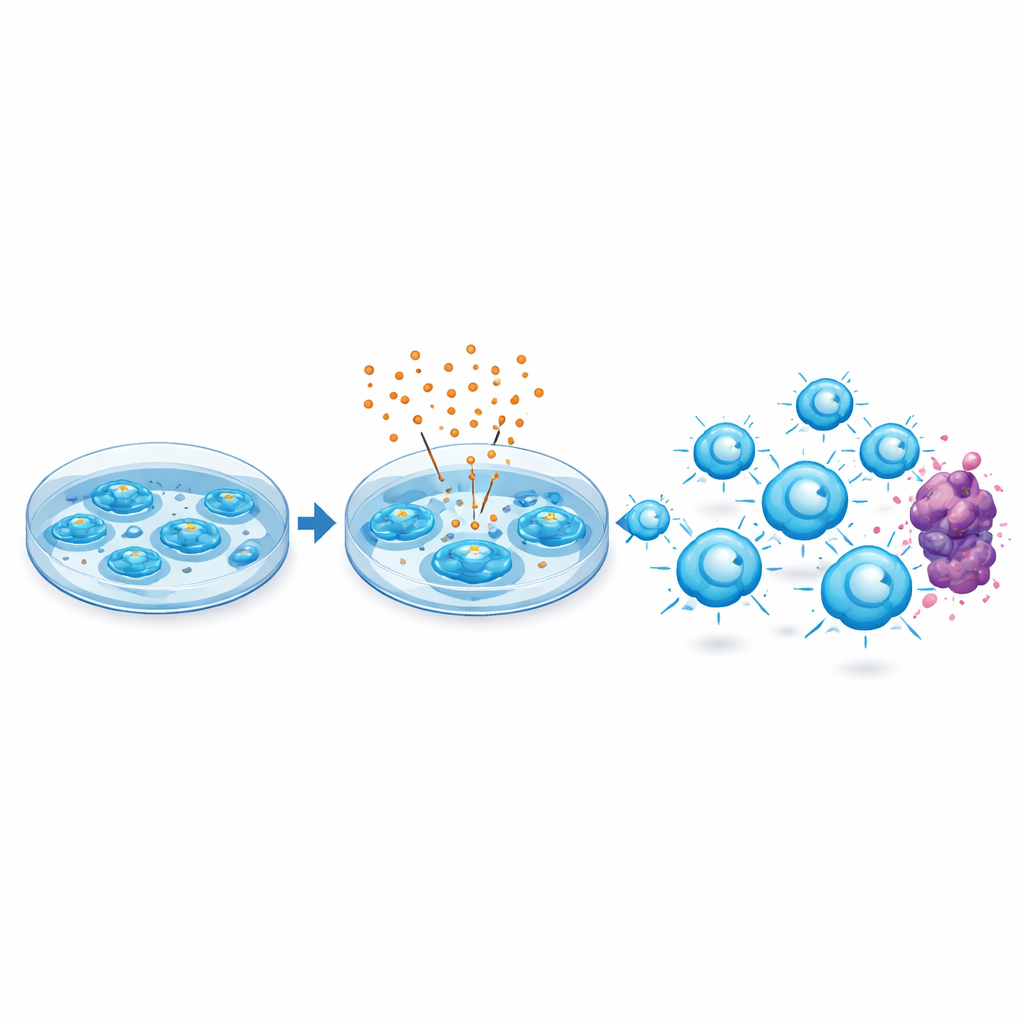
Ein Krebsmedikament zum Zelltraining verwenden
Venetoclax wurde entwickelt, um ein Protein namens BCL-2 zu blockieren, das Krebszellen nutzen, um programmierten Zelltod zu vermeiden. Die Autorinnen und Autoren fragten, was passieren würde, wenn dieses Medikament während der Laborwachstumsphase von CAR-T-Zellen zugegeben und dann abgewaschen würde, bevor die Zellen einen Patienten erreichen. Überraschenderweise tolerierten humane CD19‑gerichtete CAR-T-Zellen klinisch relevante Dosen von Venetoclax ohne größere Einbußen beim Wachstum oder grundlegende Veränderungen ihrer Zusammensetzung, etwa im Verhältnis von Helfer‑ zu Killerzellen oder im Anteil der Zellen, die den gentechnisch eingefügten Rezeptor tragen.
T-Zellen umprogrammieren statt sie zu töten
Anstatt die Zellen einfach Richtung Zelltod zu treiben, löste Venetoclax eine adaptive Antwort aus. Die behandelten CAR-T-Zellen erhöhten die Mengen mehrerer Überlebensproteine derselben Familie wie BCL-2, wodurch sie später, bei der Begegnung mit Tumorzellen, widerstandsfähiger gegen das Absterben wurden. In Labortests setzten diese Zellen mehr entscheidende Angriffsmoleküle frei – etwa Perforin, Granzymen und entzündliche Signalstoffe – und sie töteten Leukämie‑ und Lymphomzellen effizienter und wiederholt. Außerdem zeigten sie weniger Oberflächenmerkmale von „Erschöpfung“, einem Zustand, in dem T‑Zellen nach chronischer Stimulation träge und weniger reaktiv werden.
Tiefe Veränderungen in Signalnetzwerken und Energiehaushalt
Um zu verstehen, was unter der Oberfläche geschah, analysierte das Team die Genaktivität in Tausenden einzelner CAR-T-Zellen. Venetoclax-exponierte Zellen zeigten weitreichende Verschiebungen in Signalwegen, die Wachstum, Überleben und Stoffwechsel steuern. Signalrouten, die von STAT5 und AKT getrieben werden – bekannt dafür, T‑Zell‑Potenz und Persistenz zu formen – waren stärker aktiviert, und das Blockieren einer dieser Wege schwächte den verbesserten Tumorkill‑Effekt ab. Stoffwechseltests zeigten, dass behandelte Zellen stärkere mitochondriale Atmung und größere energetische Reserven hatten, Merkmale, die mit länger lebenden, gedächtnisähnlichen T‑Zellen verknüpft sind. Gleichzeitig behielten sie die Fähigkeit, bei Bedarf die Glukoseverwertung hochzufahren, was Schübe effektorischer Funktion unterstützt.
Vorteile auch bei stark vorbehandelten Patienten
Entscheidend ist, dass der Ansatz auch dann half, wenn man von weniger idealen T‑Zellen ausging. Die Forschenden stellten CAR‑T‑Produkte aus Patientenzellen her, die durch frühere Krebstherapien bereits geschwächt waren und hohe Werte von Erschöpfungsmarkern zeigten. Selbst aus diesem kompromittierten Ausgangsmaterial verbesserte eine kurzzeitige Venetoclax‑Exposition während der Herstellung konsequent die Fähigkeit der Zellen, Tumore in Mäusen zu kontrollieren. Tests mit genetisch verändertem BCL-2 bestätigten, dass der Effekt vom beabsichtigten Ziel des Medikaments abhängt, was darauf hindeutet, dass BCL-2 selbst als Schaltzentrale für das Verhalten von T‑Zellen fungiert.
Was das für künftige Behandlungen bedeuten könnte
Vereinfacht gesagt zeigt diese Arbeit, dass ein kurzes Stressen von CAR‑T‑Zellen mit einem zielgerichteten Krebsmedikament sie „trainen“ kann, stärker zurückzukehren statt schwächer. Venetoclax kann – statt nur als Zell‑vernichtendes Mittel zu dienen – T‑Zellen umverdrahten, sodass sie besser überleben, Energie klüger nutzen und Tumore nach der Infusion kräftiger angreifen. Obwohl weitere Studien nötig sind, um die Dauerhaftigkeit dieser Vorteile bei Patienten zu klären, eröffnen die Ergebnisse die Möglichkeit, BCL‑2‑blockierende Wirkstoffe – und möglicherweise ähnliche Substanzen – bewusst als Stellschrauben während der Herstellung der nächsten Zelltherapie‑Generationen einzusetzen.
Zitation: Aboelella, N.S., Park, R., Tang, E. et al. Therapeutic targeting of BCL-2 during CART cell production augments potency through non-apoptotic adaptive changes. Sig Transduct Target Ther 11, 155 (2026). https://doi.org/10.1038/s41392-026-02655-y
Schlüsselwörter: CAR-T-Zelltherapie, Venetoclax, BCL-2, Immuntherapie, Leukämie und Lymphom