Clear Sky Science · it
Mirare terapeuticamente BCL-2 durante la produzione di cellule CAR-T aumenta la potenza tramite modifiche adattative non apoptotiche
Potenziare le cellule che combattono il cancro
Per i pazienti con alcuni tumori del sangue, cellule immunitarie personalizzate chiamate cellule CAR-T possono salvare la vita. Tuttavia questi farmaci viventi non funzionano sempre con l’efficacia o la durata desiderata. Questo studio esplora un modo inaspettato per aumentare la loro efficacia: esporle brevemente in laboratorio al venetoclax, una compressa già usata per trattare la leucemia. La novità è che il farmaco è noto per indurre la morte cellulare, ma qui viene impiegato per rendere le cellule T terapeutiche più forti anziché per ucciderle.
Perché le terapie cellulari odierne hanno bisogno di un potenziamento
Le cellule CAR-T si ottengono prelevando le cellule T del paziente, reingegnerizzandole per riconoscere un marcatore tumorale come il CD19 e ampliandole in grandi quantità prima dell’infusione. Nonostante risultati impressionanti, molti pazienti vanno in recidiva perché le loro CAR-T si affaticano, muoiono o non si espandono adeguatamente—soprattutto se il sistema immunitario del paziente è stato provato da chemioterapie precedenti. I ricercatori cercano modi per costruire prodotti CAR-T che vivano più a lungo, resistano all’esaurimento e mantengano la loro capacità citotossica nel tempo.
Prendere in prestito un farmaco antitumorale per l’addestramento cellulare
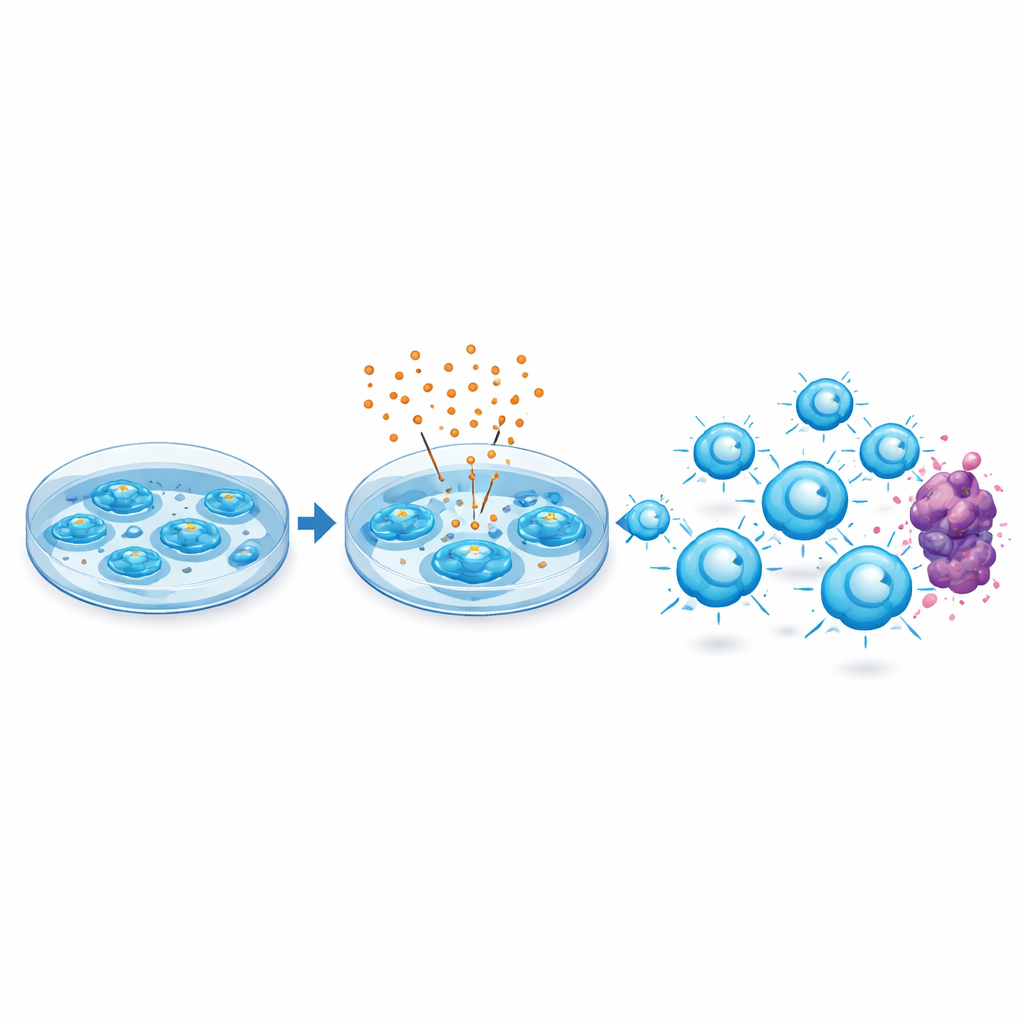
Il venetoclax è stato progettato per disarmare una proteina chiamata BCL-2 che le cellule tumorali usano per evitare la morte programmata. Gli autori si sono chiesti cosa accadesse aggiungendo questo farmaco durante la fase di crescita in laboratorio delle cellule CAR-T, quindi rimuovendolo prima che le cellule vengano mai somministrate al paziente. Sorprendentemente, le cellule CAR-T umane dirette contro CD19 tollerarono dosi clinicamente rilevanti di venetoclax senza perdite significative nella crescita o cambiamenti nella loro composizione di base, come l’equilibrio tra cellule T helper e citotossiche o la frazione che porta il recettore ingegnerizzato.
Riprogrammare le cellule T invece di ucciderle
Invece di spingere semplicemente le cellule verso la morte, il venetoclax scatenò una risposta adattativa. Le CAR-T trattate aumentarono i livelli di diverse proteine della sopravvivenza della stessa famiglia di BCL-2, rendendole più resistenti alla morte quando incontrarono successivamente le cellule tumorali. Nei test in vitro queste cellule rilasciarono più molecole d’attacco chiave—come perforina, granzimi e segnali infiammatori—and uccisero le cellule di leucemia e linfoma in modo più efficiente e ripetuto. Mostrarono inoltre meno segni di “esaurimento” sulla superficie, uno stato in cui le cellule T diventano lente e meno reattive dopo stimolazioni croniche.
Profondi cambiamenti nel cablaggio cellulare e nell’uso energetico
Per capire cosa stesse succedendo a livello molecolare, il gruppo profilò l’attività genica in migliaia di singole cellule CAR-T. Le cellule esposte al venetoclax mostrarono ampi spostamenti in vie che controllano crescita, sopravvivenza e metabolismo. Le vie di segnalazione guidate da STAT5 e AKT—note per modellare la potenza e la persistenza delle cellule T—erano più attive, e il blocco di una di queste vie ridusse l’effetto potenziato di uccisione tumorale. I test metabolici rivelarono che le cellule trattate avevano una respirazione mitocondriale più forte e maggiori riserve energetiche, caratteristiche associate a cellule T di tipo memoria più longeve. Allo stesso tempo, mantennero la capacità di aumentare il consumo di zuccheri quando necessario, supportando picchi di funzione effettrice.
I benefici si estendono a pazienti pesantemente trattati
Elemento cruciale, l’approccio fu efficace anche partendo da cellule T non ideali. I ricercatori produssero prodotti CAR-T da pazienti le cui cellule immunitarie erano già logorate da terapie antitumorali precedenti e mostravano alti livelli di marcatori di esaurimento. Anche partendo da questo materiale di base compromesso, l’esposizione a breve termine al venetoclax durante la produzione migliorò costantemente la capacità delle cellule di controllare i tumori nei topi. Test con BCL-2 geneticamente alterato confermarono che l’effetto dipendeva dal bersaglio previsto del farmaco, indicando che lo stesso BCL-2 agisce come hub di controllo del comportamento delle cellule T.
Cosa potrebbe significare per i trattamenti futuri
In termini semplici, questo lavoro mostra che stressare brevemente le cellule CAR-T con un farmaco mirato può “allenarle” a tornare più forti, non più deboli. Piuttosto che servire solo come agente uccisore di cellule, il venetoclax può riprogrammare le cellule T a sopravvivere meglio, usare l’energia in modo più intelligente e attaccare i tumori con maggiore vigore dopo l’infusione. Sebbene siano necessari ulteriori studi per capire quanto durino questi benefici nei pazienti, i risultati aprono la strada all’uso di farmaci inibitori di BCL-2—e possibilmente di altri agenti simili—come manopole di regolazione intenzionali durante la produzione delle terapie cellulari di nuova generazione.
Citazione: Aboelella, N.S., Park, R., Tang, E. et al. Therapeutic targeting of BCL-2 during CART cell production augments potency through non-apoptotic adaptive changes. Sig Transduct Target Ther 11, 155 (2026). https://doi.org/10.1038/s41392-026-02655-y
Parole chiave: Terapia con cellule CAR T, venetoclax, BCL-2, immunoterapia, leucemia e linfoma