Clear Sky Science · pt
Genes associados à suscetibilidade e tolerância a biocidas catiônicos em isolados clínicos, ambientais e comensais de Enterococcus
Por que os produtos de limpeza nem sempre vencem
Hospitais dependem de desinfetantes e antissépticos para controlar germes perigosos, mas algumas bactérias conseguem persistir e se disseminar. Este estudo investiga o Enterococcus, uma bactéria intestinal comum que pode causar infecções graves, e pergunta quão bem ela resiste a dois desinfetantes amplamente usados, bem como a antibióticos. Compreender de onde vêm cepas mais resistentes e tolerantes ajuda a explicar por que infecções hospitalares podem ser tão persistentes e como as práticas de higiene podem ser aprimoradas.
De onde vêm as bactérias
Os pesquisadores coletaram 520 amostras de três locais: pacientes hospitalizados, superfícies hospitalares como camas e equipamentos, e fezes de voluntários saudáveis. Destas, isolaram 120 cepas de Enterococcus, concentrando-se nas duas espécies mais frequentemente associadas a doenças humanas. Em seguida testaram quão facilmente cada cepa era eliminada por vários antibióticos e por dois produtos de limpeza comuns, clorexidina e cloreto de benzalcônio, usados em antissépticos para as mãos, desinfetantes de superfícies e muitos produtos de higiene do dia a dia.
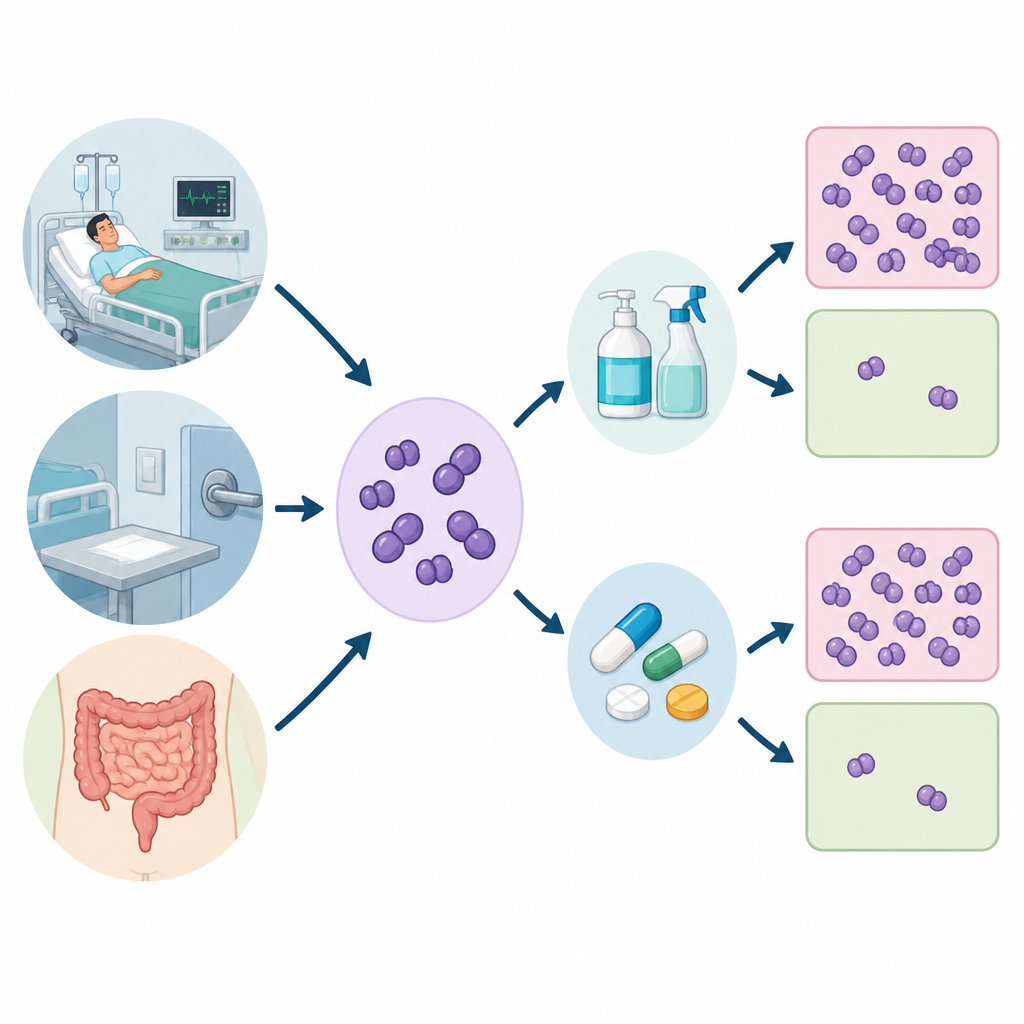
Como a equipe mediu a robustez
Para avaliar quão resistentes eram as bactérias, a equipe determinou a concentração inibitória mínima, ou CIM (MIC), para cada desinfetante, que é a menor quantidade necessária para impedir o crescimento bacteriano em condições de laboratório. Também testaram se as bactérias formavam comunidades viscosas chamadas biofilmes, que podem aderir a superfícies e proteger células contra danos. Por fim, procuraram elementos genéticos específicos que funcionam como pequenas bombas na membrana celular, expulsando moléculas de antibióticos e desinfetantes antes que possam causar dano.
Cepas hospitalares mostram-se mais difíceis de matar
Os resultados mostraram um padrão claro. As cepas de Enterococcus provenientes de pacientes eram mais resistentes a antibióticos importantes, especialmente gentamicina e ciprofloxacino, do que aquelas de superfícies hospitalares ou de pessoas saudáveis. Essas cepas clínicas também tenderam a necessitar de doses maiores de clorexidina e cloreto de benzalcônio para serem controladas, sinalizando suscetibilidade reduzida. Dois terços de todos os isolados puderam formar biofilmes, e essa capacidade foi muito mais comum e mais forte entre as cepas clínicas, sugerindo que as bactérias hospitalares estão melhor equipadas para permanecer e sobreviver aos esforços de limpeza.
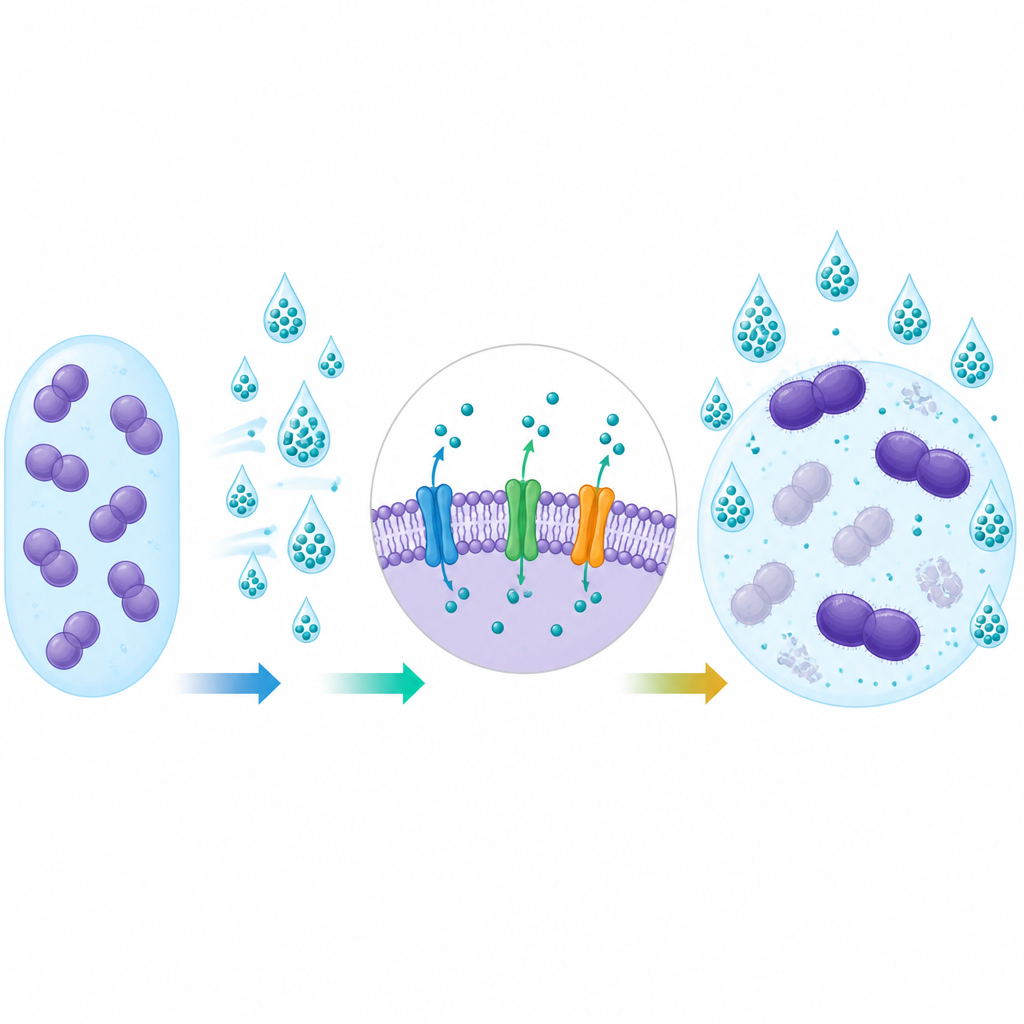
Genes que ajudam as bactérias a suportar produtos químicos
Quando os pesquisadores examinaram o DNA das bactérias, encontraram com frequência dois genes de bombas de efluxo, chamados efrAB e emeA. Esses genes foram muito mais comuns em cepas de pacientes do que naquelas do ambiente ou de voluntários saudáveis. Cepas que carregavam esses genes tenderam a apresentar valores mais altos de CIM para desinfetantes e foram muito mais frequentemente resistentes ao antibiótico gentamicina. Essa ligação apoia a ideia de que os mesmos mecanismos que ajudam as bactérias a tolerar desinfetantes também podem torná-las menos sensíveis a certos fármacos, embora a relação não tenha sido perfeita em todos os testes.
O que isso significa para o controle de infecções
Para o leitor leigo, a mensagem principal é que alguns Enterococcus hospitalares estão aprendendo a conviver tanto com antibióticos quanto com produtos de limpeza, ajudados por biofilmes aderentes e por bombas genéticas que expelam substâncias nocivas. O estudo não sugere que desinfetantes sejam inúteis, mas mostra que o uso intenso e às vezes desigual pode favorecer cepas mais resistentes. Prestar atenção em como os desinfetantes são aplicados, e em traços bacterianos como formação de biofilme e genes de efluxo, pode ajudar hospitais a projetar estratégias de limpeza e tratamento que retardem a ascensão desses microrganismos mais robustos.
Citação: Eldahshan, M.M., Amer, A.K., Genena, D.E. et al. Cationic biocide susceptibility and tolerance-associated genes in clinical, environmental, and commensal Enterococcus isolates. Sci Rep 16, 15063 (2026). https://doi.org/10.1038/s41598-026-51663-z
Palavras-chave: Enterococcus, resistência a biocidas, clorexidina, cloreto de benzalcônio, genes de bombas de efluxo