Clear Sky Science · es
Genes asociados a susceptibilidad y tolerancia a biocidas catiónicos en aislamientos clínicos, ambientales y comensales de Enterococcus
Por qué los productos de limpieza no siempre ganan
Los hospitales dependen de desinfectantes y antisépticos para mantener a raya los gérmenes peligrosos, sin embargo algunas bacterias consiguen persistir y propagarse. Este estudio examina Enterococcus, una bacteria intestinal común que puede causar infecciones graves, y pregunta qué tan bien resiste a dos desinfectantes de uso generalizado, además de a los antibióticos. Comprender de dónde proceden las cepas más fuertes y tolerantes ayuda a explicar por qué las infecciones hospitalarias pueden ser tan persistentes y cómo podrían mejorarse las prácticas de higiene.
De dónde proceden las bacterias
Los investigadores recogieron 520 muestras de tres orígenes: pacientes hospitalizados, superficies hospitalarias como camas y equipos, y heces de voluntarios sanos. De estas muestras aislaron 120 cepas de Enterococcus, centrando el análisis en las dos especies más frecuentemente asociadas a enfermedades humanas. Luego evaluaron qué tan fácilmente cada cepa era eliminada por varios antibióticos y por dos productos de limpieza comunes, clorhexidina y cloruro de benzalconio, usados en fricciones de manos, desinfectantes de superficies y muchos productos de higiene cotidianos.
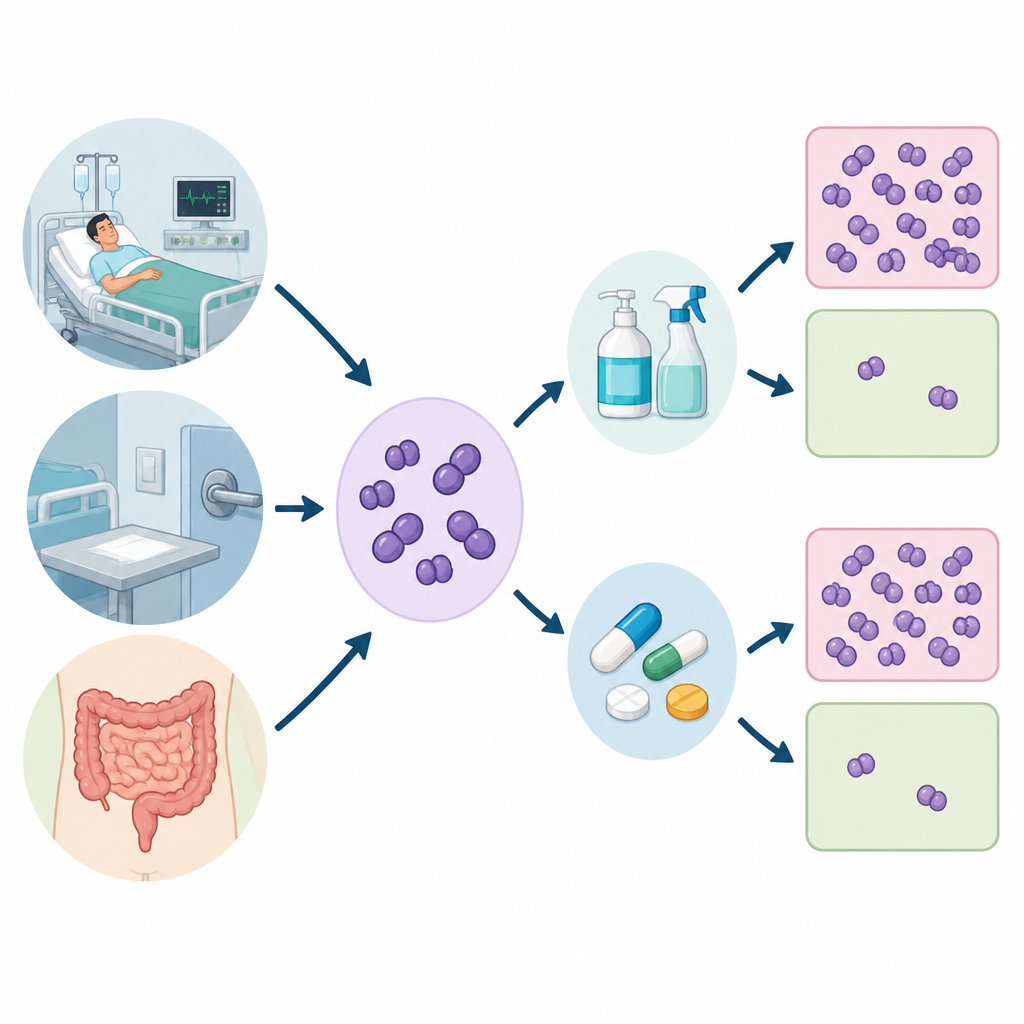
Cómo midió el equipo la resistencia
Para medir la resistencia bacteriana, el equipo determinó la concentración inhibitoria mínima, o CIM (MIC en inglés), para cada desinfectante, que es la menor cantidad necesaria para detener el crecimiento bacteriano en condiciones de laboratorio. También evaluaron si las bacterias formaban comunidades viscosas llamadas biofilms, que pueden adherirse a superficies y proteger a las células del daño. Finalmente, buscaron elementos genéticos específicos que actúan como pequeñas bombas en la membrana celular, expulsando antibióticos y moléculas de desinfectante antes de que puedan causar daño.
Las cepas hospitalarias resultan más difíciles de eliminar
Los resultados mostraron un patrón claro. Las cepas de Enterococcus obtenidas de pacientes eran más resistentes a antibióticos clave, especialmente gentamicina y ciprofloxacino, que las procedentes de superficies hospitalarias o de personas sanas. Estas cepas clínicas también tendían a requerir dosis más altas de clorhexidina y cloruro de benzalconio para ser controladas, lo que señala una disminución de la susceptibilidad. Dos tercios de todos los aislados podían formar biofilms, y esta capacidad fue mucho más frecuente y pronunciada entre las cepas clínicas, lo que sugiere que las bacterias hospitalarias están mejor equipadas para permanecer y sobrevivir a los esfuerzos de limpieza.
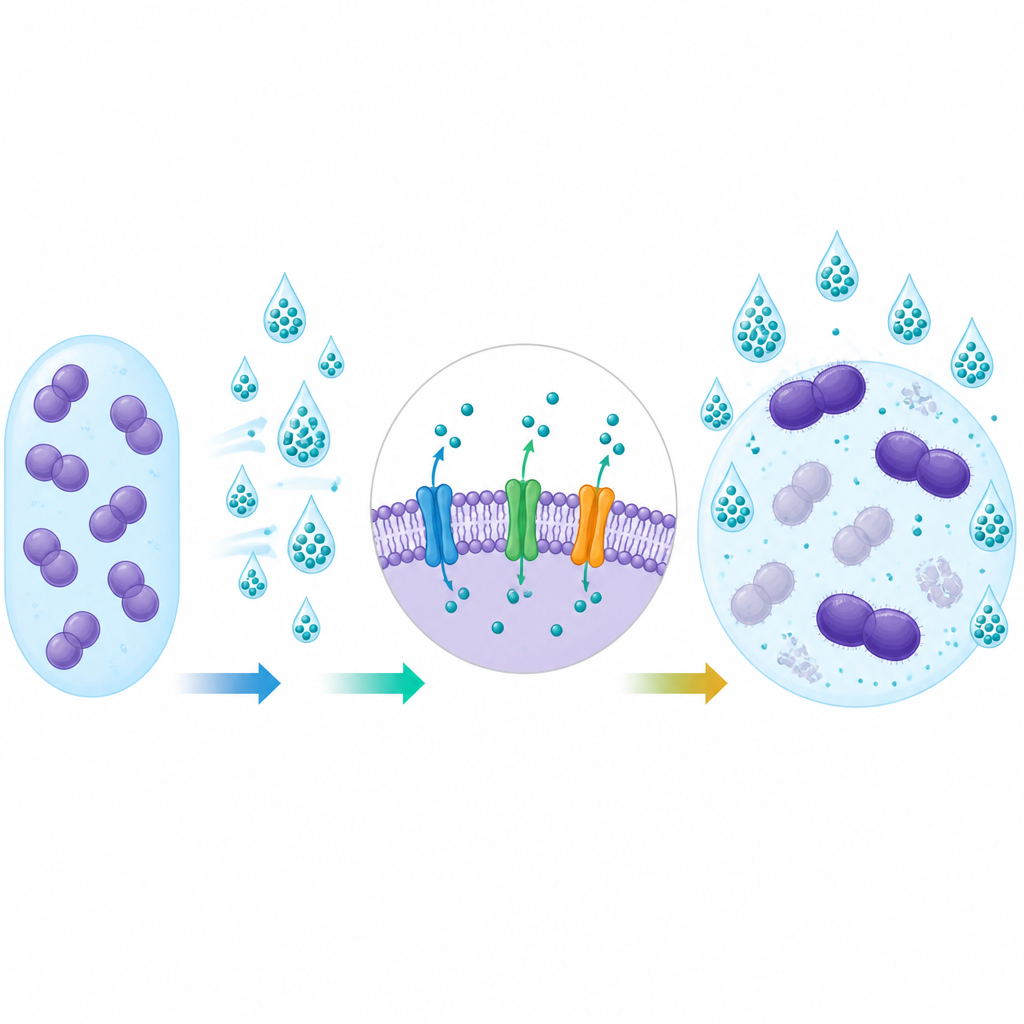
Genes que ayudan a las bacterias a hacerse con los químicos
Al examinar el ADN bacteriano, los investigadores encontraron con frecuencia dos genes de bombas de eflujo, denominados efrAB y emeA. Estos genes eran mucho más comunes en las cepas procedentes de pacientes que en las del entorno o de voluntarios sanos. Las cepas que portaban estos genes tendían a mostrar valores más altos de CIM para desinfectantes y con mayor frecuencia eran resistentes al antibiótico gentamicina. Este vínculo respalda la idea de que los mismos mecanismos que ayudan a las bacterias a tolerar desinfectantes también pueden reducir su sensibilidad a ciertos fármacos, aunque la relación no fue perfecta en todas las pruebas.
Qué significa esto para el control de infecciones
Para un lector general, la conclusión es que algunos Enterococcus hospitalarios están aprendiendo a lidiar tanto con antibióticos como con los productos de limpieza, ayudados por biofilms adherentes y por bombas genéticas que expulsan sustancias nocivas. El estudio no sugiere que los desinfectantes sean inútiles, pero sí muestra que un uso intensivo y a veces desigual puede favorecer cepas más resistentes. Prestar atención a cómo se emplean los desinfectantes y a rasgos bacterianos como la formación de biofilms y la presencia de genes de eflujo puede ayudar a los hospitales a diseñar estrategias de limpieza y tratamiento que frenen la aparición de estos microbios más duros.
Cita: Eldahshan, M.M., Amer, A.K., Genena, D.E. et al. Cationic biocide susceptibility and tolerance-associated genes in clinical, environmental, and commensal Enterococcus isolates. Sci Rep 16, 15063 (2026). https://doi.org/10.1038/s41598-026-51663-z
Palabras clave: Enterococcus, resistencia a biocidas, clorhexidina, cloruro de benzalconio, genes de bombas de eflujo