Clear Sky Science · de
Kationenwirksame Biozid-Suszeptibilität und mit Toleranz assoziierte Gene in klinischen, Umwelt- und kommensalen Enterococcus-Isolaten
Warum Reinigungschemikalien nicht immer gewinnen
Krankenhäuser verlassen sich auf Desinfektions- und Antiseptika, um gefährliche Keime in Schach zu halten, doch einige Bakterien schaffen es, zu überdauern und sich zu verbreiten. Diese Studie betrachtet Enterococcus, ein häufiges Darmbakterium, das schwere Infektionen verursachen kann, und fragt, wie gut es zwei weit verbreitete Desinfektionsmittel sowie Antibiotika widersteht. Zu verstehen, woher stärkere, tolerantere Stämme stammen, hilft zu erklären, warum Krankenhausinfektionen so hartnäckig sein können und wie Hygienepraktiken verbessert werden könnten.
Wo die Bakterien herkommen
Die Forschenden sammelten 520 Proben aus drei Quellen: von Krankenhauspatienten, von Krankenhausflächen wie Betten und Geräten sowie aus dem Stuhl gesunder Freiwilliger. Daraus isolierten sie 120 Enterococcus-Stämme und konzentrierten sich auf die beiden Arten, die am häufigsten mit menschlichen Erkrankungen in Verbindung stehen. Anschließend prüften sie, wie leicht jeder Stamm durch mehrere Antibiotika und durch zwei gängige Reinigungsmittel — Chlorhexidin und Benzalkoniumchlorid, die in Händedesinfektionsmitteln, Oberflächendesinfektionsmitteln und vielen Alltagsprodukten verwendet werden — abgetötet werden konnte.
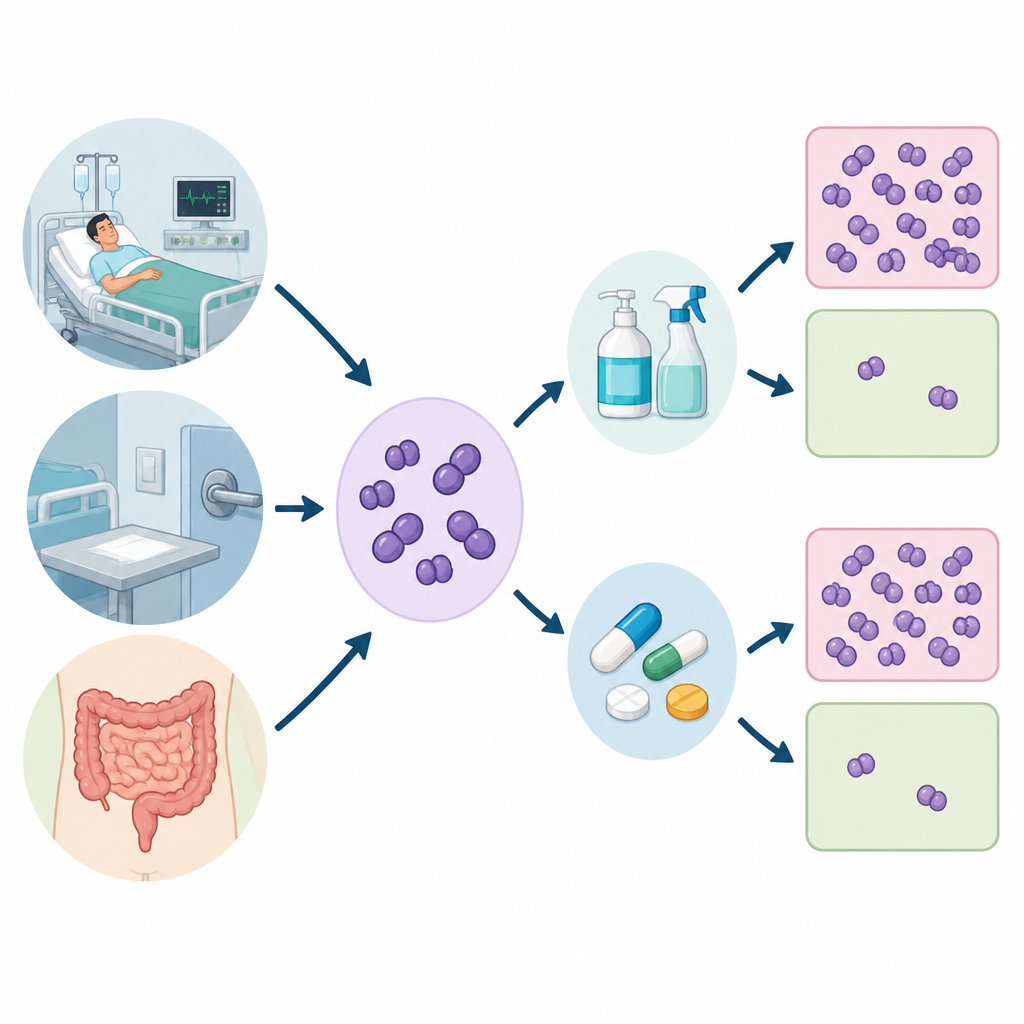
Wie das Team Widerstandskraft maß
Um die Widerstandsfähigkeit der Bakterien zu bewerten, bestimmten die Forschenden die minimale Hemmkonzentration (MIC) für jedes Desinfektionsmittel, also die niedrigste Menge, die unter Laborbedingungen das Bakterienwachstum stoppt. Sie prüften außerdem, ob die Bakterien schleimige Gemeinschaften, sogenannte Biofilme, bilden, die an Oberflächen haften und Zellen vor Schäden schützen können. Schließlich suchten sie nach spezifischen genetischen Elementen, die wie winzige Pumpen in der Zellmembran wirken und Antibiotika sowie Desinfektionsmittelmoleküle hinausschleusen, bevor diese Schaden anrichten können.
Stämme aus dem Krankenhaus erweisen sich als schwerer zu töten
Die Ergebnisse zeigten ein klares Muster. Enterococcus-Stämme aus Patientenproben waren im Vergleich zu denen von Krankenhausflächen oder gesunden Personen resistenter gegenüber wichtigen Antibiotika, insbesondere Gentamicin und Ciprofloxacin. Diese klinischen Stämme benötigten zudem tendenziell höhere Dosen von Chlorhexidin und Benzalkoniumchlorid, um kontrolliert zu werden, was auf verringerte Suszeptibilität hinweist. Zwei Drittel aller Isolate konnten Biofilme bilden; diese Fähigkeit war bei den klinischen Stämmen deutlich häufiger und stärker ausgeprägt, was nahelegt, dass Krankenhausbakterien besser gerüstet sind, zu überdauern und Reinigungsmaßnahmen zu trotzen.
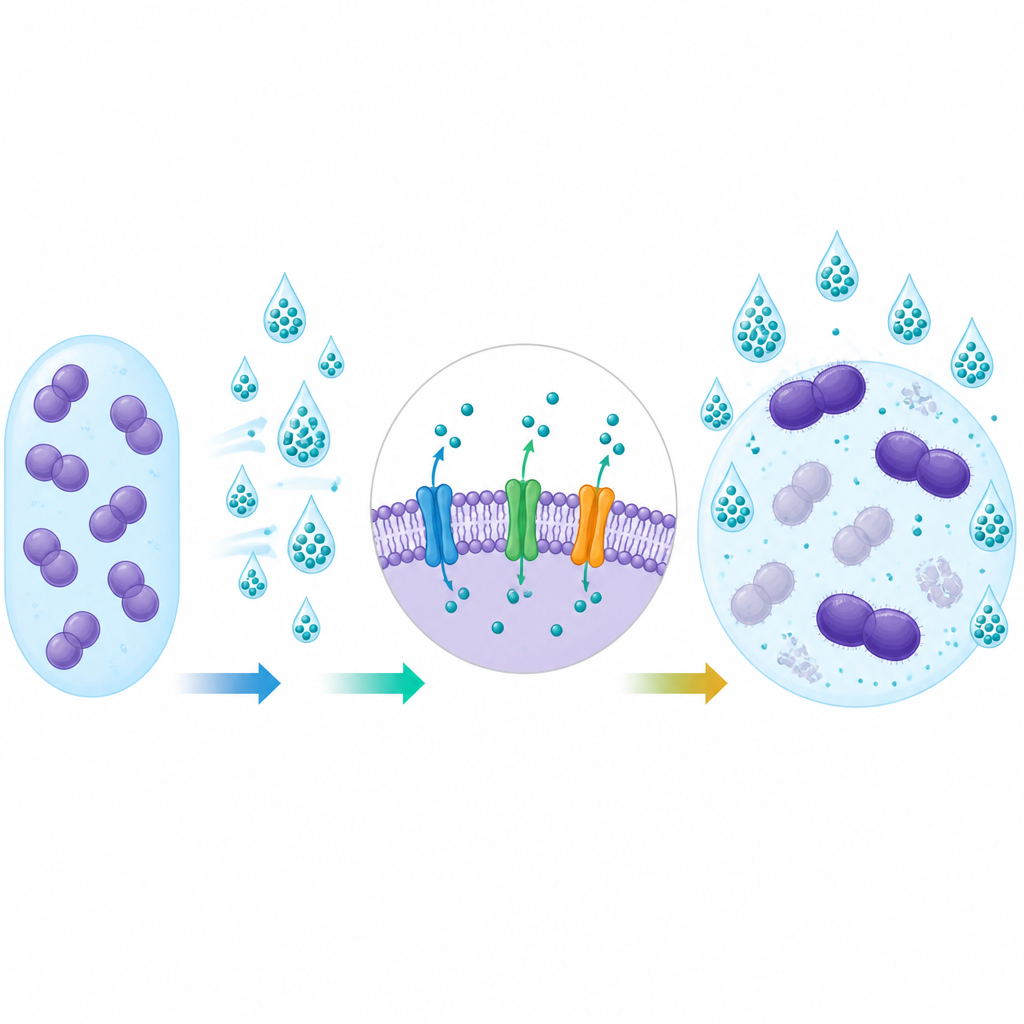
Gene, die Bakterien helfen, Chemikalien abzuwehren
Bei der Untersuchung der bakteriellen DNA fanden die Forschenden häufig zwei Efflux-Pumpen-Gene, bezeichnet als efrAB und emeA. Diese Gene kamen in Stämmen von Patienten deutlich häufiger vor als in solchen aus der Umwelt oder von gesunden Freiwilligen. Stämme mit diesen Genen zeigten tendenziell höhere Desinfektionsmittel-MIC-Werte und waren deutlich häufiger gegen das Antibiotikum Gentamicin resistent. Dieser Zusammenhang stützt die Idee, dass dieselben Mechanismen, die Bakterien helfen, Desinfektionsmitteln zu widerstehen, sie auch weniger empfindlich gegenüber bestimmten Medikamenten machen können, auch wenn die Beziehung nicht in jedem Test perfekt war.
Was das für die Infektionskontrolle bedeutet
Für eine sachliche Leserin oder einen sachlichen Leser lautet die Kernbotschaft: Einige Enterococcus-Stämme im Krankenhaus lernen, sowohl mit Antibiotika als auch mit Reinigungschemikalien zurechtzukommen, unterstützt durch klebrige Biofilme und genetische Pumpen, die schädliche Substanzen hinausschleudern. Die Studie legt nicht nahe, dass Desinfektionsmittel nutzlos sind, wohl aber, dass intensiver und mitunter ungleichmäßiger Einsatz härtere Stämme begünstigen kann. Auf die Art des Einsatzes von Desinfektionsmitteln sowie auf bakterielle Eigenschaften wie Biofilmbildung und Efflux-Gene zu achten, kann Krankenhäusern helfen, Reinigungs- und Behandlungsstrategien zu entwerfen, die das Aufkommen dieser widerstandsfähigeren Mikroben verlangsamen.
Zitation: Eldahshan, M.M., Amer, A.K., Genena, D.E. et al. Cationic biocide susceptibility and tolerance-associated genes in clinical, environmental, and commensal Enterococcus isolates. Sci Rep 16, 15063 (2026). https://doi.org/10.1038/s41598-026-51663-z
Schlüsselwörter: Enterococcus, Biozidresistenz, Chlorhexidin, Benzalkoniumchlorid, Efflux-Pumpen-Gene