Clear Sky Science · pl
Geny związane z wrażliwością i tolerancją na biocydy kationowe w izolatach Enterococcus pochodzących z chorych, środowiska i flory bakteryjnej
Dlaczego środki czystości nie zawsze zwyciężają
Szpitale polegają na środkach dezynfekcyjnych i antyseptycznych, by ograniczać niebezpieczne drobnoustroje, a jednak niektóre bakterie potrafią przetrwać i się rozprzestrzeniać. W tym badaniu przyjrzano się Enterococcus — powszechnej bakterii jelitowej, która może wywoływać poważne zakażenia — i zadano pytanie, jak dobrze znosi ona dwa powszechnie stosowane środki dezynfekujące oraz antybiotyki. Zrozumienie, skąd pochodzą silniejsze, bardziej tolerancyjne szczepy, pomaga wyjaśnić, dlaczego zakażenia szpitalne bywają tak uporczywe i jak można poprawić praktyki higieniczne.
Skąd pochodzą bakterie
Naukowcy zebrali 520 próbek z trzech miejsc: od pacjentów szpitalnych, z powierzchni w szpitalu, takich jak łóżka i sprzęt, oraz kału zdrowych ochotników. Z tych próbek wyizolowano 120 szczepów Enterococcus, koncentrując się na dwóch gatunkach najczęściej związanych z chorobami u ludzi. Następnie przetestowano, jak łatwo każdy szczep jest zabijany przez kilka antybiotyków i przez dwa powszechne środki czyszczące — chlorheksydynę i chlorek benzalkoniowy — stosowane w płynach do mycia rąk, do dezynfekcji powierzchni i w wielu produktach higienicznych codziennego użytku.
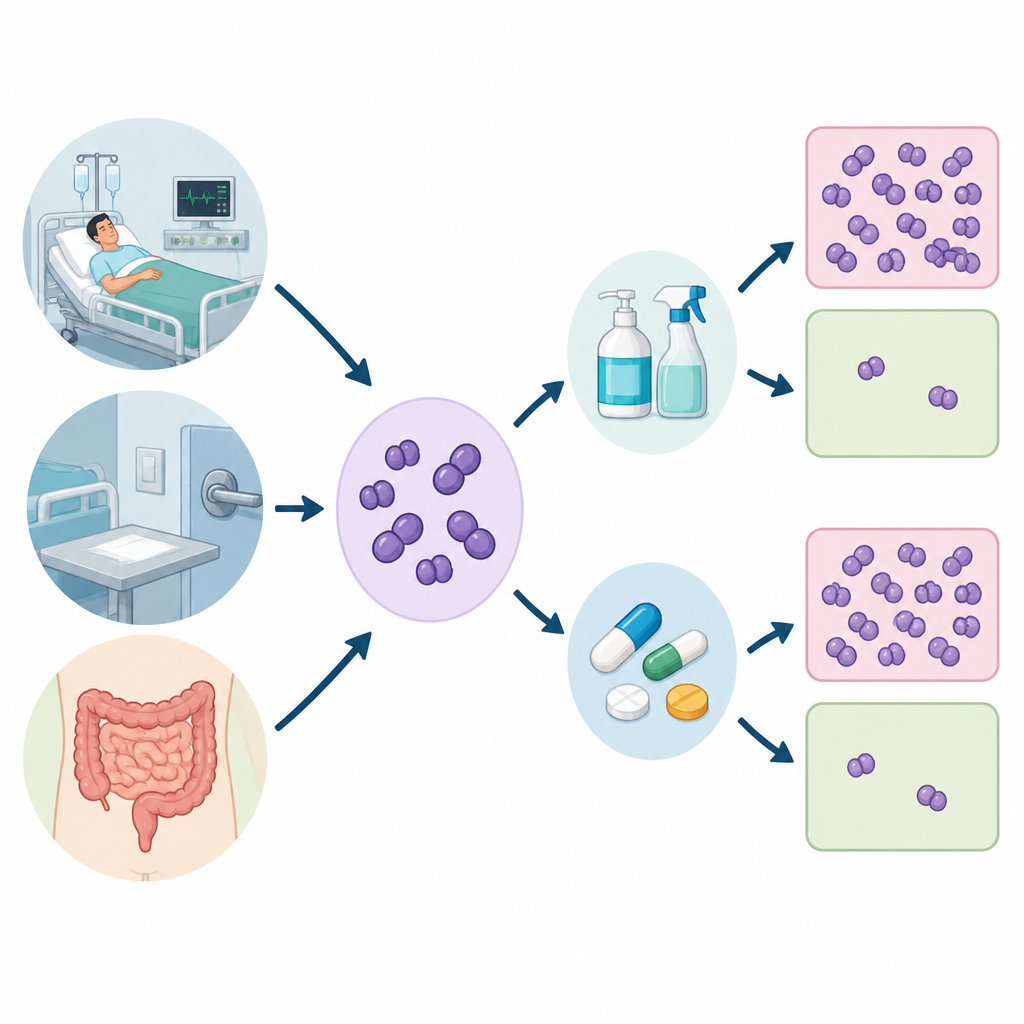
Jak zespół mierzył odporność
Aby ocenić odporność bakterii, zespół określił minimalne stężenie hamujące (MIC) dla każdego środka dezynfekującego — czyli najniższą ilość konieczną do zatrzymania wzrostu bakterii w warunkach laboratoryjnych. Badano też, czy bakterie tworzą śluzowate społeczności zwane biofilmami, które mogą przyczepiać się do powierzchni i chronić komórki przed uszkodzeniem. Wreszcie poszukiwano określonych elementów genetycznych działających jak małe pompy w błonie komórkowej, wypychające antybiotyki i cząsteczki środków dezynfekcyjnych, zanim zdążą zaszkodzić.
Szczepy szpitalne trudniejsze do zabicia
Wyniki wykazały wyraźny wzorzec. Szczepy Enterococcus pobrane od pacjentów były bardziej odporne na kluczowe antybiotyki, w szczególności gentamycynę i cyprofloksacynę, niż szczepy z powierzchni szpitalnych czy od zdrowych osób. Te kliniczne szczepy częściej też wymagały wyższych dawek chlorheksydyny i chlorku benzalkoniowego, co wskazuje na zmniejszoną wrażliwość. Dwie trzecie wszystkich izolatów potrafiło tworzyć biofilmy, a ta zdolność była znacznie częstsza i silniejsza wśród szczepów klinicznych, co sugeruje, że bakterie szpitalne są lepiej przygotowane do przetrwania i opierania się zabiegom czyszczenia.
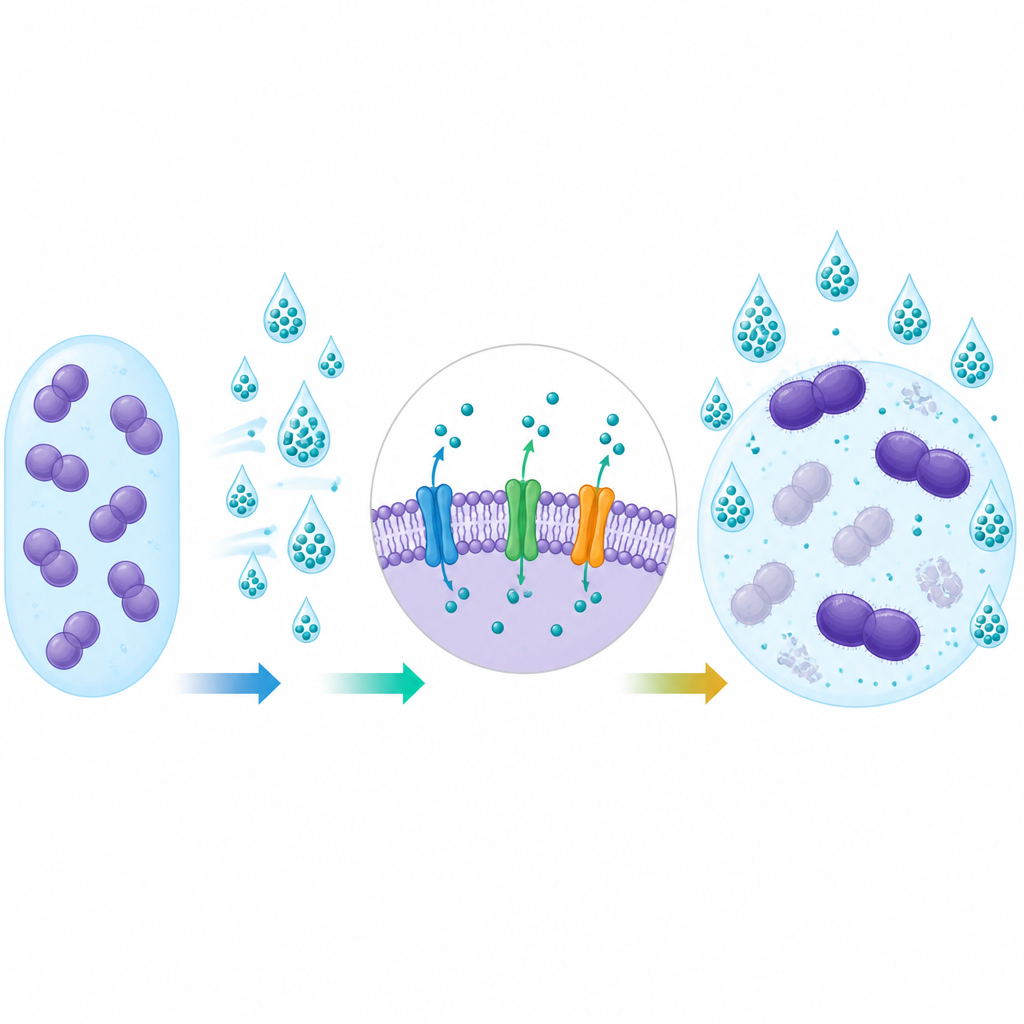
Geny, które pomagają bakteriom lekceważyć środki chemiczne
Po zbadaniu DNA bakterii badacze często stwierdzali obecność dwóch genów pomp effluksowych, nazwanych efrAB i emeA. Geny te były znacznie częstsze w szczepach pochodzących od pacjentów niż w izolatach ze środowiska lub od zdrowych ochotników. Szczepy posiadające te geny miały tendencję do wyższych wartości MIC dla środków dezynfekcyjnych i znacznie częściej były oporne na gentamycynę. Ten związek wspiera hipotezę, że te same mechanizmy, które pomagają bakteriom tolerować środki dezynfekujące, mogą też zmniejszać ich wrażliwość na niektóre leki, choć zależność nie była absolutna we wszystkich testach.
Co to oznacza dla kontroli zakażeń
Dla czytelnika niebędącego specjalistą najważniejsza wiadomość jest taka, że niektóre szpitalne Enterococcus uczą się radzić sobie zarówno z antybiotykami, jak i środkami czyszczącymi, wspierane przez przylegające biofilmy i genetyczne pompy, które wypychają szkodliwe substancje. Badanie nie sugeruje, że środki dezynfekcyjne są bezużyteczne, ale pokazuje, że intensywne i nieraz nierównomierne ich stosowanie może sprzyjać wyłanianiu się bardziej wytrzymałych szczepów. Zwracanie uwagi na to, jak używa się środków dezynfekcyjnych oraz na cechy bakteryjne, takie jak tworzenie biofilmów i obecność genów effluksowych, może pomóc szpitalom opracować strategie czyszczenia i leczenia spowalniające narastanie tych odporniejszych drobnoustrojów.
Cytowanie: Eldahshan, M.M., Amer, A.K., Genena, D.E. et al. Cationic biocide susceptibility and tolerance-associated genes in clinical, environmental, and commensal Enterococcus isolates. Sci Rep 16, 15063 (2026). https://doi.org/10.1038/s41598-026-51663-z
Słowa kluczowe: Enterococcus, oporność na biocydy, chlorheksydyna, chlorek benzalkoniowy, geny pomp effluksowych