Clear Sky Science · fr
Gènes associés à la susceptibilité et à la tolérance aux biocides cationiques chez des isolats d’Enterococcus cliniques, environnementaux et commensaux
Pourquoi les produits de nettoyage ne gagnent pas toujours
Les hôpitaux s’appuient sur des désinfectants et des antiseptiques pour contenir les agents pathogènes dangereux, et pourtant certaines bactéries parviennent à persister et à se propager. Cette étude s’intéresse à Enterococcus, une bactérie intestinale courante pouvant causer des infections graves, et examine sa résistance à deux désinfectants largement utilisés ainsi qu’aux antibiotiques. Comprendre d’où viennent des souches plus résistantes et tolérantes aide à expliquer pourquoi les infections nosocomiales peuvent être si difficiles à éradiquer et comment les pratiques d’hygiène pourraient être améliorées.
D’où viennent les bactéries
Les chercheurs ont recueilli 520 échantillons provenant de trois milieux : des patients hospitalisés, des surfaces hospitalières telles que lits et équipements, et les selles de volontaires en bonne santé. Ils en ont isolé 120 souches d’Enterococcus, en se concentrant sur les deux espèces le plus souvent associées aux maladies humaines. Ils ont ensuite testé la sensibilité de chaque souche à plusieurs antibiotiques et à deux produits de nettoyage courants, la chlorhexidine et le chlorure de benzalkonium, utilisés dans les solutions pour les mains, les désinfectants de surface et de nombreux produits d’hygiène du quotidien.
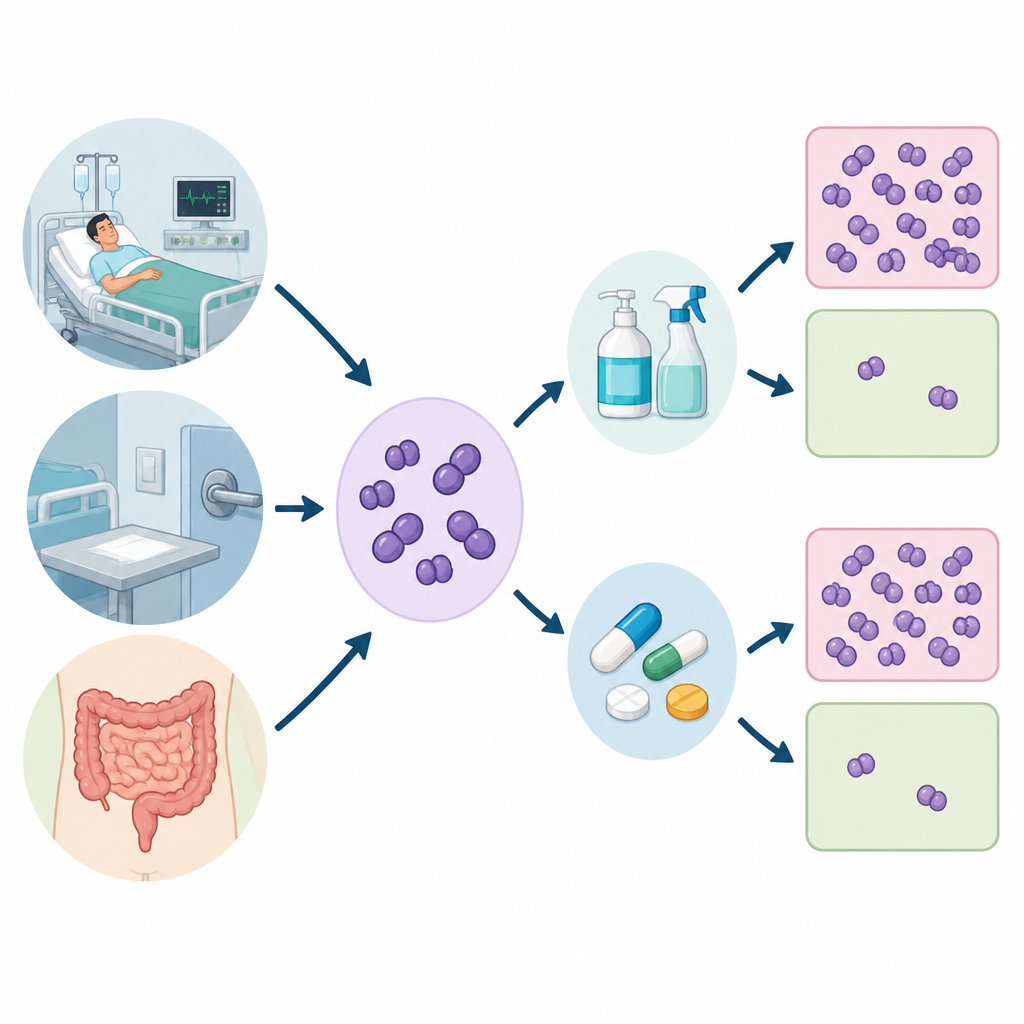
Comment l’équipe a mesuré la robustesse
Pour évaluer la robustesse des bactéries, l’équipe a déterminé la concentration minimale inhibitrice, ou CMI, pour chaque désinfectant, soit la plus faible quantité nécessaire pour arrêter la croissance bactérienne en conditions de laboratoire. Ils ont aussi évalué la capacité des souches à former des communautés visqueuses appelées biofilms, qui adhèrent aux surfaces et protègent les cellules des agressions. Enfin, ils ont recherché des éléments génétiques spécifiques agissant comme de petites pompes au niveau de la membrane cellulaire, expulsant antibiotiques et molécules de désinfectant avant qu’elles ne fassent des dégâts.
Les souches issues des patients sont plus difficiles à éliminer
Les résultats ont montré un schéma net. Les souches d’Enterococcus prélevées chez les patients étaient plus résistantes aux principaux antibiotiques, notamment la gentamicine et la ciprofloxacine, que celles provenant des surfaces hospitalières ou de personnes saines. Ces souches cliniques nécessitaient également des concentrations plus élevées de chlorhexidine et de chlorure de benzalkonium pour être contrôlées, ce qui signale une susceptibilité réduite. Deux tiers de l’ensemble des isolats pouvaient former des biofilms, et cette capacité était beaucoup plus fréquente et plus marquée parmi les souches cliniques, ce qui suggère que les bactéries hospitalières sont mieux équipées pour persister et survivre aux efforts de nettoyage.
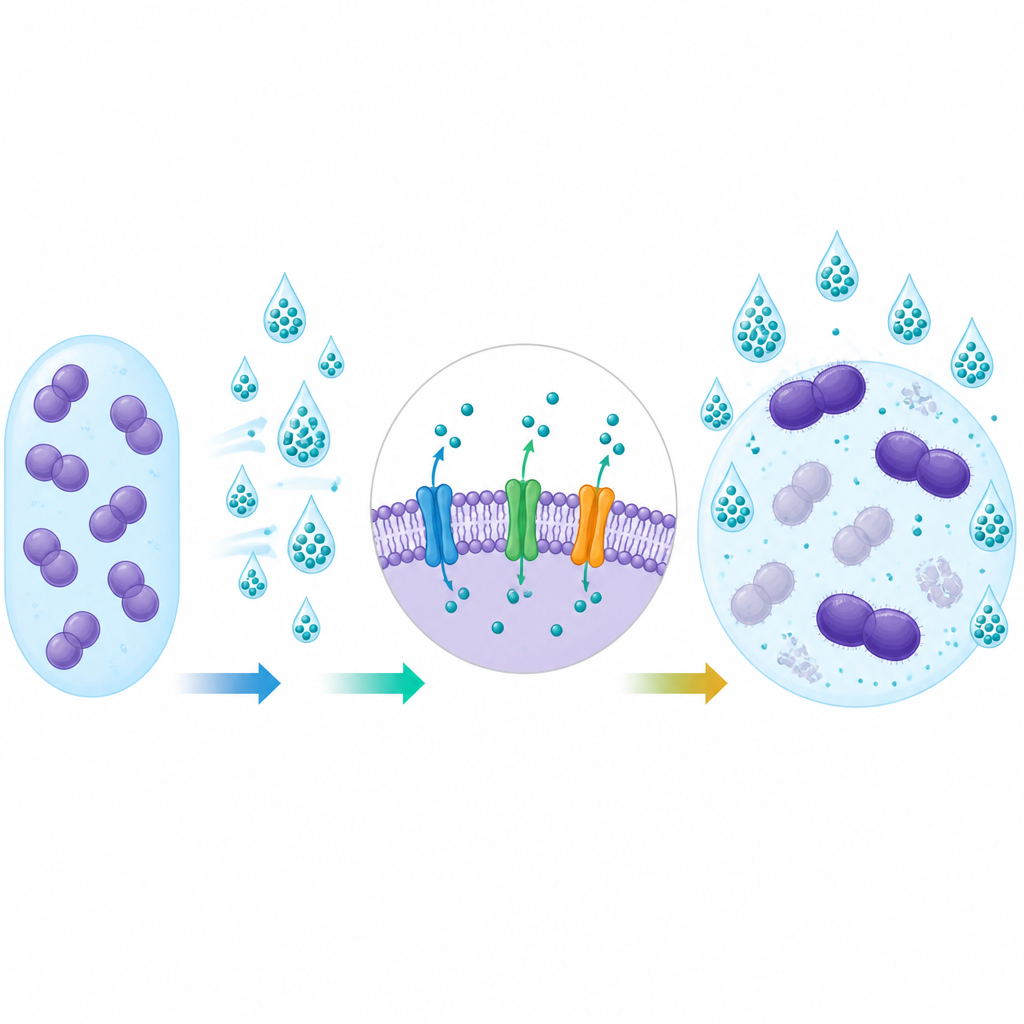
Gènes qui aident les bactéries à esquiver les produits chimiques
Lorsque les chercheurs ont examiné l’ADN des bactéries, ils ont fréquemment trouvé deux gènes de pompe d’efflux, appelés efrAB et emeA. Ces gènes étaient beaucoup plus courants dans les souches provenant des patients que dans celles issues de l’environnement ou des volontaires sains. Les souches portant ces gènes avaient tendance à présenter des CMI de désinfectant plus élevées et résistaient beaucoup plus souvent à l’antibiotique gentamicine. Ce lien renforce l’idée que les mêmes mécanismes qui aident les bactéries à tolérer les désinfectants peuvent aussi réduire leur sensibilité à certains médicaments, bien que la relation ne soit pas parfaite dans tous les tests.
Ce que cela signifie pour la lutte contre les infections
Pour le lecteur non spécialiste, le message principal est que certains Enterococcus hospitaliers apprennent à faire face à la fois aux antibiotiques et aux produits de nettoyage, aidés par des biofilms adhésifs et des pompes génétiques qui expulsent les substances nocives. L’étude n’indique pas que les désinfectants sont inutiles, mais montre que leur usage intensif et parfois hétérogène peut favoriser l’émergence de souches plus robustes. Prêter attention à la façon dont les désinfectants sont utilisés, ainsi qu’à des traits bactériens comme la formation de biofilm et la présence de gènes d’efflux, peut aider les hôpitaux à concevoir des stratégies de nettoyage et de traitement visant à ralentir la progression de ces microbes plus résistants.
Citation: Eldahshan, M.M., Amer, A.K., Genena, D.E. et al. Cationic biocide susceptibility and tolerance-associated genes in clinical, environmental, and commensal Enterococcus isolates. Sci Rep 16, 15063 (2026). https://doi.org/10.1038/s41598-026-51663-z
Mots-clés: Enterococcus, résistance aux biocides, chlorhexidine, chlorure de benzalkonium, gènes de pompe d’efflux