Clear Sky Science · it
Suscettibilità ai biocidi catatonici e geni associati alla tolleranza in isolati clinici, ambientali e commensali di Enterococcus
Perché i prodotti per la pulizia non vincono sempre
Gli ospedali si affidano a disinfettanti e antisettici per tenere sotto controllo i germi pericolosi, eppure alcuni batteri riescono a persistere e a diffondersi. Questo studio esamina Enterococcus, un comune batterio intestinale che può causare infezioni gravi, e valuta quanto resiste a due disinfettanti ampiamente usati, oltre che agli antibiotici. Capire da dove provengono ceppi più forti e tolleranti aiuta a spiegare perché le infezioni ospedaliere possono essere così ostinate e come potrebbero essere migliorate le pratiche igieniche.
Da dove provengono i batteri
I ricercatori hanno raccolto 520 campioni da tre contesti: pazienti ospedalieri, superfici ospedaliere come letti e attrezzature, e le feci di volontari sani. Da questi hanno isolato 120 ceppi di Enterococcus, concentrandosi sulle due specie più spesso associate a malattie umane. Hanno quindi testato quanto facilmente ogni ceppo veniva ucciso da diversi antibiotici e da due comuni prodotti per la pulizia, clorexidina e cloruro di benzalconio, usati in soluzioni per le mani, disinfettanti per superfici e in molti prodotti per l’igiene quotidiana.
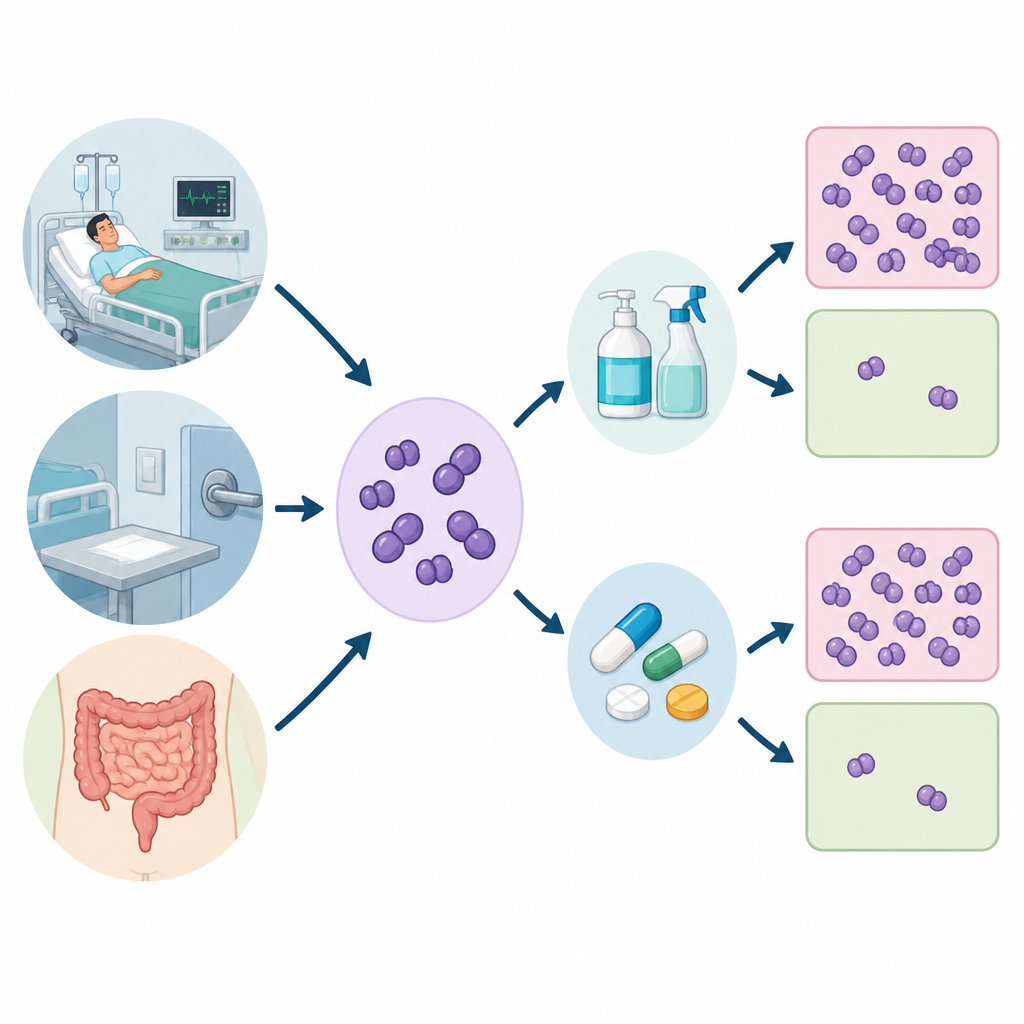
Come il gruppo ha misurato la robustezza
Per valutare la robustezza dei batteri, il team ha determinato la concentrazione minima inibente, o MIC, per ciascun disinfettante, ovvero la quantità minima necessaria a fermare la crescita batterica in condizioni di laboratorio. Hanno anche verificato se i batteri formavano comunità viscose chiamate biofilm, che possono aderire alle superfici e proteggere le cellule dai danni. Infine, hanno cercato elementi genetici specifici che funzionano come piccole pompe nella membrana cellulare, espellendo molecole di antibiotici e disinfettanti prima che possano agire.
I ceppi ospedalieri risultano più difficili da eliminare
I risultati hanno mostrato uno schema chiaro. I ceppi di Enterococcus prelevati dai pazienti erano più resistenti agli antibiotici chiave, in particolare gentamicina e ciprofloxacina, rispetto a quelli provenienti da superfici ospedaliere o da persone sane. Questi ceppi clinici tendevano anche a richiedere dosi più elevate di clorexidina e cloruro di benzalconio per essere controllati, segnalando una suscettibilità ridotta. Due terzi di tutti gli isolati erano in grado di formare biofilm, e questa capacità era molto più comune e marcata tra i ceppi clinici, suggerendo che i batteri ospedalieri sono meglio attrezzati per persistere e sopravvivere agli sforzi di pulizia.
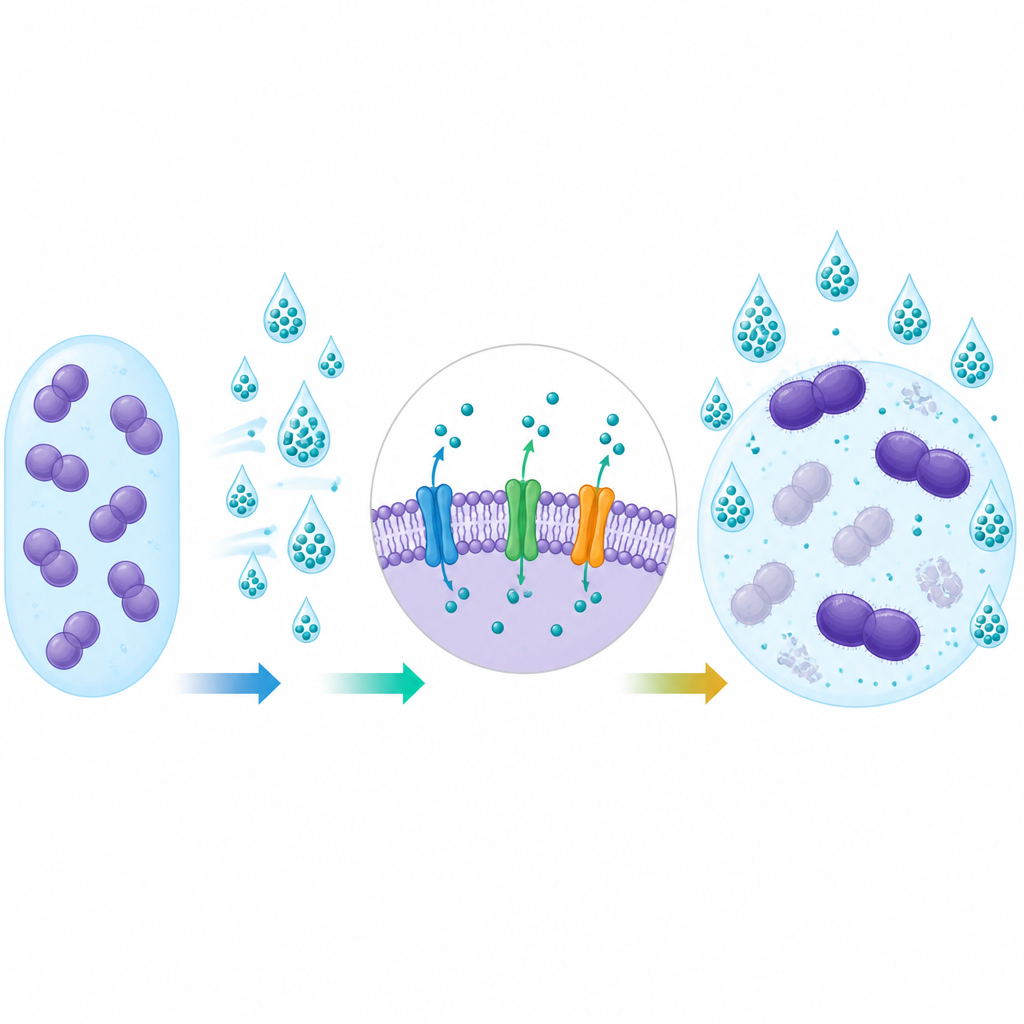
Geni che aiutano i batteri a resistere ai disinfettanti
Quando i ricercatori hanno analizzato il DNA dei batteri, hanno frequentemente riscontrato due geni delle pompe di efflusso, chiamati efrAB ed emeA. Questi geni erano molto più comuni nei ceppi provenienti dai pazienti rispetto a quelli dell’ambiente o dei volontari sani. I ceppi portatori di questi geni tendevano a mostrare valori MIC per i disinfettanti più elevati ed erano molto più spesso resistenti all’antibiotico gentamicina. Questo legame supporta l’idea che gli stessi meccanismi che aiutano i batteri a tollerare i disinfettanti possono anche renderli meno sensibili a certi farmaci, sebbene la relazione non fosse perfetta in tutti i test.
Cosa significa per il controllo delle infezioni
Per il lettore non specialista, il messaggio principale è che alcuni Enterococcus ospedalieri stanno imparando a far fronte sia agli antibiotici sia ai prodotti per la pulizia, aiutati da biofilm adesivi e da pompe genetiche che espellono sostanze dannose. Lo studio non suggerisce che i disinfettanti siano inutili, ma mostra che un uso intenso e talvolta irregolare può favorire ceppi più robusti. Prestare attenzione a come vengono usati i disinfettanti e a tratti batterici come la formazione di biofilm e la presenza di geni di efflusso può aiutare gli ospedali a progettare strategie di pulizia e trattamento che rallentino l’ascesa di questi microrganismi più resistenti.
Citazione: Eldahshan, M.M., Amer, A.K., Genena, D.E. et al. Cationic biocide susceptibility and tolerance-associated genes in clinical, environmental, and commensal Enterococcus isolates. Sci Rep 16, 15063 (2026). https://doi.org/10.1038/s41598-026-51663-z
Parole chiave: Enterococcus, resistenza ai biocidi, clorexidina, cloruro di benzalconio, geni delle pompe di efflusso