Clear Sky Science · pt
Um framework de aprendizado de máquina multiclasses sensível a custos para triagem neurocirúrgica pós-operatória (Neuro-TACTIC)
Por que isso importa para pacientes e hospitais
Após cirurgia de tumor cerebral, os médicos precisam decidir rapidamente onde o paciente deve se recuperar: enfermaria comum, unidade de cuidados intermediários ou unidade de terapia intensiva. Enviar todos para a UTI parece a opção mais segura, mas é extremamente caro e sobrecarrega uma equipe limitada. Enviar poucos pacientes pode deixar passar sinais iniciais de problemas sérios. Este estudo apresenta uma nova ferramenta computacional, chamada Neuro-TACTIC, projetada para ajudar hospitais a equilibrar segurança do paciente e recursos escassos de forma transparente e ajustável.
O desafio de encontrar o leito certo
Pacientes neurocirúrgicos são vulneráveis a complicações súbitas, como sangramento, edema cerebral ou problemas respiratórios. Muitos hospitais, portanto, adotam por padrão colocá-los na UTI após a cirurgia, embora somente uma minoria realmente precise desse nível de suporte. Ferramentas de previsão anteriores tratavam a decisão como uma escolha binária: UTI versus todo o resto. Elas também eram otimizadas para medidas estatísticas abstratas de acurácia, sem refletir claramente as consequências do mundo real de usar demais ou de menos leitos de terapia intensiva.
Uma escada de cuidado em três níveis
O Neuro-TACTIC reformula o problema como uma escada de três níveis: enfermaria comum, unidade de cuidados intermediários e unidade de terapia intensiva. Os pesquisadores analisaram registros de 1.072 adultos que fizeram cirurgia programada para tumor cerebral e um grupo adicional de 81 pacientes de um período posterior. Para cada pessoa, coletaram 27 informações, incluindo idade, índice de massa corporal, comorbidades, tamanho e localização do tumor, e detalhes da própria operação, como duração e posição do paciente. Em seguida, treinaram um modelo de aprendizado de máquina (um sistema de árvores de decisão com boosting) para prever qual nível de monitoramento cada paciente realmente teria precisado com base nos eventos e complicações ocorridos depois.
Colocando um preço em leitos e em problemas não detectados
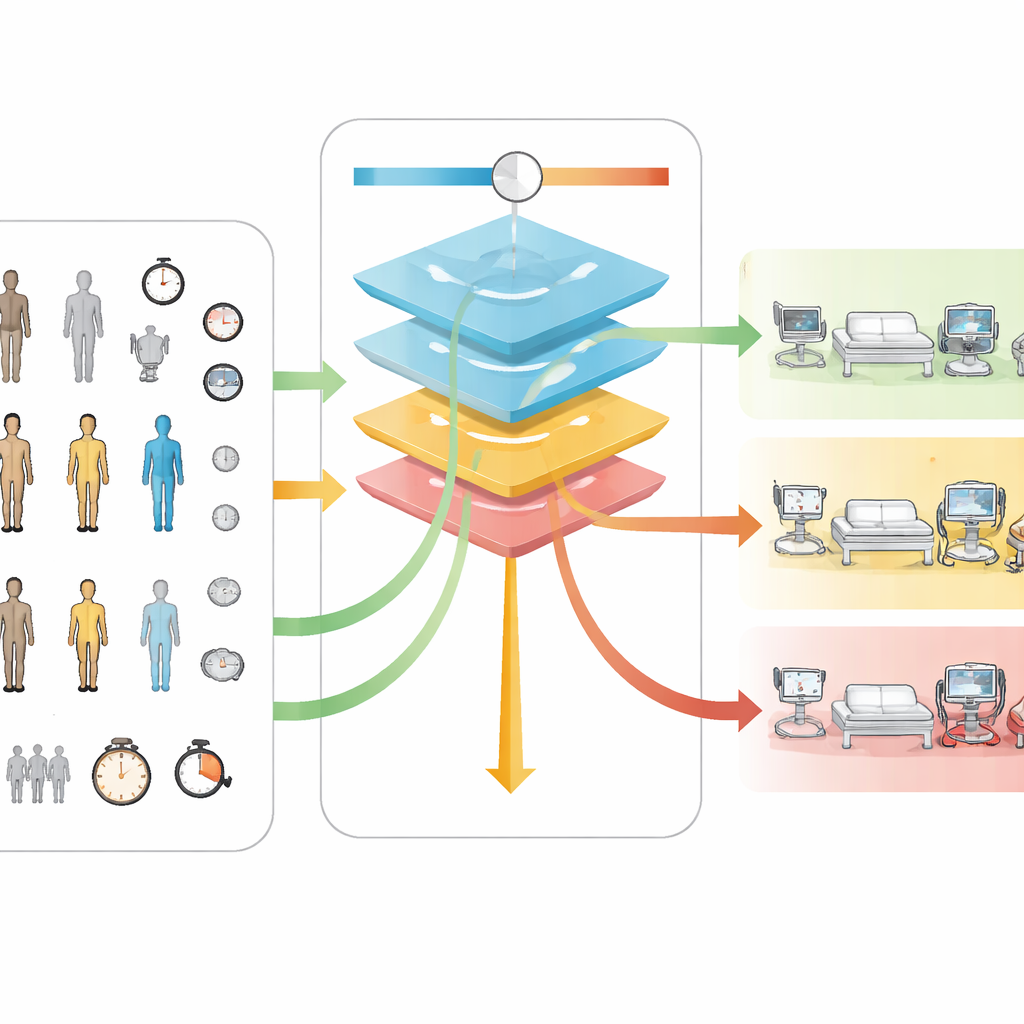
Uma ideia central do Neuro-TACTIC é um ajuste variável, chamado ζ, que permite aos hospitais expressar como valorizam segurança versus recursos. O modelo usa duas tabelas de pontuação invisíveis: uma descreve quão intensivo em pessoal é cada nível de cuidado, usando a proporção enfermeiro-paciente como proxy para custo; a outra descreve o quanto é prejudicial se um paciente que precisava de um nível superior for colocado em nível inferior. Ao combinar essas duas tabelas com o controle ζ, a ferramenta pode ser ajustada para priorizar economizar tempo da equipe ou evitar complicações perdidas. Quando ζ é muito baixo, o modelo envia quase todos para a enfermaria comum. À medida que ζ aumenta, mais pacientes são direcionados primeiro para cuidados intermediários e, em configurações mais altas, para a UTI. Importante: esse comportamento suave foi semelhante tanto no conjunto principal quanto no grupo independente de pacientes, sugerindo que a regra é estável e não frágil.
O que o computador aprendeu sobre risco
Para manter o sistema compreensível, a equipe examinou quais características do paciente mais influenciaram as decisões do modelo. Em diferentes formas de medir importância, cinco fatores se destacaram consistentemente: duração da cirurgia, tamanho do tumor, posição do paciente durante a cirurgia, índice de massa corporal e idade. Operações mais longas e tumores maiores tendiam a direcionar as previsões para monitoramento de maior intensidade. Essas descobertas alinham-se com estudos médicos anteriores, que também apontaram esses fatores como indicadores chave de risco, o que confere credibilidade ao comportamento do modelo. Entretanto, alguns desses detalhes — especialmente a duração final da cirurgia — só são conhecidos ao término do procedimento, de modo que a versão atual é mais adequada para decidir para onde o paciente deve ir imediatamente após a cirurgia, não para agendamentos com dias de antecedência.
O que isso significa para o futuro
O Neuro-TACTIC ainda não está pronto para orientar o cuidado de forma autônoma, mas demonstra que uma abordagem ajustável em três níveis para colocação pós-operatória é tecnicamente viável. O modelo alcança acurácia moderada ao separar pacientes de baixo, médio e alto risco e se comporta de forma consistente quando o controle de segurança-versus-custo é deslocado. Para pacientes e hospitais, a promessa a longo prazo é uma ferramenta de decisão que pode ser adaptada aos níveis locais de equipe e tolerância ao risco, ajudando a garantir que leitos de UTI fiquem com quem mais precisa, enquanto outros se recuperam com segurança em níveis de menor intensidade. Antes que isso aconteça, os autores destacam que estudos maiores, multicêntricos e testes no mundo real serão necessários para confirmar tanto os benefícios médicos quanto a economia de recursos.
Citação: Naser, P.V., Fischer, M., Peregrino, R.D. et al. A cost-sensitive multiclass machine learning framework for postoperative neurosurgical triage (Neuro-TACTIC). Sci Rep 16, 9847 (2026). https://doi.org/10.1038/s41598-026-45092-1
Palavras-chave: triagem neurocirúrgica, unidade de terapia intensiva, monitoramento pós-operatório, aprendizado de máquina, alocação de recursos em saúde