Clear Sky Science · fr
Un cadre d’apprentissage automatique multiclasses sensible aux coûts pour le triage postopératoire en neurochirurgie (Neuro-TACTIC)
Pourquoi cela compte pour les patients et les hôpitaux
Après une chirurgie d’une tumeur cérébrale, les médecins doivent rapidement décider où le patient doit se rétablir : un service classique, une unité de soins intermédiaires ou l’unité de soins intensifs. Envoyer tout le monde en soins intensifs semble le plus sûr mais coûte très cher et sollicite fortement un personnel limité. Envoyer trop peu de patients en réanimation peut faire manquer des signes précoces de complications graves. Cette étude présente un nouvel outil informatisé, appelé Neuro-TACTIC, conçu pour aider les hôpitaux à concilier sécurité des patients et ressources rares de manière transparente et ajustable.
Le défi de trouver le bon lit
Les patients en neurochirurgie sont vulnérables à des complications soudaines telles que des saignements, un œdème cérébral ou des troubles respiratoires. Beaucoup d’hôpitaux placent donc systématiquement ces patients en soins intensifs après l’opération, alors qu’une minorité seulement a réellement besoin de ce niveau de prise en charge. Les outils de prédiction antérieurs considéraient surtout la décision comme un choix binaire : soins intensifs contre tout le reste. Ils optimisaient également des mesures statistiques abstraites, sans refléter clairement les conséquences réelles de la surutilisation ou de la sous-utilisation des lits de réanimation.
Une échelle de soins en trois niveaux
Neuro-TACTIC requalifie le problème en une échelle à trois niveaux : service classique, unité de soins intermédiaires et unité de soins intensifs. Les chercheurs ont analysé les dossiers de 1 072 adultes ayant subi une chirurgie programmée d’une tumeur cérébrale, ainsi qu’un groupe supplémentaire de 81 patients d’une période ultérieure. Pour chaque personne, ils ont recueilli 27 informations, notamment l’âge, l’indice de masse corporelle, les comorbidités, la taille et la localisation de la tumeur, et des détails de l’intervention tels que sa durée et la position du patient. Ils ont ensuite entraîné un modèle d’apprentissage automatique (un système d’arbres de décision boostés) pour prédire quel niveau de surveillance chaque patient aurait réellement nécessité en se basant sur les événements et complications survenus par la suite.
Mettre un prix sur les lits et les problèmes manqués
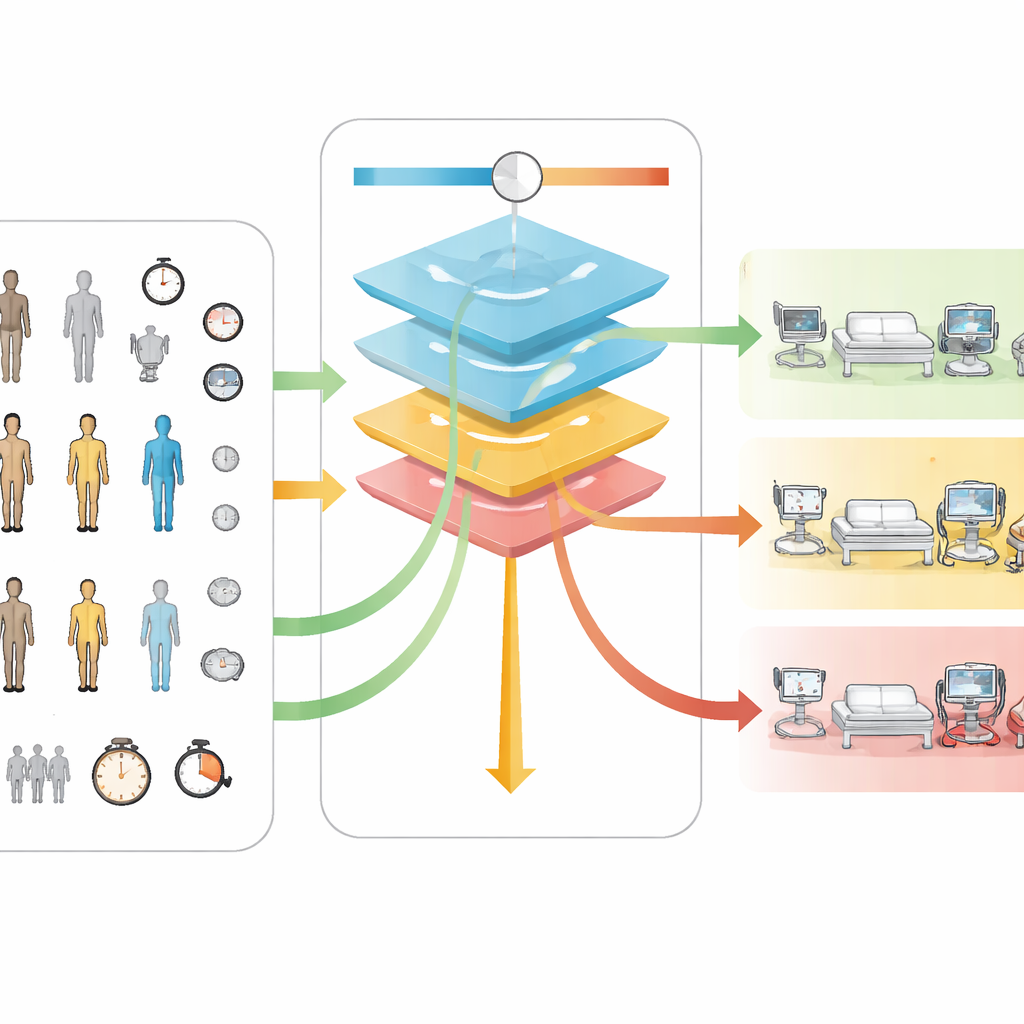
Une idée centrale de Neuro-TACTIC est un réglage ajustable, appelé ζ, qui permet aux hôpitaux d’exprimer la manière dont ils valorisent la sécurité par rapport aux ressources. Le modèle utilise deux barèmes invisibles : l’un décrit l’intensité en personnel de chaque niveau de soins, en prenant comme substitut le ratio infirmier/patient pour estimer le coût ; l’autre décrit le degré de nuisance si un patient nécessitant un niveau de soins supérieur est placé trop bas. En combinant ces deux barèmes avec le curseur ζ, l’outil peut être ajusté pour privilégier soit l’économie de temps du personnel, soit l’évitement des complications non détectées. Quand ζ est très bas, le modèle oriente presque tout le monde vers le service classique. À mesure que ζ augmente, davantage de patients sont d’abord dirigés vers les soins intermédiaires et, à des réglages plus élevés, vers les soins intensifs. Fait important, ce comportement progressif s’est révélé similaire tant dans le groupe principal que dans le groupe indépendant, ce qui suggère que l’ensemble de règles est stable plutôt que fragile.
Ce que l’ordinateur a appris du risque
Pour garder le système compréhensible, l’équipe a examiné quelles caractéristiques des patients influençaient le plus les décisions du modèle. Selon différentes méthodes de mesure de l’importance, cinq facteurs se sont distingués de façon constante : la durée de l’intervention, la taille de la tumeur, la position du patient pendant l’opération, l’indice de masse corporelle et l’âge. Les interventions plus longues et les tumeurs plus volumineuses poussaient les prédictions vers une surveillance de plus haute intensité. Ces résultats concordent avec des études médicales antérieures, qui avaient également identifié ces facteurs comme indicateurs clés de risque, ce qui renforce la crédibilité du comportement du modèle. Cependant, certains de ces éléments — en particulier la durée finale de l’opération — ne sont connus qu’à la fin de l’intervention, si bien que la version actuelle convient surtout pour décider où orienter un patient immédiatement après l’opération, et non pour une planification plusieurs jours à l’avance.
Ce que cela implique pour l’avenir
Neuro-TACTIC n’est pas encore prêt à guider la prise en charge de façon autonome, mais il montre qu’une approche postopératoire à trois niveaux et ajustable est techniquement faisable. Le modèle atteint une précision modérée pour distinguer les patients à faible, moyen et haut risque et se comporte de manière cohérente lorsque le curseur sécurité‑contre‑coût est déplacé. Pour les patients et les hôpitaux, la promesse à long terme est un aide‑décision personnalisable en fonction des niveaux de personnel locaux et de la tolérance au risque, aidant à garantir que les lits de soins intensifs reviennent à ceux qui en ont le plus besoin, tandis que d’autres récupèrent en toute sécurité dans des unités moins intensives. Avant que cela ne se généralise, les auteurs soulignent qu’il faudra des études plus larges impliquant plusieurs hôpitaux et des tests en conditions réelles pour confirmer à la fois les bénéfices médicaux et les économies de ressources.
Citation: Naser, P.V., Fischer, M., Peregrino, R.D. et al. A cost-sensitive multiclass machine learning framework for postoperative neurosurgical triage (Neuro-TACTIC). Sci Rep 16, 9847 (2026). https://doi.org/10.1038/s41598-026-45092-1
Mots-clés: triage neurochirurgical, unité de soins intensifs, surveillance postopératoire, apprentissage automatique, allocation des ressources de santé