Clear Sky Science · es
Un marco de aprendizaje automático multicategoría sensible al coste para el triaje neuroquirúrgico posoperatorio (Neuro-TACTIC)
Por qué importa esto para pacientes y hospitales
Tras una cirugía de tumor cerebral, los médicos deben decidir con rapidez dónde debe recuperarse el paciente: una planta convencional, una unidad de cuidados intermedios o la unidad de cuidados intensivos. Enviar a todo el mundo a cuidados intensivos parece la opción más segura, pero resulta extremadamente costoso y tensiona al personal disponible. Enviar a muy pocos pacientes puede hacer que se pasen por alto señales tempranas de problemas graves. Este estudio presenta una nueva herramienta informática, llamada Neuro-TACTIC, diseñada para ayudar a los hospitales a equilibrar la seguridad del paciente con la escasez de recursos de forma transparente y ajustable.
El reto de encontrar la cama adecuada
Los pacientes neuroquirúrgicos son vulnerables a complicaciones repentinas como hemorragias, edema cerebral o problemas respiratorios. Por ello, muchos hospitales optan por situarlos rutinariamente en cuidados intensivos tras la cirugía, aunque solo una minoría necesite realmente ese nivel de soporte. Las herramientas predictivas previas trataron la decisión en su mayoría como una elección binaria: cuidados intensivos frente a todo lo demás. Además, optimizaban para métricas estadísticas abstractas sin reflejar con claridad las consecuencias reales de sobreutilizar o infrautilizar camas de cuidados intensivos.
Una escalera de cuidados de tres peldaños
Neuro-TACTIC replantea el problema como una escala de tres niveles: planta convencional, unidad de cuidados intermedios y unidad de cuidados intensivos. Los investigadores analizaron registros de 1.072 adultos sometidos a cirugía programada de tumor cerebral y, además, 81 pacientes de un periodo posterior. Para cada persona recopilaron 27 datos, entre ellos edad, índice de masa corporal, comorbilidades, tamaño y localización del tumor, y detalles de la intervención, como la duración y la posición del paciente. Luego entrenaron un modelo de aprendizaje automático (un sistema de árboles de decisión potenciados) para predecir qué nivel de monitorización habría necesitado realmente cada paciente en función de los eventos y complicaciones ocurridos después.
Poner precio a las camas y a los problemas no detectados
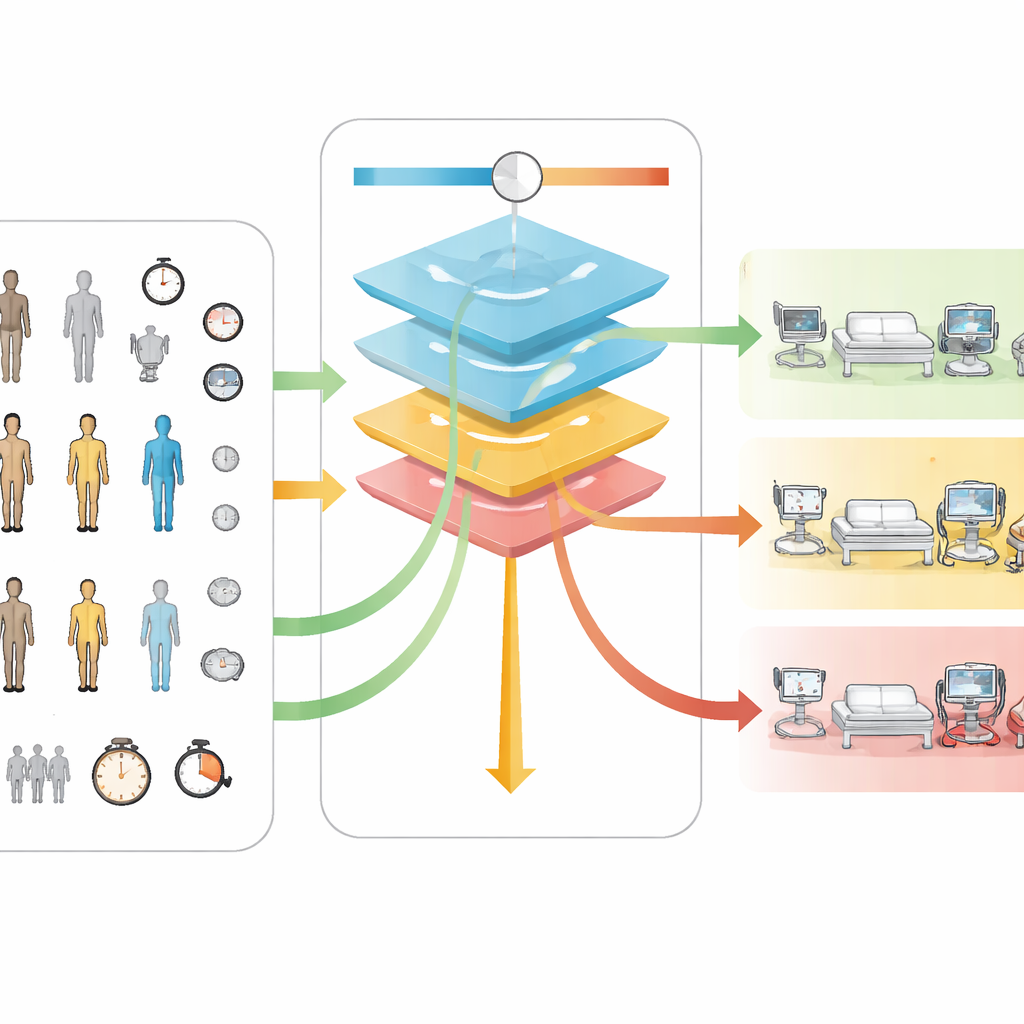
Una idea central en Neuro-TACTIC es un ajuste variable, llamado ζ, que permite a los hospitales expresar cómo valoran la seguridad frente a los recursos. El modelo usa dos fichas invisibles: una describe cuán intensivo en personal es cada nivel de atención, usando la proporción enfermero-paciente como sustituto del coste; la otra describe el daño que supone colocar a un paciente que necesita un nivel superior en uno inferior. Al combinar estas dos fichas con el deslizador ζ, la herramienta puede ajustarse para priorizar ahorrar tiempo del personal o evitar complicaciones no detectadas. Cuando ζ está muy bajo, el modelo deriva a casi todos a la planta convencional. Al aumentar ζ, más pacientes se encaminan primero a cuidados intermedios y, en ajustes más altos, a cuidados intensivos. Es importante que este comportamiento gradual fue similar tanto en el grupo principal como en el grupo independiente de pacientes, lo que sugiere que el conjunto de reglas es estable y no frágil.
Lo que el ordenador aprendió sobre el riesgo
Para mantener el sistema comprensible, el equipo examinó qué características del paciente influyeron más en las decisiones del modelo. Según distintas formas de medir la importancia, cinco factores destacaron de forma consistente: la duración de la cirugía, el tamaño del tumor, la posición del paciente durante la intervención, el índice de masa corporal y la edad. Operaciones más largas y tumores más grandes tendieron a empujar las predicciones hacia monitorización de mayor intensidad. Estos hallazgos coinciden con estudios médicos previos, que también identificaron estos factores como indicadores clave de riesgo, lo que aporta credibilidad al comportamiento del modelo. Sin embargo, algunos de estos datos —especialmente la duración final de la cirugía— solo se conocen al término del procedimiento, por lo que la versión actual es más adecuada para decidir dónde debe ir el paciente inmediatamente tras la operación, y no para programaciones anticipadas varios días antes.
Qué significa esto de cara al futuro
Neuro-TACTIC aún no está listo para guiar la atención de forma autónoma, pero demuestra que un enfoque posoperatorio ajustable de tres niveles es técnicamente viable. El modelo alcanza una precisión moderada al separar a pacientes de bajo, medio y alto riesgo y se comporta de forma consistente cuando se mueve el deslizador seguridad-frente-a-coste. Para pacientes y hospitales, la promesa a largo plazo es una ayuda a la decisión que pueda adaptarse a los niveles de plantilla y la tolerancia al riesgo locales, ayudando a garantizar que las camas de cuidados intensivos se asignen a quienes más las necesitan, mientras que otros se recuperan de forma segura en plantas menos intensivas. Antes de que esto pueda implementarse, los autores enfatizan que serán necesarios estudios más amplios en múltiples hospitales y pruebas en el mundo real para confirmar tanto los beneficios médicos como el ahorro de recursos.
Cita: Naser, P.V., Fischer, M., Peregrino, R.D. et al. A cost-sensitive multiclass machine learning framework for postoperative neurosurgical triage (Neuro-TACTIC). Sci Rep 16, 9847 (2026). https://doi.org/10.1038/s41598-026-45092-1
Palabras clave: triaje neuroquirúrgico, unidad de cuidados intensivos, monitorización posoperatoria, aprendizaje automático, asignación de recursos sanitarios