Clear Sky Science · de
Ein kosten-sensitives mehrklassiges Machine-Learning-Framework für die postoperative neurochirurgische Triage (Neuro-TACTIC)
Warum das für Patienten und Krankenhäuser wichtig ist
Nach einer Gehirntumoroperation müssen Ärztinnen und Ärzte rasch entscheiden, wo ein Patient sich erholen soll: auf einer normalen Station, in einer Intermediate-Care-Einheit oder auf der Intensivstation. Jeden Patienten auf die Intensivstation zu schicken wirkt am sichersten, ist aber extrem kostspielig und belastet das knappe Personal. Zu wenigen Patienten diese Überwachung zukommen zu lassen kann frühe Warnzeichen schwerer Komplikationen übersehen. Diese Studie stellt ein neues computerbasiertes Werkzeug vor, Neuro-TACTIC, das Krankenhäusern helfen soll, Patientensicherheit und knappe Ressourcen transparent und anpassbar gegeneinander abzuwägen.
Die Herausforderung, das richtige Bett zu finden
Neurochirurgische Patienten sind anfällig für plötzliche Komplikationen wie Blutungen, Hirnschwellung oder Atemprobleme. Viele Krankenhäuser gehen daher routinemäßig dazu über, sie nach der Operation auf die Intensivstation zu verlegen, obwohl tatsächlich nur eine Minderheit diese Unterstützung benötigt. Frühere Vorhersageinstrumente behandelten die Entscheidung meist als einfache Ja-/Nein-Frage: Intensivstation versus alles andere. Sie optimierten außerdem für abstrakte statistische Genauigkeit, ohne die realen Folgen von Über- oder Unterauslastung von Intensivbetten klar abzubilden.
Eine dreistufige Versorgungspyramide
Neuro-TACTIC fasst das Problem als dreistufige Pyramide auf: normale Station, Intermediate-Care-Einheit und Intensivstation. Die Forschenden analysierten Daten von 1.072 Erwachsenen, die planmäßig wegen eines Gehirntumors operiert wurden, sowie zusätzlich 81 Patienten aus einem späteren Zeitraum. Für jede Person sammelten sie 27 Informationen, darunter Alter, Body-Mass-Index, Vorerkrankungen, Tumorgröße und -lokalisation sowie Details zur Operation, etwa Dauer und Lagerung des Patienten. Anschließend trainierten sie ein Machine-Learning-Modell (ein Boosted-Decision-Tree-System), um vorherzusagen, welches Überwachungsniveau jeder Patient basierend auf den danach aufgetretenen Ereignissen und Komplikationen tatsächlich benötigt hätte.
Einen Preis für Betten und verpasste Probleme ansetzen
Eine zentrale Idee in Neuro-TACTIC ist eine einstellbare Größe, genannt ζ, mit der Krankenhäuser ausdrücken können, wie sie Sicherheit gegenüber Ressourceneinsatz bewerten. Das Modell nutzt zwei unsichtbare Bewertungsbögen: Der eine beschreibt, wie personalintensiv jede Versorgungsstufe ist und verwendet Pflegekraft-zu-Patient-Verhältnisse als Stellvertreter für Kosten; der andere beschreibt, wie schädlich es ist, wenn ein Patient, der eine höhere Versorgungsstufe benötigt, zu niedrig eingestuft wird. Indem diese beiden Bewertungsbögen mit dem Schieberegler ζ kombiniert werden, lässt sich das Werkzeug so justieren, dass es entweder Personal spart oder das Verpassen von Komplikationen vermeidet. Bei sehr kleinem ζ schickt das Modell nahezu alle Patienten auf die normale Station. Mit steigendem ζ werden mehr Patienten zunächst in die Intermediate-Care und bei höheren Einstellungen in die Intensivstation eingestuft. Wichtig ist, dass dieses gleichmäßige Verhalten sowohl in der Haupt- als auch in der unabhängigen Patientengruppe ähnlich aussah, was darauf hindeutet, dass die Regelung stabil und nicht zerbrechlich ist.
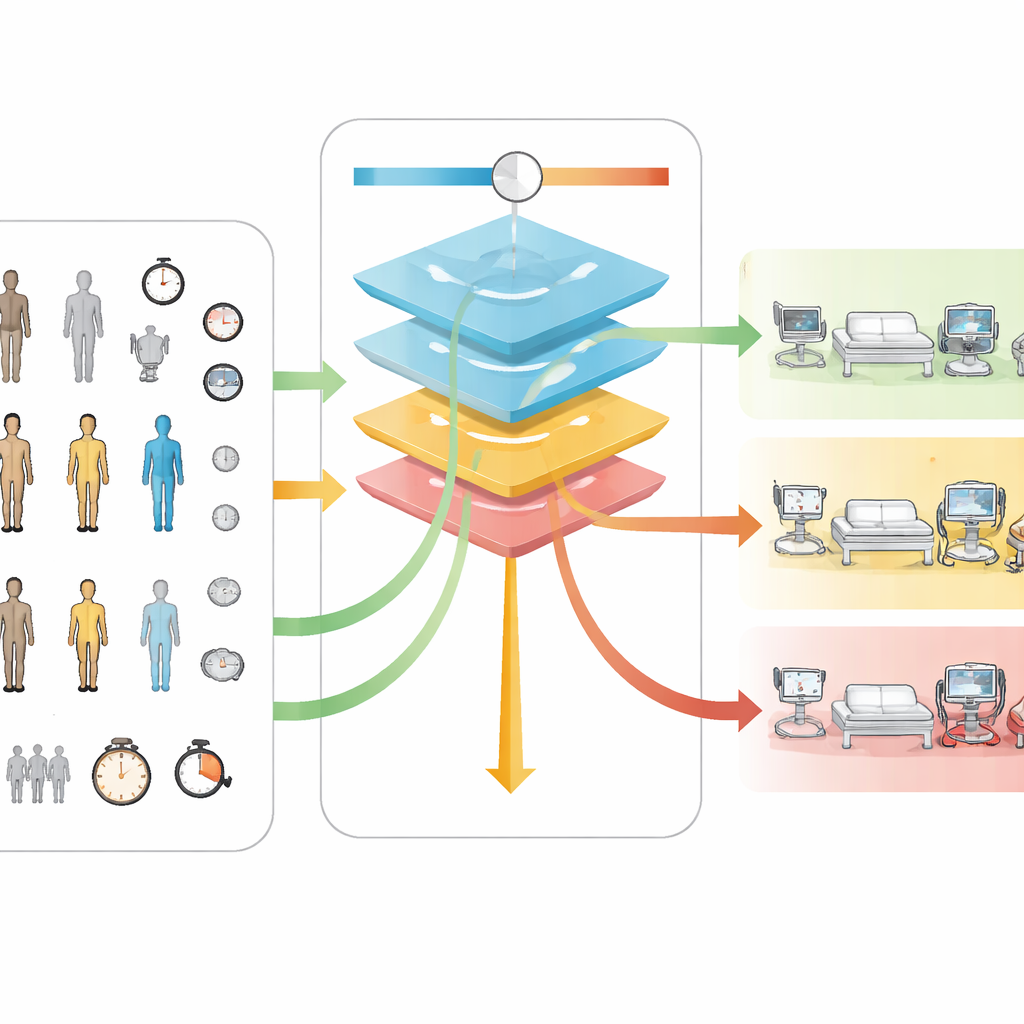
Was der Rechner über Risiko gelernt hat
Um das System nachvollziehbar zu halten, untersuchte das Team, welche Patientenmerkmale die Entscheidungen des Modells am stärksten beeinflussten. Über verschiedene Messmethoden der Wichtigkeit hinweg hoben sich fünf Faktoren konsistent hervor: Operationsdauer, Tumorgröße, Lagerung des Patienten während der Operation, Body-Mass-Index und Alter. Längere Eingriffe und größere Tumoren verschoben die Vorhersagen tendenziell zugunsten intensiverer Überwachung. Diese Befunde stimmen mit früheren medizinischen Studien überein, die diese Faktoren ebenfalls als zentrale Risikoparameter nannten, und stärken damit die Glaubwürdigkeit des Modells. Einige dieser Details — insbesondere die endgültige Operationsdauer — sind jedoch erst am Ende des Eingriffs bekannt, sodass die aktuelle Version am besten dafür geeignet ist, unmittelbar nach der Operation über die weitere Unterbringung zu entscheiden und weniger für die Tage vorher geplante Einteilungen.
Was das künftig bedeutet
Neuro-TACTIC ist noch nicht bereit, die Pflege eigenständig zu steuern, zeigt aber, dass ein dreistufiger, anpassbarer Ansatz für die postoperative Platzierung technisch machbar ist. Das Modell erreicht eine moderate Genauigkeit bei der Einteilung in niedrige, mittlere und hohe Risikogruppen und verhält sich konsistent, wenn der Sicherheit-vs.-Kosten-Schieberegler verschoben wird. Für Patienten und Krankenhäuser liegt das langfristige Potenzial in einer Entscheidungsunterstützung, die an lokale Personalressourcen und Risikotoleranz angepasst werden kann, sodass Intensivbetten jenen zugutekommen, die sie am dringendsten benötigen, während andere sicher auf weniger intensiven Stationen genesen. Bevor dies möglich ist, betonen die Autorinnen und Autoren, dass größere, multizentrische Studien und Tests in der Praxis notwendig sind, um sowohl medizinischen Nutzen als auch Ressourceneinsparungen zu bestätigen.
Zitation: Naser, P.V., Fischer, M., Peregrino, R.D. et al. A cost-sensitive multiclass machine learning framework for postoperative neurosurgical triage (Neuro-TACTIC). Sci Rep 16, 9847 (2026). https://doi.org/10.1038/s41598-026-45092-1
Schlüsselwörter: neurochirurgische Triage, Intensivstation, postoperative Überwachung, Machine Learning, Allokation von Gesundheitsressourcen