Clear Sky Science · it
Un framework di machine learning sensibile ai costi per il triage neurochirurgico postoperatorio (Neuro-TACTIC)
Perché questo importa per pazienti e ospedali
Dopo un intervento per un tumore cerebrale, i medici devono decidere rapidamente dove il paziente debba recuperare: un reparto ordinario, un’unità di cure intermedie o l’unità di terapia intensiva. Mandare tutti in terapia intensiva sembra la scelta più sicura ma è estremamente costoso e mette sotto pressione personale e risorse limitate. Mandarne troppo pochi può invece far perdere segnali precoci di problemi gravi. Questo studio presenta un nuovo strumento informatico, chiamato Neuro-TACTIC, pensato per aiutare gli ospedali a bilanciare la sicurezza del paziente con le risorse scarse in modo trasparente e regolabile.
La sfida di trovare il letto giusto
I pazienti neurochirurgici sono vulnerabili a complicazioni improvvise come emorragie, edema cerebrale o problemi respiratori. Molti ospedali quindi tendono a ricoverarli di routine in terapia intensiva dopo l’intervento, anche se solo una minoranza richiede davvero quel livello di supporto. I precedenti strumenti predittivi trattavano per lo più la decisione come una scelta binaria: terapia intensiva contro tutto il resto. Inoltre ottimizzavano per metriche astratte di accuratezza statistica, senza riflettere chiaramente le conseguenze concrete dell’eccessivo o insufficiente utilizzo dei letti di terapia intensiva.
Una scala di cura a tre livelli
Neuro-TACTIC ripensa il problema come una scala a tre livelli: reparto ordinario, unità di cure intermedie e unità di terapia intensiva. I ricercatori hanno analizzato le cartelle di 1.072 adulti sottoposti a intervento programmato per tumore cerebrale e un campione aggiuntivo di 81 pazienti in un periodo successivo. Per ciascuno hanno raccolto 27 informazioni, tra cui età, indice di massa corporea, patologie pregresse, dimensione e sede del tumore e dettagli dell’operazione, come la durata e la posizione del paziente. Hanno quindi addestrato un modello di machine learning (un sistema di alberi di decisione con boosting) per prevedere quale livello di monitoraggio ciascun paziente avrebbe realmente richiesto in base agli eventi e alle complicazioni verificatesi dopo l’intervento.
Mettere un prezzo ai letti e ai problemi non rilevati
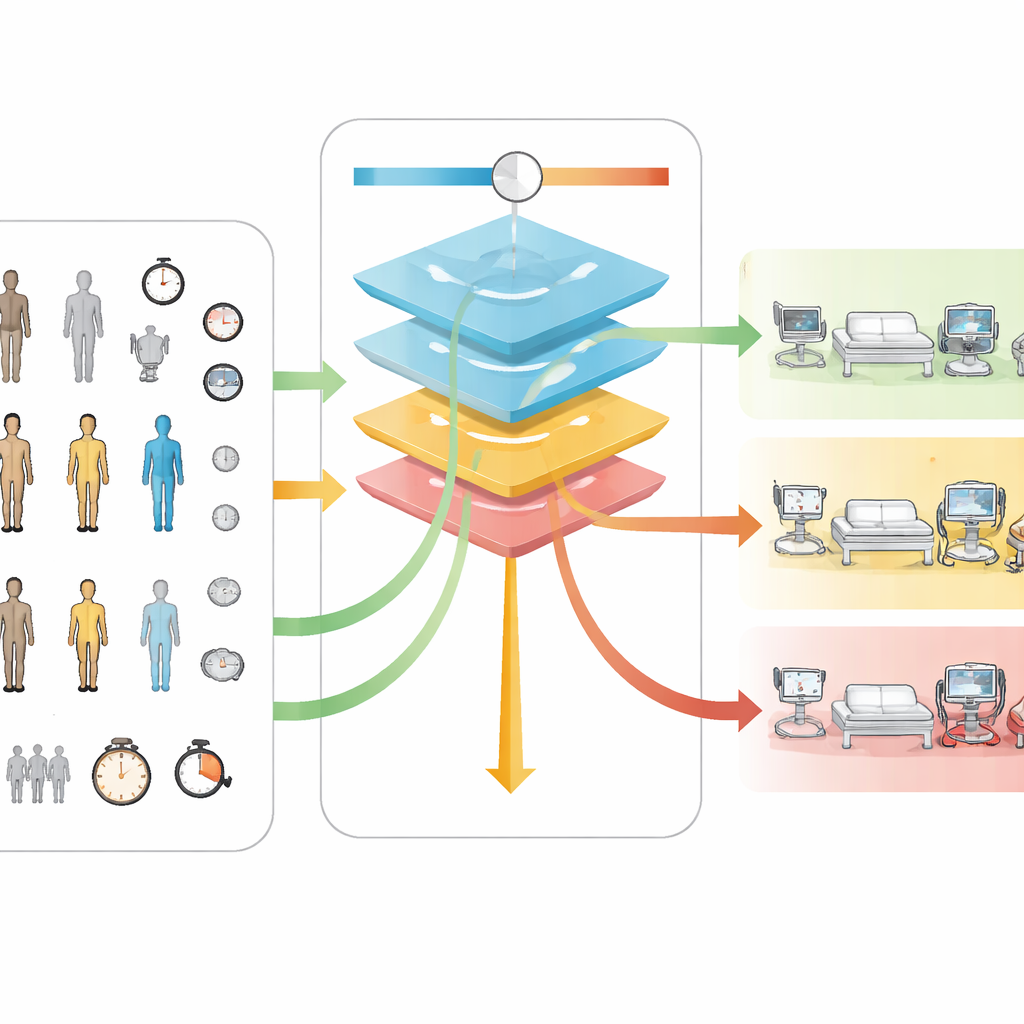
Un’idea centrale di Neuro-TACTIC è un’impostazione regolabile, chiamata ζ, che permette agli ospedali di esprimere quanto valorizzano la sicurezza rispetto alle risorse. Il modello usa due schede di punteggio invisibili: una descrive quanto sia intensivo in termini di personale ciascun livello di cura, usando il rapporto infermiere-paziente come proxy per il costo; l’altra descrive quanto sia dannoso se un paziente che avrebbe bisogno di cure di livello superiore viene collocato a un livello troppo basso. Miscelando queste due schede con il cursore ζ, lo strumento può essere tarato per privilegiare il risparmio di risorse o l’evitare di perdere complicazioni. Quando ζ è molto basso, il modello indirizza quasi tutti al reparto ordinario. All’aumentare di ζ, più pazienti vengono prima inviati alle cure intermedie e, a valori più alti, in terapia intensiva. Importante, questo comportamento graduale è risultato simile sia nel gruppo principale sia in quello indipendente, suggerendo che le regole apprese sono stabili e non fragili.
Quel che il computer ha imparato sul rischio
Per mantenere il sistema comprensibile, il team ha esaminato quali caratteristiche dei pazienti influenzavano maggiormente le decisioni del modello. In diversi criteri di importanza, cinque fattori sono emersi in modo consistente: la durata dell’intervento, le dimensioni del tumore, la posizione del paziente durante l’operazione, l’indice di massa corporea e l’età. Operazioni più lunghe e tumori più grandi tendevano a spostare le predizioni verso un monitoraggio di intensità maggiore. Questi risultati sono coerenti con studi medici precedenti, che indicavano gli stessi fattori come segnali di rischio chiave, conferendo credibilità al comportamento del modello. Tuttavia, alcuni dettagli — in particolare la durata finale dell’intervento — sono noti solo al termine della procedura, quindi la versione attuale è più adatta a decidere dove far andare il paziente immediatamente dopo l’intervento, non per la programmazione preventiva giorni prima.
Cosa significa per il futuro
Neuro-TACTIC non è ancora pronto per guidare le cure in autonomia, ma dimostra che un approccio postoperatorio a tre livelli e regolabile è tecnicamente fattibile. Il modello raggiunge un’accuratezza moderata nel separare pazienti a basso, medio e alto rischio e si comporta in maniera coerente quando si sposta il cursore sicurezza-versus-costo. Per pazienti e ospedali, la promessa a lungo termine è un ausilio decisionale che può essere adattato ai livelli di personale e alla tolleranza al rischio locale, contribuendo a garantire che i letti di terapia intensiva vadano a chi ne ha più bisogno, mentre gli altri recuperano in sicurezza in reparti meno intensivi. Prima che ciò possa avvenire, gli autori sottolineano la necessità di studi più ampi, multicentrici e test nel mondo reale per confermare sia i benefici clinici sia il risparmio di risorse.
Citazione: Naser, P.V., Fischer, M., Peregrino, R.D. et al. A cost-sensitive multiclass machine learning framework for postoperative neurosurgical triage (Neuro-TACTIC). Sci Rep 16, 9847 (2026). https://doi.org/10.1038/s41598-026-45092-1
Parole chiave: triage neurochirurgico, unità di terapia intensiva, monitoraggio postoperatorio, machine learning, allocazione delle risorse sanitarie