Clear Sky Science · pl
Wieloklasowe ramy uczenia maszynowego wrażliwe na koszty dla pooperacyjnej triage neurochirurgicznej (Neuro-TACTIC)
Dlaczego to ma znaczenie dla pacjentów i szpitali
Po operacji guza mózgu lekarze muszą szybko zdecydować, gdzie pacjent powinien dojść do siebie: na oddziale ogólnym, do jednostki opieki pośredniej lub na oddział intensywnej terapii. Wysyłanie wszystkich na intensywną terapię wydaje się najbezpieczniejsze, ale jest niezwykle kosztowne i obciąża ograniczony personel. Wysyłanie zbyt niewielu pacjentów tam może powodować przeoczenie wczesnych sygnałów poważnych problemów. W tym badaniu przedstawiono nowe narzędzie komputerowe, nazwane Neuro-TACTIC, zaprojektowane, aby pomóc szpitalom zrównoważyć bezpieczeństwo pacjentów z ograniczonymi zasobami w sposób przejrzysty i regulowalny.
Wyzwanie znalezienia właściwego łóżka
Pacjenci neurochirurgiczni są podatni na nagłe powikłania, takie jak krwawienie, obrzęk mózgu czy zaburzenia oddychania. Wiele szpitali z tego powodu rutynowo kieruje ich po operacji na oddział intensywnej terapii, mimo że tylko mniejszość faktycznie wymaga takiego poziomu wsparcia. Wcześniejsze narzędzia przewidujące traktowały decyzję głównie jako prosty wybór „tak lub nie”: intensywna terapia kontra wszystko inne. Optymalizowały też pod kątem abstrakcyjnej statystycznej dokładności, bez jasnego odzwierciedlenia rzeczywistych konsekwencji nadmiernego lub niedostatecznego wykorzystania łóżek intensywnej terapii.
Trzystopniowa drabina opieki
Neuro-TACTIC przekształca problem w trójpoziomową drabinę: oddział ogólny, jednostka opieki pośredniej i oddział intensywnej terapii. Badacze przeanalizowali dane 1 072 dorosłych, którzy przeszli planowaną operację guza mózgu, oraz dodatkowo 81 pacjentów z późniejszego okresu. Dla każdej osoby zebrali 27 informacji, w tym wiek, wskaźnik masy ciała, choroby współistniejące, rozmiar i lokalizację guza oraz szczegóły samej operacji, takie jak czas trwania i pozycja pacjenta. Następnie wytrenowali model uczenia maszynowego (system wzmocnionych drzew decyzyjnych), aby przewidzieć, jaki poziom monitorowania faktycznie był potrzebny każdemu pacjentowi na podstawie zdarzeń i powikłań, które wystąpiły później.
Wycenianie łóżek i przeoczonych problemów
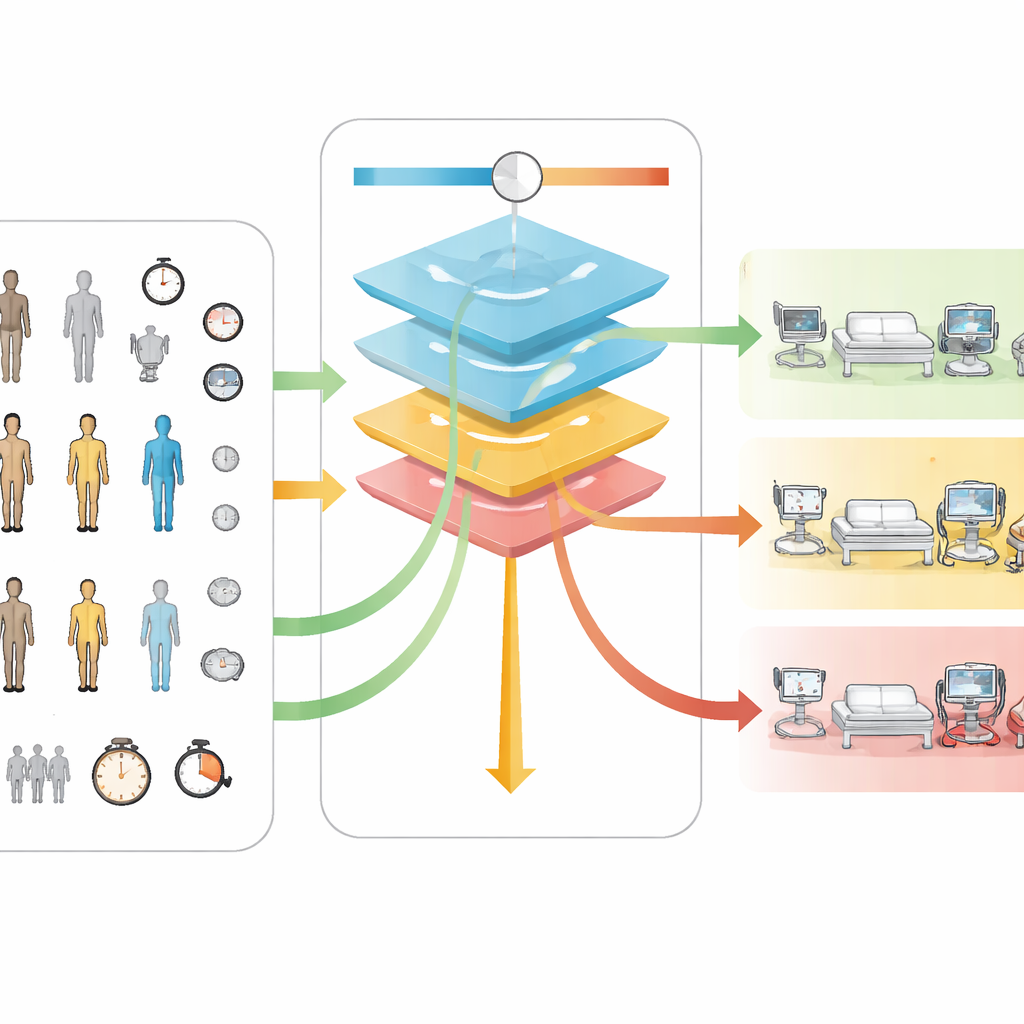
Centralną ideą Neuro-TACTIC jest regulowane ustawienie, zwane ζ, które pozwala szpitalom wyrazić, jak cenią bezpieczeństwo względem zasobów. Model używa dwóch niewidocznych kart ocen: jedna opisuje, jak pracochłonny jest każdy poziom opieki, używając stosunku pielęgniarek do pacjentów jako przybliżenia kosztu; druga opisuje, jak szkodliwe jest umieszczenie pacjenta wymagającego wyższego poziomu opieki na niższym poziomie. Poprzez łączenie tych dwóch kart ocen za pomocą suwaka ζ, narzędzie można dostroić pod kątem oszczędzania czasu personelu lub unikania przeoczonych powikłań. Gdy ζ jest ustawione bardzo nisko, model kieruje prawie wszystkich na oddział ogólny. W miarę zwiększania ζ coraz więcej pacjentów jest kierowanych najpierw do opieki pośredniej, a przy wyższych ustawieniach do intensywnej terapii. Co ważne, to płynne zachowanie wyglądało podobnie zarówno w głównej, jak i w niezależnej grupie pacjentów, co sugeruje, że reguły są stabilne, a nie kruche.
Czego komputer nauczył się o ryzyku
Aby system pozostał zrozumiały, zespół zbadał, które cechy pacjenta najbardziej wpływały na decyzje modelu. W różnych metodach mierzenia ważności pięć czynników konsekwentnie się wyróżniało: czas trwania operacji, rozmiar guza, pozycja pacjenta podczas zabiegu, wskaźnik masy ciała oraz wiek. Dłuższe operacje i większe guzy skłaniały prognozy ku monitorowaniu o wyższej intensywności. Te ustalenia zgadzają się z wcześniejszymi badaniami medycznymi, które również wskazywały te czynniki jako kluczowe wskaźniki ryzyka, co zwiększa wiarygodność zachowania modelu. Jednak niektóre z tych informacji — szczególnie ostateczny czas trwania operacji — są znane dopiero po zakończeniu zabiegu, więc obecna wersja najlepiej nadaje się do decydowania, gdzie pacjent powinien trafić bezpośrednio po operacji, a nie do planowania na kilka dni wcześniej.
Co to oznacza na przyszłość
Neuro-TACTIC nie jest jeszcze gotowy, by samodzielnie kierować opieką, ale pokazuje, że trzystopniowe, regulowalne podejście do pooperacyjnego przydziału jest technicznie wykonalne. Model osiąga umiarkowaną dokładność w rozdzielaniu pacjentów na niskie, średnie i wysokie ryzyko i zachowuje się spójnie, gdy przesuwany jest suwak bezpieczeństwo kontra koszty. Dla pacjentów i szpitali długoterminowa obietnica to narzędzie wspomagające decyzje, które można dostosować do lokalnego poziomu obsady i tolerancji ryzyka, pomagając zapewnić, że łóżka intensywnej terapii trafiają do tych, którzy ich najbardziej potrzebują, podczas gdy inni bezpiecznie dochodzą do siebie na mniej intensywnych oddziałach. Zanim będzie to możliwe, autorzy podkreślają, że konieczne będą większe badania obejmujące wiele szpitali oraz testy w warunkach rzeczywistych, aby potwierdzić zarówno korzyści medyczne, jak i oszczędności zasobów.
Cytowanie: Naser, P.V., Fischer, M., Peregrino, R.D. et al. A cost-sensitive multiclass machine learning framework for postoperative neurosurgical triage (Neuro-TACTIC). Sci Rep 16, 9847 (2026). https://doi.org/10.1038/s41598-026-45092-1
Słowa kluczowe: triage neurochirurgiczny, oddział intensywnej terapii, monitorowanie pooperacyjne, uczenie maszynowe, alokacja zasobów opieki zdrowotnej