Clear Sky Science · pl
Zapalenie okrężnicy wywołane lekami: przegląd nowych środków
Dlaczego niektóre leki mogą zaburzać pracę jelit
Współczesne leki zmieniły sposób leczenia nowotworów i chorób autoimmunologicznych, ale mogą też niekiedy powodować ukryte skutki uboczne. Niniejszy artykuł przeglądowy omawia poważny, choć często pomijany problem: niektóre nowe leki mogą wywołać zapalenie okrężnicy i prowadzić do ciężkiej postaci kolitu. Dla pacjentów i ich bliskich zrozumienie tego ryzyka pomaga wyjaśnić nagłe epizody bólu brzucha lub biegunki pojawiające się po rozpoczęciu silnych terapii i pokazuje, dlaczego lekarze uważnie obserwują objawy jelitowe.
Czym jest kolitis i dlaczego leki mają znaczenie
Kolitis to po prostu zapalenie wewnętrznej warstwy jelita grubego. Może powstać w wyniku zakażeń, zmniejszonego przepływu krwi, przewlekłych chorób takich jak choroba Crohna i wrzodziejące zapalenie jelita grubego, albo na skutek leków. Kolitis wywołany lekami nadal występuje stosunkowo rzadko, ale może być niebezpieczny, a czasem prowadzić do perforacji jelita (dziury w jelicie), jeśli zostanie zignorowany. W miarę jak nowe leki celowane i terapie biologiczne wchodzą do rutynowej praktyki, lekarze obserwują więcej przypadków nieprawidłowych reakcji jelitowych na te leczenia. Problem polega na tym, że kolitis polekowy może wyglądać i objawiać się niemal identycznie jak klasyczna choroba zapalna jelit, co utrudnia ustalenie prawdziwej przyczyny.
Nowe doustne leki przeciwnowotworowe i skutki dla jelit
Autorzy najpierw analizują inhibitory kinazy tyrozynowej oraz inhibitory fosfatydyloinozytolu 3‑kinazy (PI3K) — tabletki blokujące kluczowe sygnały wzrostu i przeżycia komórek nowotworowych. Leki te często powodują biegunkę; u niektórych pacjentów wywołują prawdziwy kolitis. Inhibitory kinazy tyrozynowej mogą bezpośrednio podrażniać wyściółkę jelita lub zaburzać ochronne czynniki wzrostu, a w przypadku dasatinibu mogą uaktywniać utajone zakażenia wirusowe w jelicie. U większości pacjentów objawy są łagodne i ustępują po zmniejszeniu dawki lub odstawieniu leku, ale niewielka grupa może rozwinąć krwawienie, a nawet perforację jelita. Inhibitory PI3K zwykle powodują później występującą, bardziej ciężką biegunkę, która często wymaga hospitalizacji, a perforacje są w tej grupie wyraźnie częstsze.
Leki modulujące układ odpornościowy, które zaburzają równowagę jelitową
Inne środki działają przez osłabianie określonych sygnałów immunologicznych, co może jednak naruszyć delikatną równowagę chroniącą jelito. Przegląd omawia tocilizumab, lek blokujący mediator immunologiczny IL‑6, stosowany powszechnie w chorobach reumatologicznych. IL‑6 zwykle pomaga naprawiać wyściółkę jelita po uszkodzeniu, więc jego hamowanie może spowolnić gojenie i zwiększyć ryzyko nadżerek i wrzodów. Autorzy opisują także leki blokujące IL‑17, szeroko stosowane w łuszczycy i zapaleniu stawów. IL‑17 pomaga utrzymywać funkcję bariery jelitowej; gdy jest zablokowany, ściana jelita może stać się nieszczelna i bardziej podatna na zapalenie. Opisywane przypadki obejmują od łagodnych luźnych stolców do pełnoobjawowego kolitu przypominającego chorobę Crohna lub wrzodziejące zapalenie jelita, czasem u osób bez wcześniejszych problemów jelitowych.
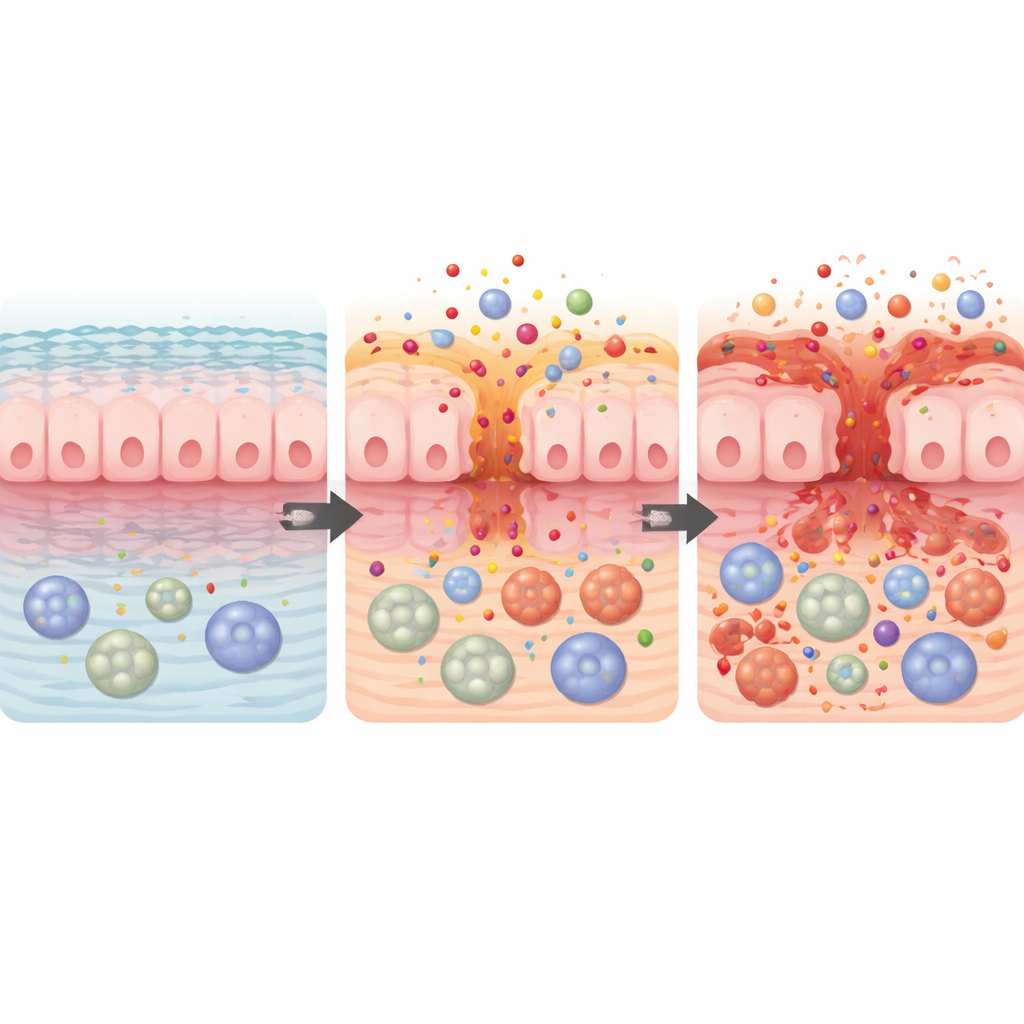
Terapie przeciwciałami i utrata ochrony jelit
Przegląd zwraca uwagę na ostatnią grupę: przeciwciała monoklonalne anty‑CD20, takie jak rytuksymab i okrelizumab, które depletują komórki B — rodzaj białych krwinek. Terapie te są podstawą leczenia nowotworów krwi i stwardnienia rozsianego. Komórki B zwykle pomagają bronić powierzchni jelita, produkując ochronne przeciwciała i sygnały uspokajające. Gdy zostaną usunięte, „system utrzymywania pokoju” w jelicie może zawieść, prowadząc do zapalenia przypominającego przewlekłe choroby jelit. Objawy często pojawiają się miesiące po rozpoczęciu leczenia i mogą utrzymywać się aż do powolnego powrotu komórek B. U wielu pacjentów odstawienie leku i standardowe leczenie przeciwzapalne przynosi remisję, ale podgrupa wymaga operacji lub długotrwałej terapii immunomodulującej.
Wczesne rozpoznanie i leczenie
Dla czytelnika nieprofesjonalnego kluczowe przesłanie jest takie, że niektóre silne współczesne leki mogą niezamierzenie wywołać zapalenie jelita grubego. Ponieważ kolitis polekowy może wyglądać dokładnie jak klasyczna choroba jelit, lekarze polegają na uważnej analizie czasu wystąpienia objawów, badaniach kału, endoskopii i badaniu tkanek, aby rozróżnić te dwa stany. Odstawienie leku podejrzanego o wywołanie schorzenia jest zwykle pierwszym i najważniejszym krokiem, często łączonym ze steroidami lub innymi terapiami ukierunkowanymi na jelito, gdy objawy są ciężkie. Autorzy wzywają do lepszych badań i jaśniejszych wytycznych, aby w miarę jak nowe terapie nadal poprawiają przeżywalność i jakość życia, ich ukryty wpływ na jelita mógł być rozpoznawany i leczony, zanim doprowadzi do poważnych szkód.
Cytowanie: Terlato, M., Dimovski, S., Burkhardt, M. et al. Drug-induced inflammatory colitis: a review of novel agents. npj Gut Liver 3, 12 (2026). https://doi.org/10.1038/s44355-026-00063-1
Słowa kluczowe: zapalenie okrężnicy wywołane lekami, ukierunkowana terapia przeciwnowotworowa, leki biologiczne, choroby zapalne jelit, efekty uboczne w przewodzie pokarmowym