Clear Sky Science · ja
薬物誘発性の炎症性大腸炎:新規薬剤のレビュー
なぜ一部の薬が腸を乱すのか
現代の薬はがんや免疫疾患の治療を大きく変えましたが、時に見落とされがちな副作用をもたらすことがあります。本レビューは深刻でありながらしばしば注目されない問題――特定の新しい薬剤が大腸を炎症させ、重篤な大腸炎を引き起こすこと――を検討します。患者や家族にとって、このリスクを理解することは、強力な治療開始後に突然現れる腹痛や下痢の説明につながり、なぜ医師が腸の症状を注意深く観察するかを示します。
大腸炎とは何か、なぜ薬が問題になるのか
大腸炎とは単に大腸の内膜の炎症を指します。感染、血流低下、クローン病や潰瘍性大腸炎のような長期疾患、あるいは薬剤が原因で生じることがあります。薬物誘発性大腸炎は依然として比較的まれですが、無視すると危険で、時に腸穿孔(腸に穴があく)に至ることもあります。新たな標的薬や生物学的療法が日常診療に登場するにつれ、これらの治療に対して腸が異常反応を示す症例が増えています。問題は、薬物誘発性大腸炎が古典的な炎症性腸疾患と見た目や症状がほとんど同一であり、真の原因を特定しにくい点です。
新しい経口がん薬と腸の副作用
著者らはまず、チロシンキナーゼ阻害薬とホスファチジルイノシトール3キナーゼ(PI3K)阻害薬を検討します。これらはがん細胞の主要な増殖・生存シグナルを遮断する経口薬です。これらの薬はしばしば下痢を引き起こし、ある人では実際の大腸炎を誘発します。チロシンキナーゼ阻害薬は腸の内膜を直接刺激したり、保護的な成長因子を乱したりする可能性があり、ダサチニブの場合は腸内の潜在的なウイルス感染を活性化することがあるとされています。ほとんどの患者は用量を減らすか薬を中止することで軽快しますが、ごく一部は出血や腸穿孔を発症することがあります。PI3K阻害薬は発症が遅く、より重篤な下痢を引き起こす傾向があり、入院治療を要することが多く、穿孔が特に多く報告されています。
腸内バランスを乱す免疫標的薬
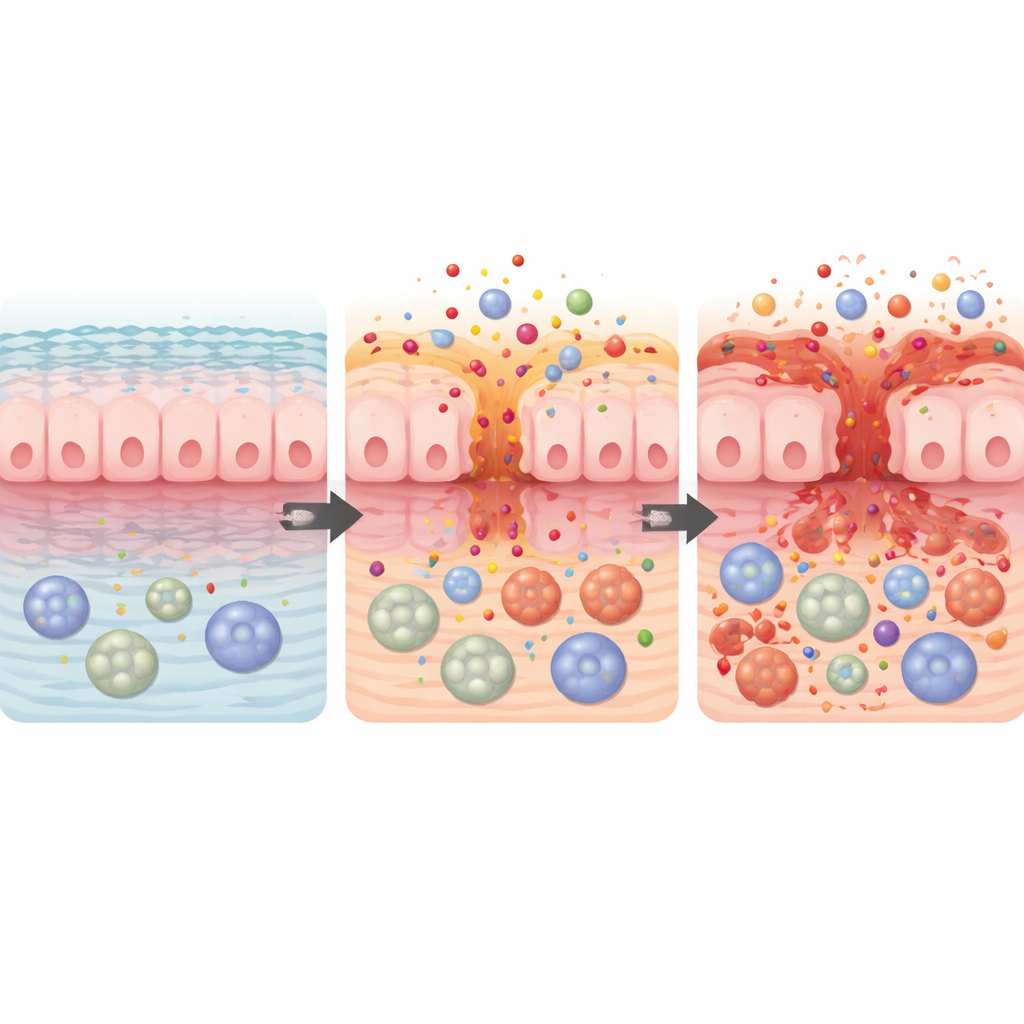
他の薬剤は特定の免疫シグナルを抑えることで働きますが、その過程で腸を保護する繊細なバランスを崩すことがあります。レビューではIL‑6という免疫メッセンジャーを阻害するトシリズマブについて論じられています。IL‑6は通常、損傷後の腸粘膜修復を助けるため、それを阻害すると治癒が遅れ、侵食や潰瘍が生じやすくなります。著者らはまた、乾癬や関節炎で広く用いられるIL‑17阻害薬についても述べています。IL‑17は腸のバリア機能を維持するのに役立つため、それを阻害すると腸壁が漏れやすくなり、炎症を受けやすくなります。報告例は軽度の軟便から、クローン病や潰瘍性大腸炎に類似した本格的な大腸炎まであり、以前に腸の問題がなかった人にも発症することがあります。
抗体療法と腸の防御喪失
レビューは最後に、リツキシマブやオクレリズマブのような抗CD20モノクローナル抗体群を強調します。これらはB細胞を枯渇させる療法で、血液がんや多発性硬化症の主要治療です。B細胞は通常、保護的な抗体や鎮静性シグナルを産生して腸表面を守ります。それらが失われると、腸の「平和維持」システムが機能しなくなり、長期の腸疾患に極めて類似した炎症が起きます。症状は治療開始後数か月で現れることが多く、B細胞が徐々に回復するまで続くことがあります。多くの患者では薬を中止し標準的な抗炎症治療を行うことで寛解しますが、一部は手術や長期の免疫標的療法を必要とします。
早期の発見と治療
一般読者に伝えたい主要点は、いくつかの強力な現代薬が意図せずに大腸を炎症させうるということです。薬物誘発性大腸炎は古典的な腸疾患とまったく同じように見えるため、医師は症状の出現時期、便検査、内視鏡検査、組織検査を慎重に組み合わせて両者を区別します。原因薬の中止が通常最初で最も重要な対処法であり、症状が重ければステロイドや他の腸に焦点を当てた治療と組み合わせます。著者らは、治療の進歩が生存率や生活の質を向上させ続ける中で、腸への隠れた影響が重大な害を招く前に認識・対処されるよう、より良い研究と明確なガイドラインの必要性を訴えています。
引用: Terlato, M., Dimovski, S., Burkhardt, M. et al. Drug-induced inflammatory colitis: a review of novel agents. npj Gut Liver 3, 12 (2026). https://doi.org/10.1038/s44355-026-00063-1
キーワード: 薬物誘発性大腸炎, 標的がん治療, 生物学的製剤, 炎症性腸疾患, 腸の副作用