Clear Sky Science · de
Medikamenteninduzierte entzündliche Kolitis: ein Überblick über neue Wirkstoffe
Warum manche Medikamente den Darm stören können
Moderne Arzneimittel haben die Behandlung von Krebs und Immunerkrankungen revolutioniert, können jedoch gelegentlich verborgene Nebenwirkungen verursachen. Dieser Übersichtsartikel beleuchtet ein ernstes, oft übersehenes Problem: Bestimmte neue Medikamente können den Dickdarm entzünden und eine schwere Form der Kolitis auslösen. Für Patientinnen, Patienten und ihre Angehörigen hilft das Verständnis dieses Risikos, plötzliche Bauchschmerzen oder Durchfälle einzuordnen, die nach Beginn kraftvoller Therapien auftreten, und erklärt, warum Ärztinnen und Ärzte die Darmbeschwerden so genau beobachten.
Was Kolitis ist und warum Medikamente eine Rolle spielen
Kolitis bedeutet schlicht Entzündung der inneren Schleimhaut des Dickdarms. Sie kann durch Infektionen, verminderte Durchblutung, langjährige Erkrankungen wie Morbus Crohn und Colitis ulcerosa oder durch Medikamente entstehen. Medikamenteninduzierte Kolitis ist noch relativ selten, kann aber gefährlich sein und unbehandelt manchmal zur Darmperforation (einem Loch im Darm) führen. Mit dem Einzug neuer zielgerichteter Mittel und biologischer Therapien in die Routinebehandlung sehen Ärztinnen und Ärzte vermehrt Fälle, in denen der Darm auf diese Behandlungen negativ reagiert. Das Problem ist, dass sich eine medikamenteninduzierte Kolitis klinisch und endoskopisch oft kaum von klassischer entzündlicher Darmerkrankung unterscheidet, sodass die genaue Ursache schwer festzulegen ist.
Neue Krebs-Tabletten und Darmnebenwirkungen
Die Autorinnen und Autoren betrachten zunächst Tyrosinkinasehemmer und Phosphatidylinositol‑3‑Kinase(PI3K)-Inhibitoren, orale Präparate, die wichtige Wachstums‑ und Überlebenssignale in Krebszellen blockieren. Diese Medikamente verursachen häufig Durchfall; bei einigen Patientinnen und Patienten lösen sie eine echte Kolitis aus. Tyrosinkinasehemmer können die Darmoberfläche direkt reizen oder schützende Wachstumsfaktoren stören, und im Fall von Dasatinib können latente Virusinfektionen im Darm reaktiviert werden. Die meisten Betroffenen haben milde Beschwerden, die sich durch Dosisreduktion oder Absetzen bessern, aber eine kleine Gruppe kann Blutungen oder sogar Darmperforation entwickeln. PI3K‑Inhibitoren führen tendenziell zu später auftretendem, schwererem Durchfall, der häufig stationäre Behandlung erfordert; Perforationen sind in dieser Gruppe auffälliger häufig.
Immunsystem‑zielende Medikamente, die das Darmgleichgewicht stören
Andere Arzneien wirken, indem sie spezifische Immunwege dämpfen, können dadurch aber das fragile Gleichgewicht, das den Darm schützt, stören. Die Übersichtsarbeit bespricht Tocilizumab, einen Wirkstoff, der den Immunbotenstoff IL‑6 blockiert und häufig in der Rheumatologie eingesetzt wird. IL‑6 hilft normalerweise, die Darmoberfläche nach Verletzungen zu reparieren; seine Blockade kann die Heilung verlangsamen und Erosionen sowie Ulzera begünstigen. Die Autorinnen und Autoren beschreiben zudem Wirkstoffe, die IL‑17 hemmen, die weit verbreitet bei Psoriasis und Arthritis eingesetzt werden. IL‑17 trägt zur Aufrechterhaltung der Barrierefunktion des Darms bei; ist es blockiert, kann die Darmwand durchlässiger und anfälliger für Entzündungen werden. Berichtete Fälle reichen von milden weichen Stühlen bis hin zu ausgeprägter Kolitis, die Morbus Crohn oder Colitis ulcerosa ähnelt, teilweise auch bei Personen ohne vorherige Darmprobleme.
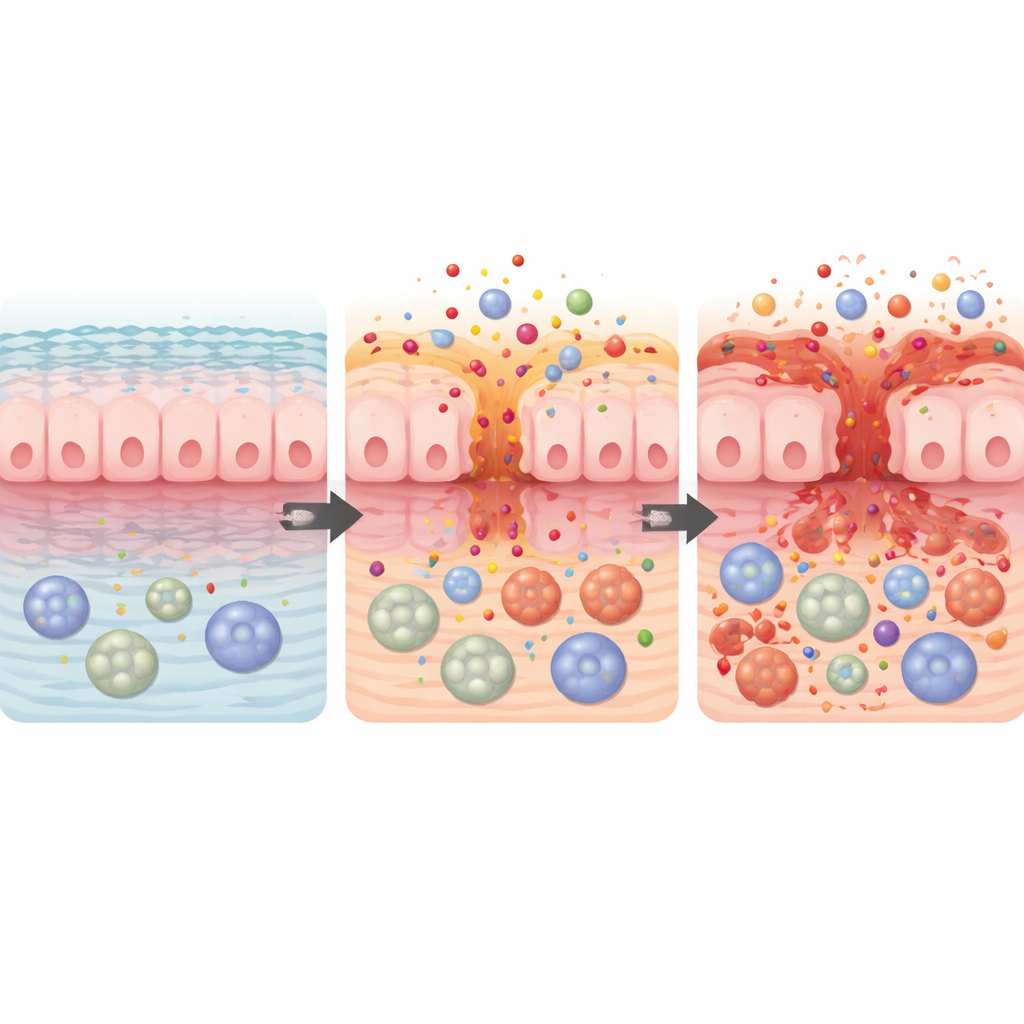
Antikörpertherapien und der Verlust des darmprotektiven Schutzes
Die Übersichtsarbeit hebt eine weitere Gruppe hervor: anti‑CD20‑monoklonale Antikörper wie Rituximab und Ocrelizumab, die B‑Zellen reduzieren, eine Art weiße Blutkörperchen. Diese Therapien sind etablierte Behandlungen bei Blutkrebserkrankungen und Multipler Sklerose. B‑Zellen tragen normalerweise zur Abwehr der Darmoberfläche bei, indem sie schützende Antikörper und entzündungsdämpfende Signale produzieren. Werden sie ausgeschaltet, kann das „Friedenssicherungssystem“ des Darms versagen, was zu einer Entzündung führt, die einer chronischen Darmerkrankung sehr ähnelt. Die Symptome treten häufig Monate nach Therapiebeginn auf und können so lange andauern, bis die B‑Zellen langsam zurückkehren. Bei vielen Patientinnen und Patienten führt das Absetzen des auslösenden Medikaments zusammen mit standardmäßigen entzündungshemmenden Behandlungen zur Remission, aber ein Teil benötigt chirurgische Eingriffe oder lang andauernde immunsuppressive Therapien.
Den Schaden früh erkennen und behandeln
Für nichtfachliche Leser ist die Kernbotschaft: Manche starken modernen Medikamente können unbeabsichtigt den Dickdarm entzünden. Da medikamenteninduzierte Kolitis genau wie klassische Darmerkrankungen aussehen kann, stützen sich Ärztinnen und Ärzte auf das genaue Timing der Symptome, Stuhluntersuchungen, Endoskopie und Gewebeproben, um die Ursachen zu unterscheiden. Das Absetzen des verdächtigen Medikaments ist meist der erste und wichtigste Schritt; bei schweren Beschwerden wird dies oft mit Kortikosteroiden oder anderen darmfokussierten Therapien kombiniert. Die Autorinnen und Autoren fordern bessere Studien und klarere Leitlinien, damit mit der fortschreitenden Verbesserung von Überleben und Lebensqualität auch die verborgenen Auswirkungen auf den Darm früher erkannt und behandelt werden können, bevor es zu schweren Schäden kommt.
Zitation: Terlato, M., Dimovski, S., Burkhardt, M. et al. Drug-induced inflammatory colitis: a review of novel agents. npj Gut Liver 3, 12 (2026). https://doi.org/10.1038/s44355-026-00063-1
Schlüsselwörter: medikamenteninduzierte Kolitis, zielgerichtete Krebstherapie, biologische Arzneimittel, entzündliche Darmerkrankung, Darmnebenwirkungen