Clear Sky Science · es
Colitis inflamatoria inducida por fármacos: revisión de agentes novedosos
Por qué algunos medicamentos pueden afectar el intestino
Los fármacos modernos han transformado el tratamiento del cáncer y de las enfermedades autoinmunes, pero a veces traen efectos secundarios ocultos. Este artículo de revisión aborda un problema grave pero a menudo pasado por alto: ciertos medicamentos nuevos pueden inflamar el intestino grueso y causar una forma severa de colitis. Para pacientes y familias, entender este riesgo ayuda a explicar episodios súbitos de dolor abdominal o diarrea que aparecen tras iniciar terapias potentes y muestra por qué los médicos vigilan tan de cerca los síntomas intestinales.
Qué es la colitis y por qué importan los fármacos
Colitis simplemente significa inflamación del revestimiento interno del colon. Puede surgir por infecciones, reducción del flujo sanguíneo, enfermedades crónicas como la enfermedad de Crohn y la colitis ulcerosa, o por medicamentos. La colitis inducida por fármacos sigue siendo relativamente poco común, pero puede ser peligrosa, en ocasiones incluso conduciendo a la perforación intestinal si se ignora. A medida que nuevos fármacos dirigidos y terapias biológicas se incorporan a la práctica clínica, los médicos observan más casos en los que el intestino reacciona de forma adversa a estos tratamientos. El desafío es que la colitis inducida por fármacos puede parecerse y cursar casi idéntica a la enfermedad inflamatoria intestinal clásica, lo que dificulta identificar la causa verdadera.
Nuevas pastillas contra el cáncer y efectos adversos en el intestino
Los autores examinan primero los inhibidores de la tirosina quinasa y los inhibidores de la fosfatidilinositol 3‑quinasa (PI3K), fármacos orales que bloquean señales clave de crecimiento y supervivencia en las células cancerosas. Estos fármacos con frecuencia causan diarrea; en algunas personas desencadenan colitis verdadera. Los inhibidores de la tirosina quinasa pueden irritar directamente el revestimiento intestinal o alterar factores de crecimiento protectores, y en el caso de dasatinib, pueden reactivar infecciones virales latentes en el intestino. La mayoría de los pacientes experimentan síntomas leves que mejoran al reducir la dosis o suspender el fármaco, pero un pequeño porcentaje puede desarrollar hemorragia o incluso perforación intestinal. Los inhibidores de PI3K tienden a provocar diarrea de aparición más tardía y más grave, que con frecuencia requiere hospitalización, y la perforación es notablemente más común en este grupo.
Medicamentos que actúan sobre el sistema inmune y desequilibran el intestino
Otros fármacos actúan suprimiendo señales inmunitarias específicas, pero al hacerlo pueden alterar el delicado equilibrio que protege el colon. La revisión analiza el tocilizumab, un fármaco que bloquea la citocina IL‑6, utilizado habitualmente en enfermedades reumatológicas. La IL‑6 normalmente ayuda a reparar el revestimiento intestinal tras una lesión, por lo que bloquearla puede ralentizar la curación y favorecer la aparición de erosiones y úlceras. Los autores también describen fármacos que bloquean la IL‑17, ampliamente usados en psoriasis y artritis. La IL‑17 contribuye a mantener la función de barrera intestinal; cuando se bloquea, la pared intestinal puede volverse permeable y más vulnerable a la inflamación. Los casos descritos abarcan desde deposiciones más blandas hasta colitis franca que recuerda a la enfermedad de Crohn o a la colitis ulcerosa, a veces en personas sin problemas intestinales previos.
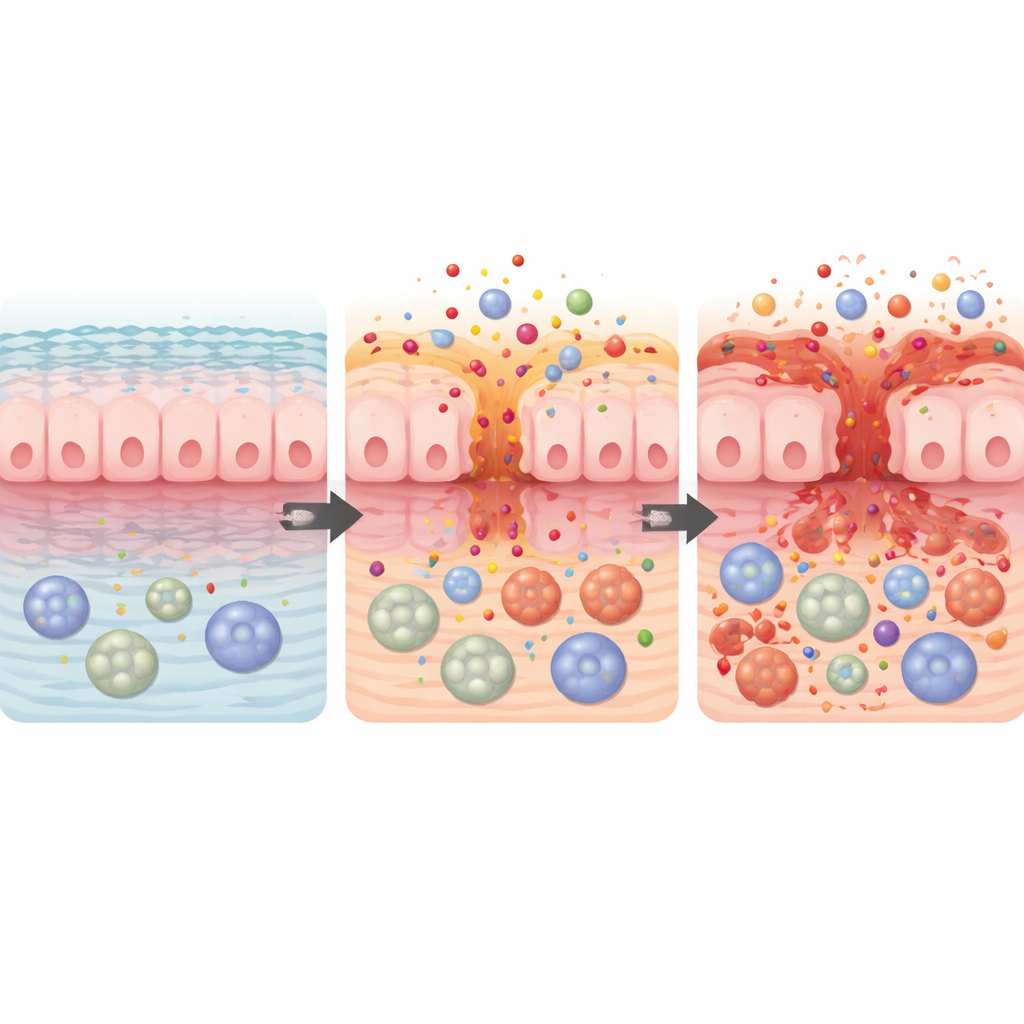
Terapias con anticuerpos y pérdida de la protección intestinal
La revisión destaca un grupo final: anticuerpos monoclonales anti‑CD20, como rituximab y ocrelizumab, que agotan las células B, un tipo de glóbulo blanco. Estas terapias son pilares en algunos cánceres hematológicos y en la esclerosis múltiple. Las células B normalmente ayudan a defender la superficie intestinal produciendo anticuerpos protectores y señales moduladoras. Cuando se eliminan, el sistema “mantenedor de la paz” del intestino puede fallar, conduciendo a una inflamación que imita estrechamente la enfermedad intestinal crónica. Los síntomas suelen aparecer meses después del inicio del tratamiento y pueden persistir hasta que las células B vuelven gradualmente. En muchos pacientes, suspender el fármaco y usar tratamientos antiinflamatorios estándar provoca remisión, pero un subgrupo necesita cirugía o cursos prolongados de medicamentos inmunomoduladores.
Detectar y tratar el problema de forma temprana
Para un lector no especializado, el mensaje clave es que algunos medicamentos modernos potentes pueden inflamar involuntariamente el intestino grueso. Dado que la colitis inducida por fármacos puede ser idéntica a la enfermedad intestinal clásica, los médicos se apoyan en el momento de aparición de los síntomas, pruebas de heces, endoscopia y biopsias para diferenciarlas. Suspender el medicamento culpable suele ser el primer y más importante paso, a menudo combinado con corticoides u otros tratamientos dirigidos al intestino cuando los síntomas son graves. Los autores piden mejores estudios y guías más claras para que, a medida que las nuevas terapias sigan mejorando la supervivencia y la calidad de vida, su impacto oculto en el intestino pueda reconocerse y manejarse antes de que cause daños serios.
Cita: Terlato, M., Dimovski, S., Burkhardt, M. et al. Drug-induced inflammatory colitis: a review of novel agents. npj Gut Liver 3, 12 (2026). https://doi.org/10.1038/s44355-026-00063-1
Palabras clave: colitis inducida por fármacos, terapia oncológica dirigida, fármacos biológicos, enfermedad inflamatoria intestinal, efectos secundarios intestinales