Clear Sky Science · pl
Kompozytowa błona PGA-TMC/PTMC/nHA z synergicznymi funkcjami bariery i osteogenezy dla poprawy regeneracji ubytków kostnych
Pomoc w lepszym gojeniu się złamanych kości
Gdy brakuje fragmentu kości — po ekstrakcji zęba, urazie lub zabiegu chirurgicznym — organizm ma trudność z odbudowaniem ubytku, zanim tkanka miękka nie zajmie przestrzeni. Stomatolodzy i chirurdzy często umieszczają cienkie arkusze pełniące funkcję bariery nad takimi defektami, aby utrzymać przestrzeń otwartą i umożliwić tworzenie się nowej kości. W artykule przedstawiono nowo zaprojektowaną, rozpuszczalną błonę o zwiększonej wytrzymałości, dłuższym czasie działania i zdolności aktywnego wspierania wzrostu kości, co może poprawić wyniki leczenia pacjentów wymagających odbudowy kości w szczęce lub czaszce.
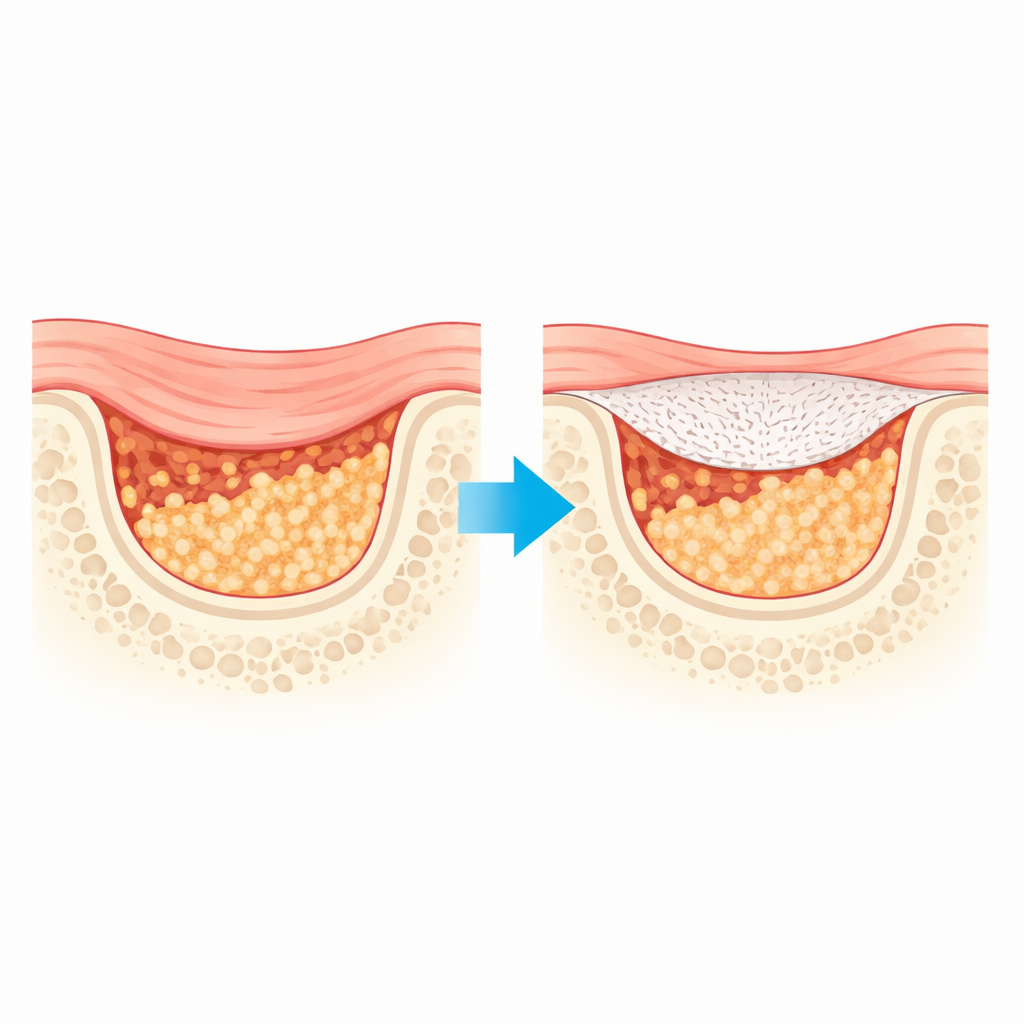
Dlaczego obecne pokrycia kostne są niewystarczające
Standardowe błony stosowane w sterowanej regeneracji kości działają niczym tymczasowy dach nad placem budowy: powstrzymują szybko rosnącą tkankę miękką przed zajęciem miejsca, podczas gdy wolniej odrastająca kość wypełnia ubytek pod spodem. Wiele klinicznie stosowanych dziś arkuszy pochodzi z tkanek zwierzęcych. Chociaż są powszechnie akceptowane, mogą rozkładać się zbyt szybko i nie być wystarczająco mocne, by utrzymać delikatne przeszczepy kostne przez miesiące potrzebne do pełnego wygojenia. Istniejące syntetyczne materiały podobne do plastiku rozwiązują część tych problemów, ale często tracą wytrzymałość w nieprzewidywalny sposób podczas degradacji i niewiele robią, by aktywnie stymulować tworzenie nowej kości.
Projektowanie inteligentniejszego rusztowania wspierającego
Aby rozwiązać te problemy, badacze opracowali kompozytową błonę nazwaną PGTTH przy użyciu techniki przędzenia cienkich włókien. Materiał łączy trzy kluczowe składniki: sztywny, lecz biodegradowalny rdzeń zapewniający podstawową wytrzymałość arkusza; miększy, elastyczny składnik rozkładający się powoli i równomiernie, utrzymujący kształt błony; oraz drobne cząstki minerału podobnego do kości (nano-hydroksyapatyt) przypominające naturalny minerał w kości ludzkiej. Spęczone razem w sieć nanowłókien, powstały arkusz naśladuje strukturę własnej macierzy podporowej organizmu wokół komórek, oferując zarówno wsparcie mechaniczne, jak i przyjazną powierzchnię dla przylegania komórek.
Badanie wytrzymałości, stabilności i biokompatybilności
Zespół najpierw sprawdził, czy nowy materiał spełnia wymagania fizyczne. W porównaniu z prostszymi wersjami pozbawionymi jednego lub więcej składników, pełna błona PGTTH była mocniejsza, bardziej elastyczna i lepiej dopasowana do sztywności kości gąbczastej, co zmniejsza ryzyko jej rozdarcia lub nadmiernego odizolowania obszaru gojenia od naturalnych sił. W warunkach płynnych zbliżonych do środowiska ciała pęczniała umiarkowanie, zachowując grubość i kształt. Przez osiem tygodni w roztworze laboratoryjnym PGTTH i powiązana błona kontrolna rozkładały się powoli i równomiernie, podczas gdy prostszy materiał zapadł się wcześniej, co sugeruje, że zawiódłby zbyt wcześnie jako bariera. Powierzchnia PGTTH osiągnęła również kompromis między przyciąganiem a oporem wobec wody, co ma znaczenie dla sposobu, w jaki białka i komórki początkowo osadzają się na materiale.
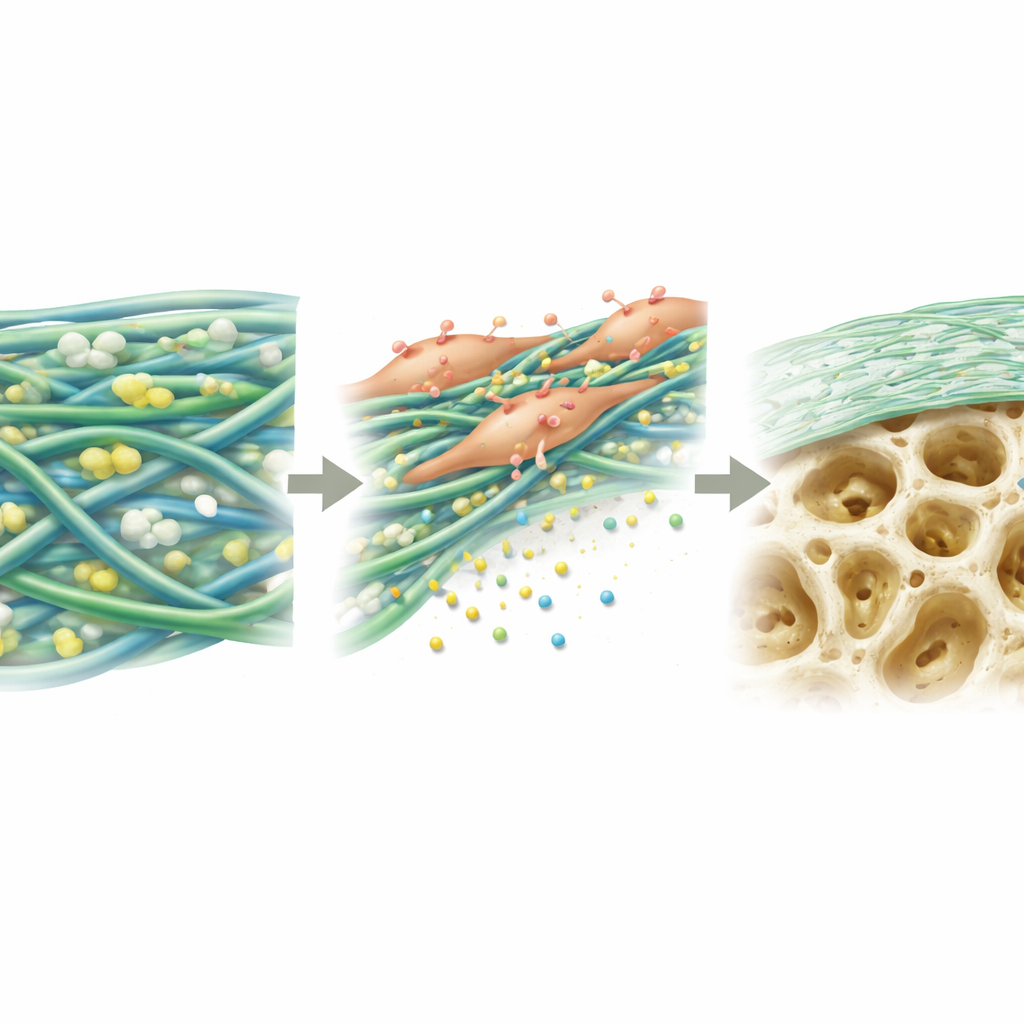
Stymulowanie komórek tworzących kość do działania
Następnie naukowcy zbadali zachowanie mezenchymalnych komórek macierzystych szpiku na różnych błonach. Na PGTTH komórki przywierały łatwiej, rozpościerały się bardziej i lepiej się namnażały przez kilka dni w porównaniu z innymi testowanymi materiałami. W ciągu trzech tygodni w warunkach sprzyjających tworzeniu kości komórki na PGTTH wytworzyły więcej złogów mineralnych — wczesnych budulców kości — niż komórki na arkuszach porównawczych. Na poziomie molekularnym komórki zwiększyły aktywność kilku kluczowych genów i białek zaangażowanych w różnicowanie się komórek macierzystych w osteoblasty. Autorzy przypisują to kombinacji właściwości powierzchni błony oraz powolnego uwalniania jonów wapnia i fosforanów z cząstek mineralnych, które wspólnie wysyłają sygnały biochemiczne skłaniające komórki do budowania nowej kości.
Udowodnienie naprawy kości in vivo
Aby sprawdzić, czy te zalety przekładają się na rzeczywiste gojenie, zespół wykonał duże, okrągłe defekty w czaszkach szczurów — otwory, które same z siebie się nie zabliźnią. Niektóre defekty pozostawiono bez pokrycia, niektóre przykryto prostszą błoną, a inne nową błoną PGTTH. Po dwunastu tygodniach obrazowanie 3D o wysokiej rozdzielczości wykazało, że defekty przykryte PGTTH zawierały znacznie więcej nowej kości o gęstszej, bardziej połączonej strukturze niż pozostałe grupy. Pod mikroskopem te obszary przypominały dojrzałą, dobrze zorganizowaną kość z warstwową strukturą i jednolitym rozmieszczeniem minerałów, zamiast łatawej, włóknistej lub niepełnej naprawy obserwowanej przy starszym materiale lub braku błony.
Co to może znaczyć dla pacjentów
Podsumowując, badanie pokazuje, że starannie dobrana mieszanka wytrzymałych, lecz „łagodnych” tworzyw i mineralnego komponentu podobnego do kości może robić więcej niż jedynie blokować tkankę miękką: może aktywnie kierować i przyspieszać własny proces kostny organizmu. Choć prace prowadzone były dotąd na szczurach i potrzebne są dalsze długoterminowe i mechanistyczne badania, błona PGTTH wydaje się oferować zarówno stabilny „dach”, jak i biologiczne „pchnięcie”, których wymaga złożone gojenie kostne. Jeśli przyszłe badania potwierdzą jej bezpieczeństwo i skuteczność u ludzi, tego typu materiał mógłby usprawnić zabiegi naprawy kości szczękowej, implantacji stomatologicznych i inne procedury zależne od niezawodnej, wysokiej jakości regeneracji kości.
Cytowanie: Wang, J., Wang, P., Wang, B. et al. PGA-TMC/PTMC/nHA composite membrane with synergistic barrier and osteogenic functions for enhanced bone defect regeneration. Sci Rep 16, 10815 (2026). https://doi.org/10.1038/s41598-026-45665-0
Słowa kluczowe: sterowana regeneracja kości, bioaktywne błony, inżynieria tkanki kostnej, nano-hydroksyapatyt, elektroprzędzione rusztowania