Clear Sky Science · fr
Membrane composite PGA-TMC/PTMC/nHA avec fonctions barrières synergiques et ostéogéniques pour une régénération améliorée des défauts osseux
Aider les os fracturés à mieux guérir
Lorsqu’un fragment d’os manque — après une extraction dentaire, une blessure ou une intervention chirurgicale — le corps a du mal à combler l’espace avant que le tissu mou n’y croisse et ne ferme la cavité. Les dentistes et chirurgiens placent souvent de fines feuilles barrières sur ces défauts pour maintenir l’espace ouvert afin que le nouvel os puisse se former. Cet article présente une membrane biodégradable nouvellement conçue, plus résistante, plus durable et qui stimule activement la formation osseuse, pouvant améliorer les résultats pour les patients nécessitant une reconstruction osseuse de la mâchoire ou du crâne.
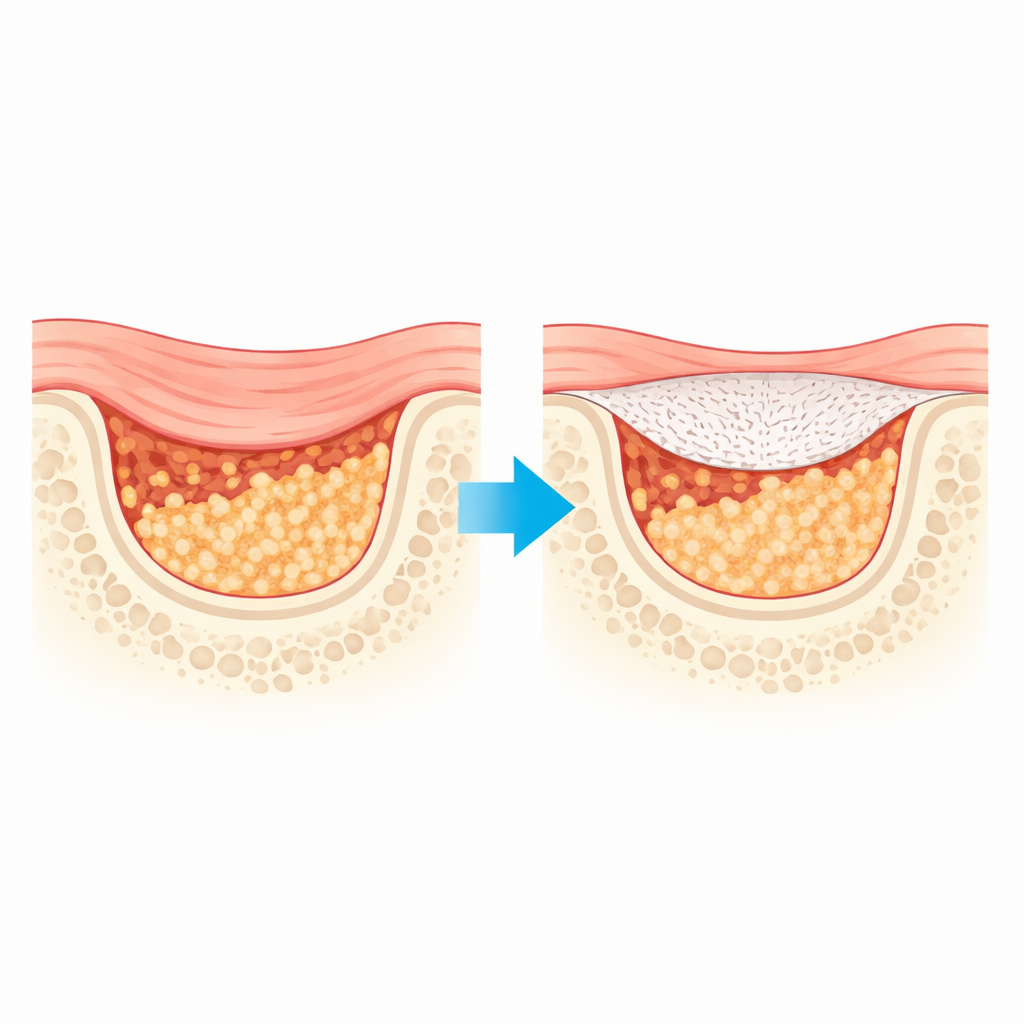
Pourquoi les couvertures osseuses actuelles sont insuffisantes
Les membranes barrières standard utilisées en régénération osseuse guidée fonctionnent comme des toitures temporaires sur un chantier : elles empêchent le tissu mou, qui croît rapidement, d’envahir la zone pendant que l’os, qui croît plus lentement, se forme en dessous. Beaucoup des feuilles cliniquement utilisées sont d’origine animale. Bien que largement acceptées, elles peuvent se dégrader trop rapidement et ne pas être assez résistantes pour maintenir en place des greffes osseuses délicates pendant les mois nécessaires à une guérison complète. Les matériaux synthétiques de type plastique résolvent certains de ces problèmes, mais deviennent souvent fragiles de manière imprévisible en se décomposant et font peu pour stimuler activement la formation osseuse.
Concevoir un échafaudage de soutien plus intelligent
Pour répondre à ces limites, les chercheurs ont créé une membrane composite nommée PGTTH en utilisant une technique de filage de fibres fines. Le matériau combine trois ingrédients clés : un noyau rigide mais biodégradable qui confère la résistance principale à la feuille ; un composant plus souple et élastique qui se dégrade lentement et régulièrement pour préserver la forme de la membrane ; et de petites particules d’un minéral semblable à l’os (nano-hydroxyapatite) qui ressemblent au minéral naturel de l’os humain. Filées ensemble en un réseau de nanofibres, la feuille résultante imite la structure de la matrice de soutien corporelle autour des cellules, offrant à la fois un soutien mécanique et une surface favorable à l’adhésion cellulaire.
Tester la résistance, la stabilité et la compatibilité cellulaire
L’équipe a d’abord vérifié si le nouveau matériau pouvait répondre aux exigences physiques. Comparée à des versions plus simples dépourvues d’un ou plusieurs composants, la membrane PGTTH complète était plus résistante, plus flexible et mieux adaptée à la rigidité de l’os spongieux, réduisant le risque de déchirure ou d’isolation excessive de la zone en guérison par rapport aux forces naturelles. En milieu liquide simulant les conditions corporelles, elle gonflait modestement tout en conservant son épaisseur et sa forme. Sur une période de huit semaines dans une solution de laboratoire, la PGTTH et une membrane témoin apparentée se sont dégradées lentement et de façon homogène, tandis qu’un matériau plus simple s’effondrait plus tôt, suggérant qu’il aurait échoué trop vite comme barrière. La surface de la PGTTH présentait également un compromis entre affinité et résistance à l’eau, ce qui est important pour la manière dont protéines et cellules se déposent initialement sur le matériau.
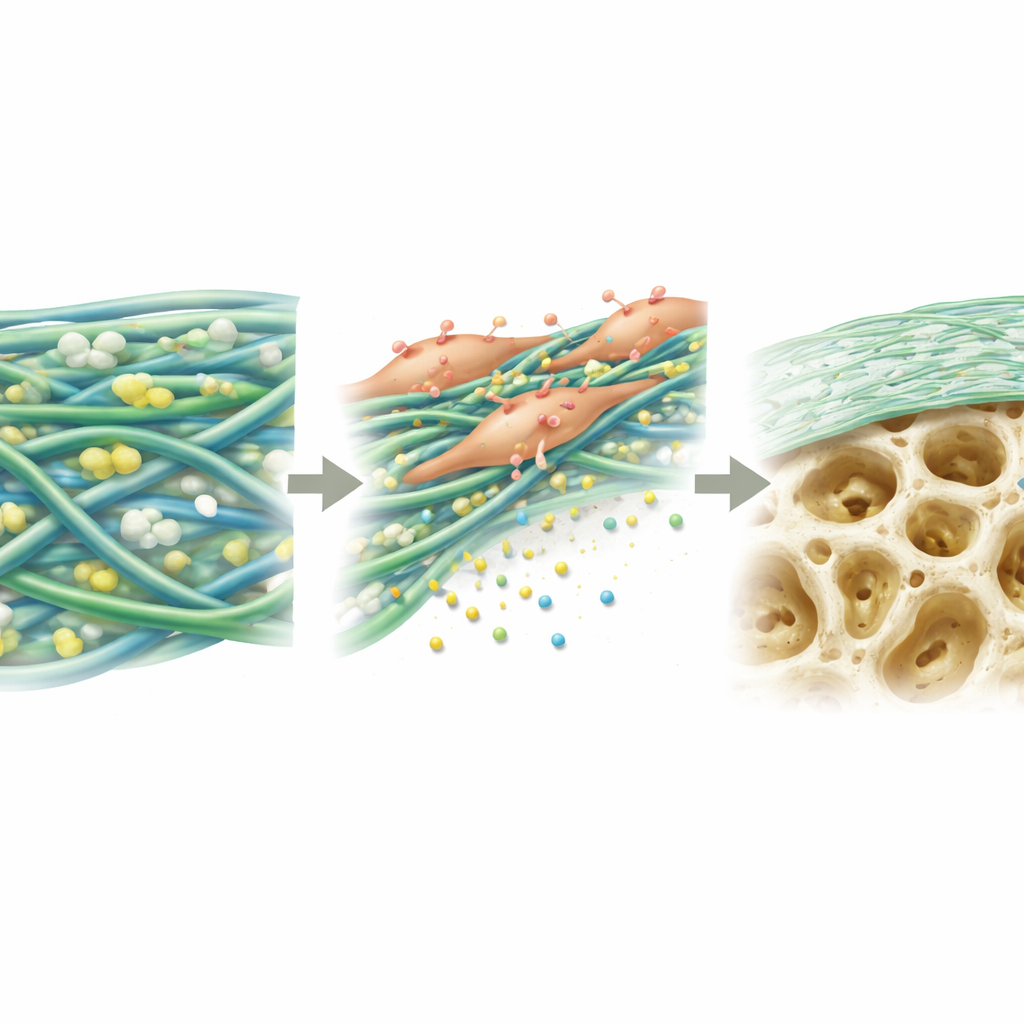
Encourager les cellules formatrices d’os à faire leur travail
Ensuite, les scientifiques ont observé le comportement de cellules souches de la moelle osseuse sur les différentes membranes. Sur la PGTTH, les cellules s’adhéraient plus facilement, s’étalaient davantage et proliféraient mieux sur plusieurs jours que sur les autres matériaux testés. Sur trois semaines en conditions propices à la formation osseuse, les cellules sur la PGTTH ont produit plus de dépôts minéraux — premiers éléments constitutifs de l’os — que les cellules sur les feuilles de comparaison. Au niveau moléculaire, les cellules ont augmenté l’activité de plusieurs gènes et protéines clés impliqués dans la différenciation des cellules souches en ostéoblastes. Les auteurs attribuent cela à une combinaison des propriétés de surface de la membrane et de la libération lente d’ions calcium et phosphate par les particules minérales, qui envoient ensemble des signaux biochimiques incitant les cellules à construire du nouvel os.
Montrer la réparation osseuse chez l’animal
Pour vérifier si ces avantages se traduisaient par une guérison effective, l’équipe a réalisé des défauts ronds de taille considérable dans les crânes de rats — des trous qui ne se refermeraient pas naturellement. Certains défauts sont restés découverts, d’autres ont été recouverts par une membrane plus simple, et d’autres par la nouvelle feuille PGTTH. Après douze semaines, une imagerie 3D haute résolution a montré que les défauts recouverts par la PGTTH contenaient beaucoup plus d’os neuf, avec une structure plus dense et plus interconnectée que les autres groupes. Au microscope, ces zones ressemblaient fortement à de l’os mature et bien organisé, avec une structure laminée et une teneur minérale uniforme, plutôt qu’à une réparation fragmentée, fibreuse ou incomplète observée avec le matériau plus ancien ou sans membrane.
Ce que cela pourrait signifier pour les patients
Globalement, l’étude montre qu’un mélange finement ajusté de plastiques à la fois solides et souples et d’un minéral semblable à l’os peut faire plus que simplement bloquer le tissu mou : il peut guider activement et accélérer le processus naturel de formation osseuse. Bien que les travaux aient été menés jusqu’à présent chez le rat et que des études plus longues et mécanistiques soient nécessaires, la membrane PGTTH semble offrir à la fois le « toit » stable et la « poussée » biologique dont la guérison osseuse complexe a besoin. Si les recherches futures confirment sa sécurité et son efficacité chez l’homme, ce type de matériau pourrait améliorer les traitements de réparation de l’os mandibulaire, des implants dentaires et d’autres procédures dépendant d’une régénération osseuse fiable et de haute qualité.
Citation: Wang, J., Wang, P., Wang, B. et al. PGA-TMC/PTMC/nHA composite membrane with synergistic barrier and osteogenic functions for enhanced bone defect regeneration. Sci Rep 16, 10815 (2026). https://doi.org/10.1038/s41598-026-45665-0
Mots-clés: régénération osseuse guidée, membranes bioactives, génie tissulaire osseux, nano-hydroxyapatite, échafaudages électrofilés