Clear Sky Science · es
Membrana compuesta PGA-TMC/PTMC/nHA con funciones sinérgicas de barrera y osteogénesis para mejorar la regeneración de defectos óseos
Ayudando a que los huesos rotos sanen mejor
Cuando falta un fragmento de hueso — tras una extracción dental, una lesión o una cirugía — el organismo tiene dificultades para rellenar el hueco antes de que el tejido blando crezca e invada el espacio. Los dentistas y cirujanos suelen colocar láminas barrera delgadas sobre estos defectos para mantener el espacio abierto y permitir que se forme hueso nuevo. Este artículo presenta una membrana disoluble recién diseñada para ser más resistente, perdurar más tiempo y, además, favorecer activamente el crecimiento óseo, con el potencial de mejorar los resultados en pacientes que necesitan reconstrucción ósea en la mandíbula o el cráneo.
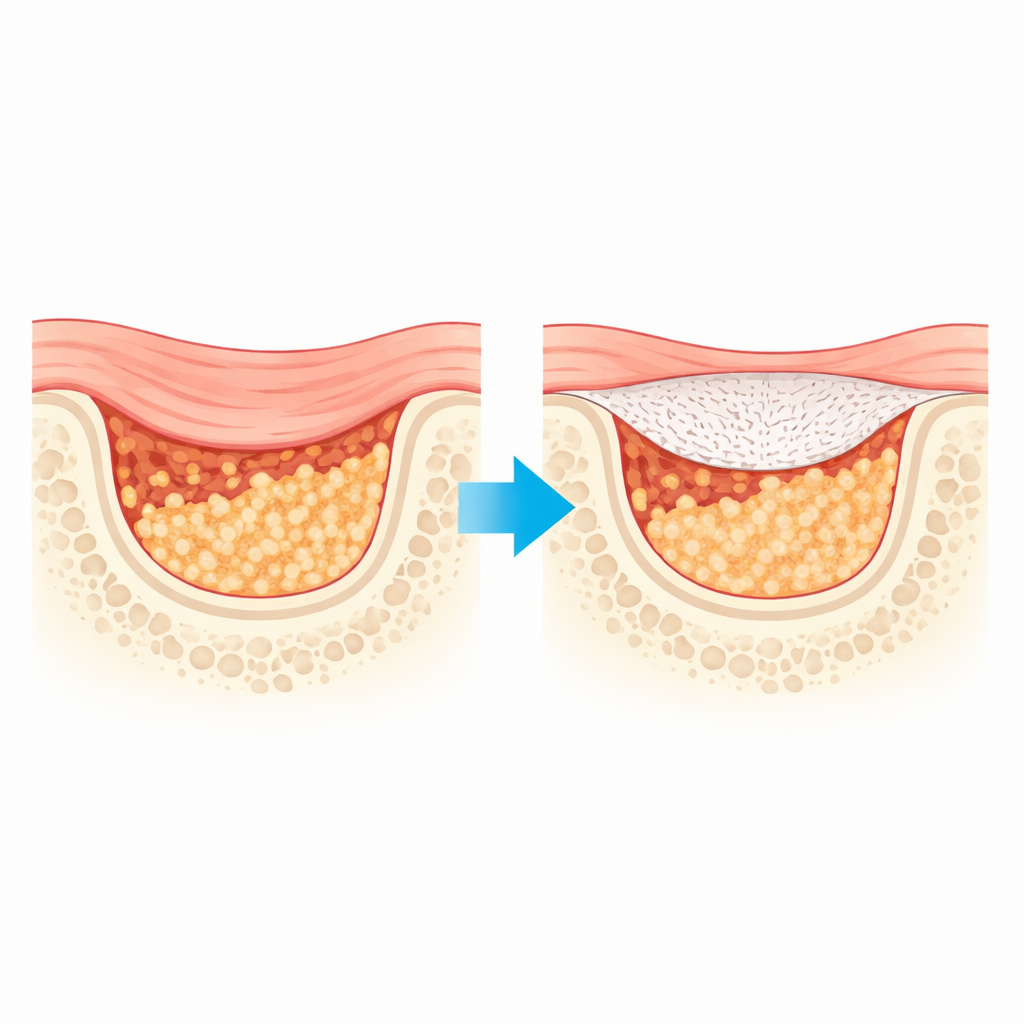
Por qué las cubiertas óseas actuales se quedan cortas
Las membranas barrera estándar usadas en la regeneración ósea guiada funcionan como techos temporales sobre una obra: impiden que el tejido blando de rápido crecimiento invada mientras el hueso, más lento, se forma por debajo. Muchas de las láminas clínicas actuales proceden de tejidos animales. Aunque ampliamente aceptadas, pueden degradarse demasiado pronto y no ser lo bastante fuertes para mantener injertos óseos delicados durante los meses necesarios para una curación completa. Los materiales sintéticos tipo plástico resuelven algunos de esos problemas pero con frecuencia se debilitan de forma impredecible durante la degradación y hacen poco por estimular activamente la formación de hueso nuevo.
Diseñando un andamiaje de soporte más inteligente
Para abordar estos problemas, los investigadores crearon una membrana compuesta llamada PGTTH mediante una técnica de hilado de fibras finas. El material combina tres ingredientes clave: una columna vertebral rígida pero biodegradable que aporta la resistencia principal de la lámina; un componente más blando y elástico que se degrada lenta y de forma sostenida para preservar la forma de la membrana; y pequeñas partículas de un mineral similar al óseo (nano-hidroxiapatita) que recuerdan al mineral natural del hueso humano. Hiladas juntas en una red de nanofibras, la lámina resultante imita la estructura de la matriz de soporte del propio cuerpo alrededor de las células, ofreciendo tanto soporte mecánico como una superficie acogedora para que las células se adhieran.
Probando resistencia, estabilidad y compatibilidad celular
El equipo comprobó primero si el nuevo material podía desempeñarse físicamente como se requería. En comparación con versiones más sencillas que carecían de uno o más componentes, la membrana PGTTH completa fue más resistente, más flexible y mejor adaptada a la rigidez del hueso esponjoso, reduciendo el riesgo de que se rasgara o que aislara en exceso la zona en cicatrización de las fuerzas naturales. En condiciones líquidas similares al cuerpo, se hinchó modestamente pero mantuvo su grosor y forma. Tras ocho semanas en una solución de laboratorio, PGTTH y una membrana de control relacionada se degradaron de forma lenta y uniforme, mientras que un material más simple colapsó antes, lo que sugiere que fallaría demasiado pronto como barrera. La superficie de PGTTH también encontró un equilibrio entre atraer y repeler el agua, lo cual es importante para cómo las proteínas y las células se depositan inicialmente sobre el material.
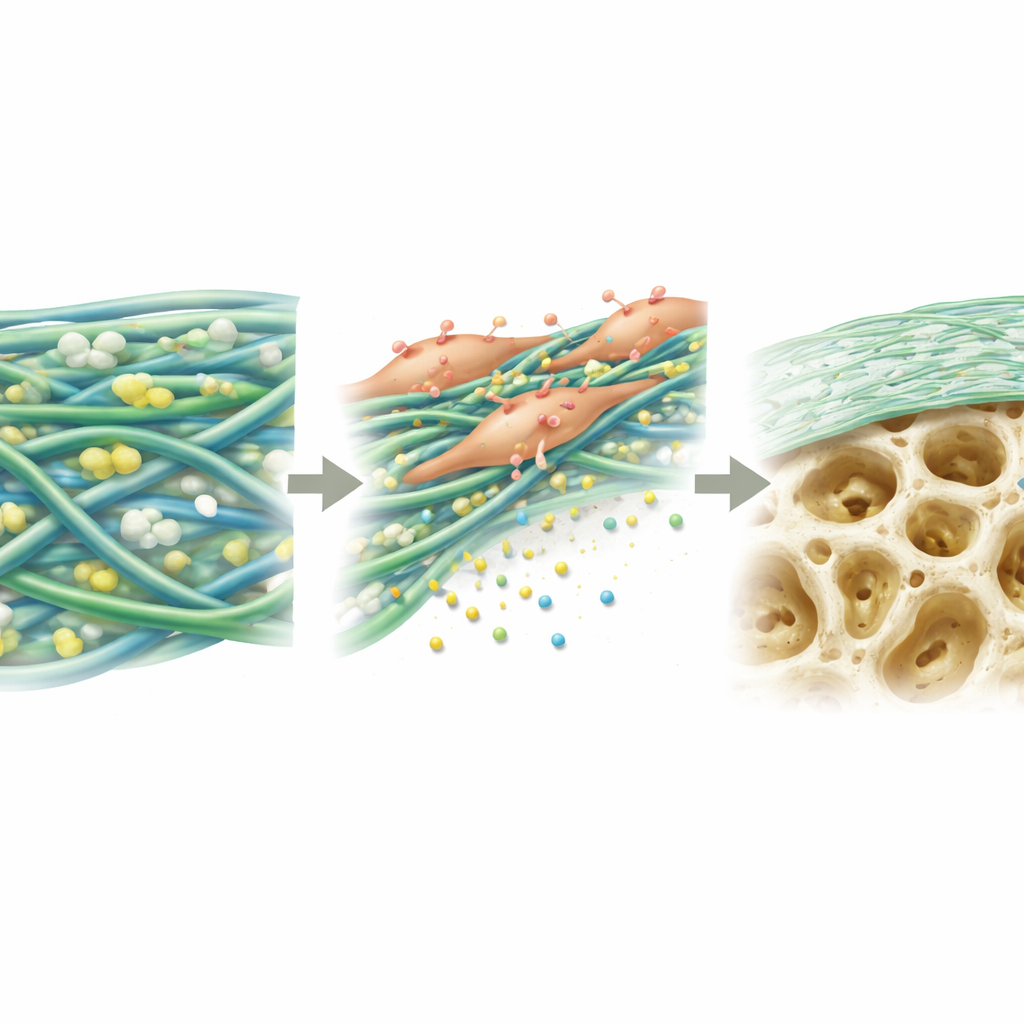
Estimular a las células formadoras de hueso para que hagan su trabajo
A continuación, los científicos examinaron cómo se comportaban células madre de médula ósea sobre las distintas membranas. En PGTTH, las células se adherían con mayor facilidad, se extendían más completamente y proliferaban mejor durante varios días que sobre otros materiales de prueba. Tras tres semanas en condiciones osteogénicas, las células sobre PGTTH produjeron más depósitos minerales —los primeros bloques de construcción del hueso— que las células en las láminas comparativas. A nivel molecular, las células aumentaron la actividad de varios genes y proteínas clave implicados en la diferenciación de células madre hacia osteoblastos. Los autores atribuyen esto a una combinación de las propiedades superficiales de la membrana y la liberación lenta de iones calcio y fosfato de las partículas semejantes al hueso, que en conjunto envían señales bioquímicas que empujan a las células hacia la formación de nuevo hueso.
Demostrando la reparación ósea en animales vivos
Para ver si estas ventajas se traducían en curación real, el equipo creó defectos redondos de tamaño considerable en los cráneos de ratas — agujeros que no se cerrarían por sí solos. Algunos defectos se dejaron sin cubrir, otros se cubrieron con una membrana más simple y otros con la nueva lámina PGTTH. Después de doce semanas, imágenes 3D de alta resolución mostraron que los defectos cubiertos con PGTTH contenían mucho más hueso nuevo con una estructura más densa e interconectada que los otros grupos. Al microscopio, estas zonas se parecían notablemente a hueso maduro y bien organizado, con estructura por capas y contenido mineral uniforme, en lugar de la reparación parcheada, fibrótica o incompleta observada con el material antiguo o sin membrana.
Qué podría significar esto para los pacientes
En conjunto, el estudio muestra que una mezcla cuidadosamente ajustada de plásticos fuertes pero flexibles y un mineral semejante al óseo puede hacer más que simplemente bloquear el tejido blando: puede guiar y acelerar activamente el propio proceso de construcción ósea del organismo. Aunque el trabajo hasta ahora se ha realizado en ratas y se necesitan estudios más prolongados y mecanísticos, la membrana PGTTH parece ofrecer tanto el “techo” estable como el “empujón” biológico que la curación ósea compleja requiere. Si futuras investigaciones confirman su seguridad y eficacia en humanos, este tipo de material podría mejorar los tratamientos para la reparación del hueso mandibular, los implantes dentales y otros procedimientos que dependen de una regeneración ósea fiable y de alta calidad.
Cita: Wang, J., Wang, P., Wang, B. et al. PGA-TMC/PTMC/nHA composite membrane with synergistic barrier and osteogenic functions for enhanced bone defect regeneration. Sci Rep 16, 10815 (2026). https://doi.org/10.1038/s41598-026-45665-0
Palabras clave: regeneración ósea guiada, membranas bioactivas, ingeniería de tejidos óseos, nano-hidroxiapatita, andamiajes electrohilados