Clear Sky Science · de
PGA-TMC/PTMC/nHA-Verbundmembran mit synergistischen Barriere- und osteogenen Funktionen zur verbesserten Regeneration von Knochendefekten
Wie man gebrochene Knochen besser heilen lassen kann
Wenn ein Knochenstück fehlt – nach einer Zahnextraktion, einer Verletzung oder einer Operation – fällt es dem Körper schwer, die Lücke wieder aufzufüllen, bevor Weichgewebe einwächst und den Raum verschließt. Zahnärzte und Chirurgen legen oft dünne Barriereschichten über diese Defekte, um den Raum offen zu halten, damit neuer Knochen entstehen kann. Diese Arbeit stellt eine neu entwickelte, resorbierbare Membran vor, die stärker ist, länger hält und aktiv Knochenwachstum fördert – potenziell mit besseren Ergebnissen für Patienten, die eine Knochenrekonstruktion im Kiefer- oder Schädelbereich benötigen.
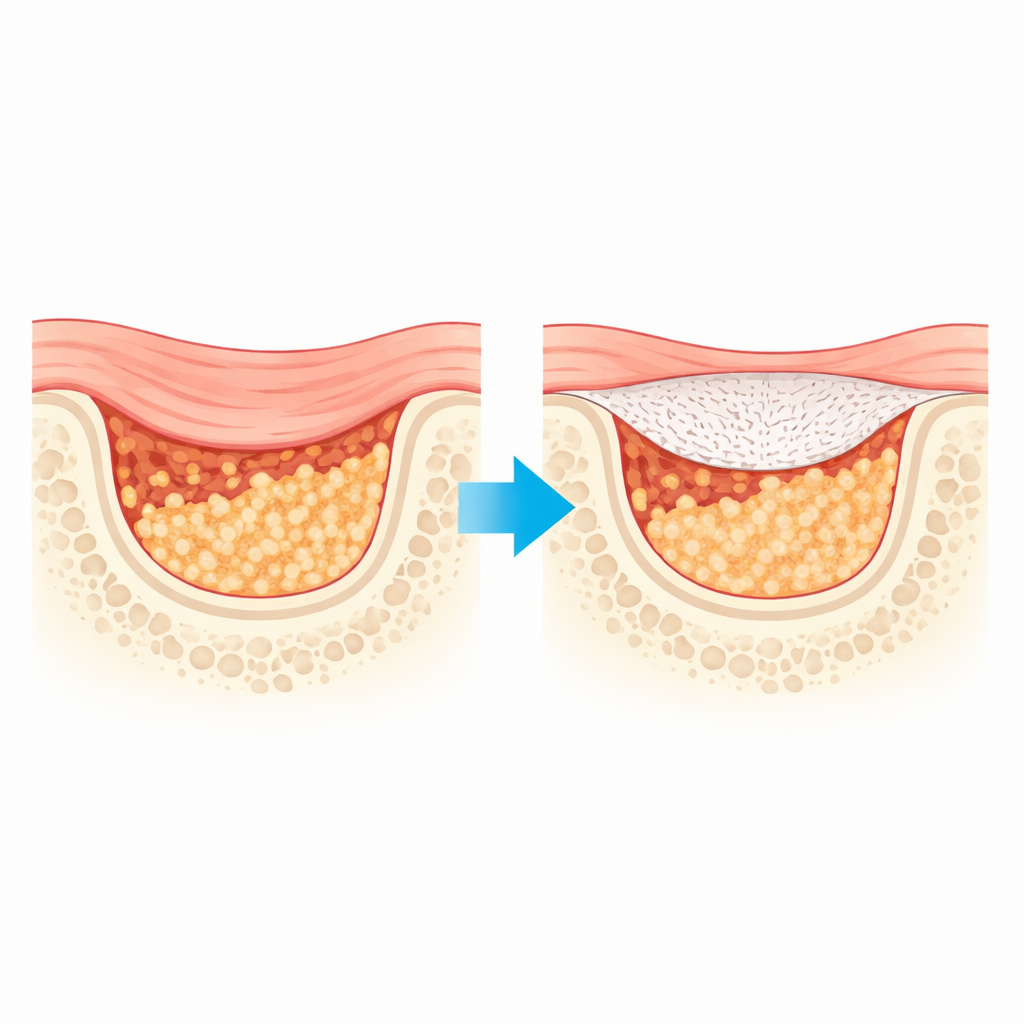
Warum gängige Knochenabdeckungen nicht ausreichen
Standard-Barrieremembranen, die in der geleiteten Knochenregeneration verwendet werden, funktionieren wie ein provisorisches Dach auf einer Baustelle: Sie halten schnell wachsendes Weichgewebe davon ab, einzudringen, während darunter langsamer wachsender Knochen nachwächst. Viele heute klinisch eingesetzte Schichten bestehen aus tierischem Gewebe. Obwohl sie weit verbreitet sind, können sie zu schnell abgebaut werden und sind möglicherweise nicht robust genug, um empfindliche Knochentransplantate über die Monate hinweg an Ort und Stelle zu halten, die für die vollständige Heilung nötig sind. Bestehende synthetische, kunststoffähnliche Materialien lösen einige dieser Probleme, werden beim Abbau jedoch oft auf unvorhersehbare Weise schwach und tragen wenig dazu bei, aktiv neues Knochenwachstum zu stimulieren.
Entwicklung eines intelligenteren Traggerüsts
Um diese Probleme anzugehen, entwickelten die Forscher eine Verbundmembran namens PGTTH mittels einer Feinfaserspinntechnik. Das Material vereint drei zentrale Komponenten: ein steifes, aber biologisch abbaubares Grundgerüst, das der Schicht ihre Kernfestigkeit verleiht; eine weichere, elastische Komponente, die langsam und gleichmäßig abgebaut wird, um die Form der Membran zu bewahren; und winzige Partikel eines knochenähnlichen Minerals (Nano-Hydroxyapatit), das dem natürlichen Mineral im menschlichen Knochen ähnelt. Zu einem Netz aus Nanofasern versponnen ahmt die resultierende Schicht die Struktur der körpereigenen unterstützenden Matrix um Zellen nach und bietet sowohl mechanische Stabilität als auch eine günstige Oberfläche, an der Zellen anhaften können.
Prüfung von Festigkeit, Stabilität und Zellverträglichkeit
Das Team überprüfte zunächst, ob das neue Material die erforderlichen physikalischen Eigenschaften besitzt. Im Vergleich zu einfacheren Varianten, denen eine oder mehrere Komponenten fehlen, war die vollständige PGTTH-Membran stärker, flexibler und besser an die Steifigkeit von schwammigem Knochen angepasst, wodurch das Risiko von Einreißen oder einer übermäßigen Abschirmung des Heilungsbereichs vor natürlichen Kräften reduziert wurde. In flüssigen Bedingungen, die dem Körper ähneln, schwoll sie leicht an, behielt jedoch ihre Dicke und Form. Über acht Wochen in einer Laborlösung bauten sich PGTTH und eine verwandte Kontrollmembran langsam und gleichmäßig ab, während ein einfacheres Material früher kollabierte, was darauf hindeutet, dass es als Barriere zu früh versagen würde. Die Oberfläche von PGTTH zeigte außerdem ein ausgewogenes Verhalten zwischen Wasseranziehung und -abstoßung, was wichtig dafür ist, wie Proteine und Zellen zunächst auf dem Material landen.
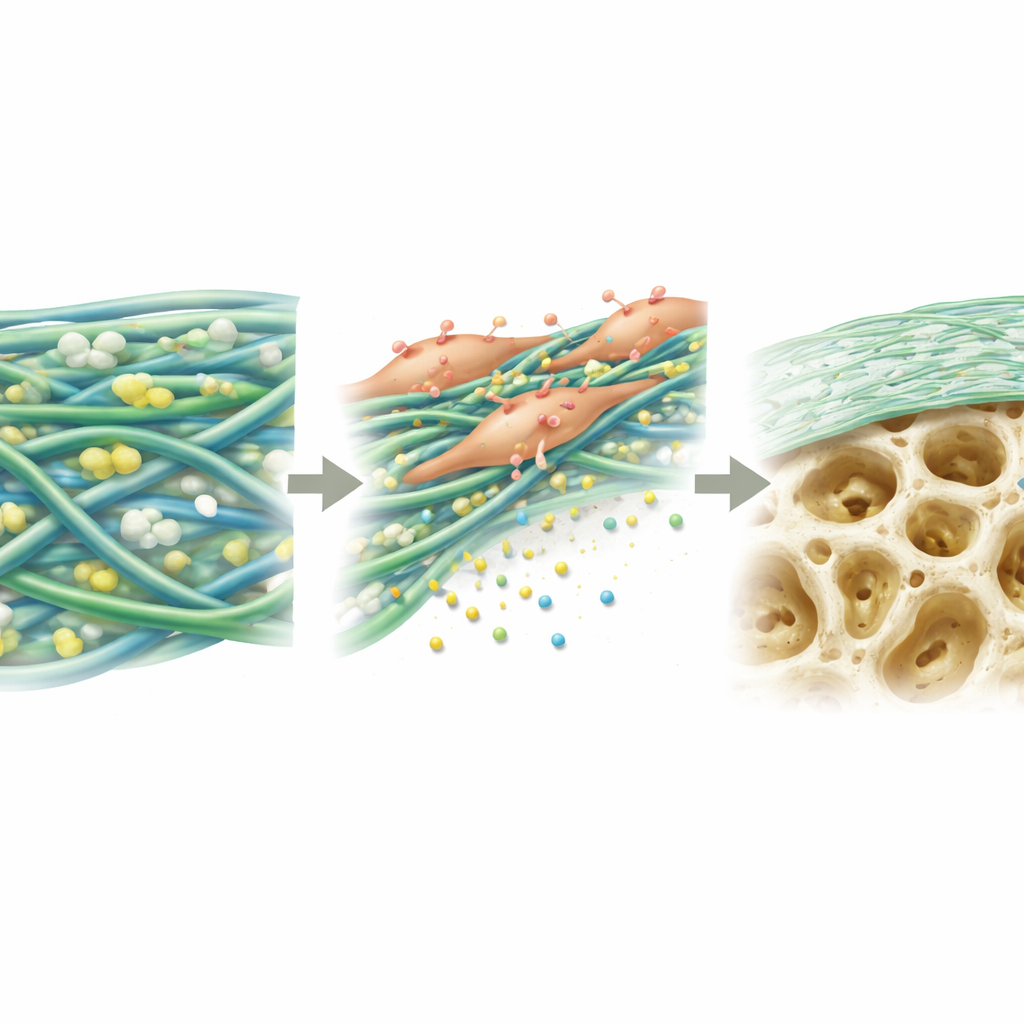
Förderung der Aktivität knochenbildender Zellen
Als Nächstes untersuchten die Wissenschaftler, wie Knochenmark-Stammzellen auf den verschiedenen Membranen reagierten. Auf PGTTH hafteten die Zellen leichter, breiteten sich umfassender aus und vermehrten sich über mehrere Tage hinweg besser als auf anderen getesteten Materialien. Über drei Wochen unter osteogenen Bedingungen produzierten Zellen auf PGTTH mehr Mineralablagerungen – frühe Bausteine des Knochens – als Zellen auf den Vergleichsfolien. Auf molekularer Ebene steigerten die Zellen die Aktivität mehrerer wichtiger Gene und Proteine, die an der Differenzierung von Stammzellen zu knochenbildenden Zellen beteiligt sind. Die Autoren führen dies auf eine Kombination aus den Oberflächeneigenschaften der Membran und der langsamen Freisetzung von Calcium- und Phosphat-Ionen aus den knochenähnlichen Partikeln zurück, die zusammen biochemische Signale senden und die Zellen in Richtung Knochenbildung lenken.
Nachweis der Knochenheilung in lebenden Tieren
Um zu prüfen, ob diese Vorteile in tatsächlicher Heilung resultieren, erzeugte das Team großflächige runde Defekte in den Schädeln von Ratten – Löcher, die sich nicht von selbst schließen würden. Einige Defekte blieben unbedeckt, einige wurden mit einer einfacheren Membran bedeckt und andere mit der neuen PGTTH-Schicht. Nach zwölf Wochen zeigten hochauflösende 3D-Bilder, dass die mit PGTTH abgedeckten Defekte deutlich mehr neuen Knochen mit einer dichteren, stärker vernetzten Struktur aufwiesen als die anderen Gruppen. Unter dem Mikroskop wirkten diese Bereiche auffallend wie reifer, gut organisierter Knochen mit geschichteter Struktur und gleichmäßigem Mineralgehalt, statt der fleckigen, faserigen oder unvollständigen Reparatur, die bei älterem Material oder ohne Membran zu sehen war.
Was das für Patienten bedeuten könnte
Insgesamt zeigt die Studie, dass eine sorgfältig abgestimmte Mischung aus festen, aber nachgiebigen Kunststoffen und knochenähnlichem Mineral mehr leisten kann als nur Weichgewebe zu blockieren: Sie kann den körpereigenen Knochenaufbau aktiv leiten und beschleunigen. Zwar wurden die Arbeiten bisher in Ratten durchgeführt und es sind weitere Langzeit- und Mechanikstudien erforderlich, doch scheint die PGTTH-Membran sowohl das stabile „Dach“ als auch den biologischen „Stups“ zu bieten, den komplexe Knochenheilung benötigt. Bestätigen zukünftige Untersuchungen Sicherheit und Wirksamkeit beim Menschen, könnte ein solches Material Behandlungen zur Kieferknochenrekonstruktion, Zahnimplantaten und anderen Verfahren, die auf verlässliche, hochwertige Knochenregeneration angewiesen sind, verbessern.
Zitation: Wang, J., Wang, P., Wang, B. et al. PGA-TMC/PTMC/nHA composite membrane with synergistic barrier and osteogenic functions for enhanced bone defect regeneration. Sci Rep 16, 10815 (2026). https://doi.org/10.1038/s41598-026-45665-0
Schlüsselwörter: geleitete Knochenregeneration, bioaktive Membranen, Knochentissue-Engineering, Nano-Hydroxyapatit, elektrogesponnene Gerüste