Clear Sky Science · pl
Kapsularne polisacharydy Acinetobacter baumannii modyfikują oporność na środki przeciwbakteryjne i odpowiedź odporności wrodzonej
Dlaczego szpitaleowe drobnoustroje mają ochronny płaszcz
W nowoczesnych szpitalach jeden uporczywy drobnoustrój stał się znanym sprawcą kłopotów: Acinetobacter baumannii, bakteria odpierająca wiele antybiotyków i utrzymująca się na sprzęcie medycznym. Badanie to przygląda się jej śliskiej zewnętrznej warstwie, zbudowanej z cukrowych cząsteczek zwanych otoczką, i zadaje proste pytanie o dużych konsekwencjach: czy ten płaszcz jedynie ukrywa bakterię, czy aktywnie pomaga jej przetrwać leki i pierwszą linię obrony organizmu?
Cukrowa tarcza wokół groźnego zarazka
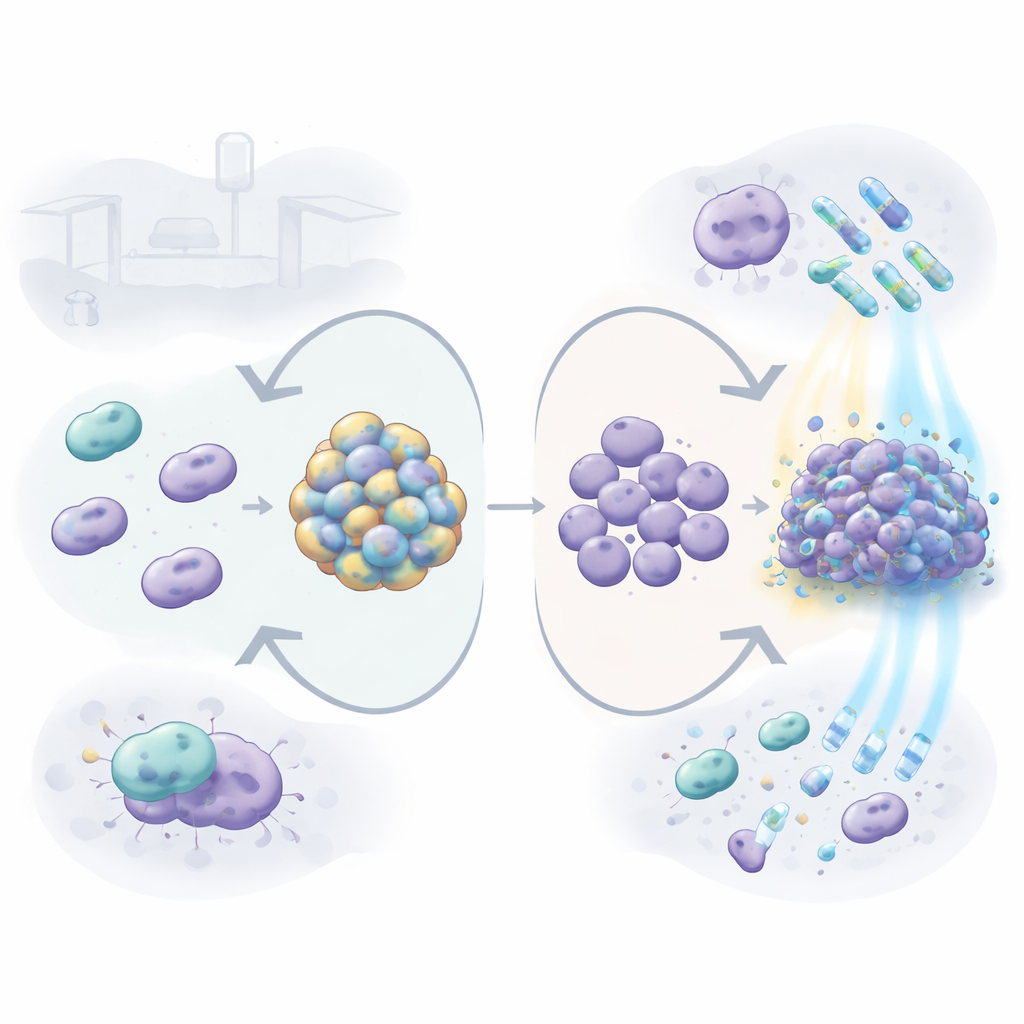
A. baumannii często infekuje osoby na oddziałach intensywnej terapii, powodując zapalenie płuc, zakażenia krwi i układu moczowego. Wiele szczepów jest opornych na wiele antybiotyków, więc lekarze polegają też na silnych środkach dezynfekcyjnych, detergentach, a nawet metodach wykorzystujących światło. Naukowcy skupili się na otoczce — grubej, cukrowej warstwie otaczającej wiele z tych bakterii. Porównali typowy szczep kliniczny z niemal identyczną wersją zmodyfikowaną genetycznie tak, że nie potrafiła już wytwarzać tej otoczki. Pozwoliło to ocenić, ile z odporności bakterii wynika konkretnie z tej zewnętrznej warstwy.
Jak płaszcz zmienia przeżywalność na powierzchniach szpitalnych
Po usunięciu otoczki bakterie wolno pływające (planktoniczne) stały się bardziej wrażliwe na kilka leków i środków czyszczących powszechnie używanych w szpitalach, w tym na antybiotyki gentamycynę, tetracyklinę i kolistynę oraz detergent SDS. Innymi słowy, bez swojego płaszcza drobnoustrój był łatwiejszy do zabicia. Jednak historia zmieniła się, gdy bakterie utworzyły biofilmy — lepkie warstwy na powierzchniach plastikowych przypominające to, co budują na cewnikach czy rurach respiratorów. Mutant pozbawiony otoczki zareagował tworząc znacznie grubszy biofilm, bogaty w materiał pozakomórkowy, taki jak DNA. Te gęste społeczności okazały się bardziej odporne na niektóre zabiegi, w szczególności na kolistynę, chlorheksydynę i nadtlenek wodoru, niż biofilmy wytworzone przez normalny, otoczkowy szczep. Sugeruje to, że gdy brak zewnętrznej warstwy, bakteria potrafi rekompensować to budując wzmocnione schronienie zbiorowe.
Leczenie światłem i składniki krwi
Zespół przetestował również obiecujące alternatywne podejście zwane fotodynamiczną terapią, które wykorzystuje nieszkodliwy barwnik (chlorofilinę) i niebieskie światło do wytwarzania toksycznych cząsteczek tlenu na żądanie. I tutaj otoczka pomagała bakteriom: szczepy pozbawione płaszcza były 10- do 100-krotnie bardziej wrażliwe na ten napędzany światłem atak, zarówno jako pojedyncze komórki, jak i biofilmy. Badacze przenieśli badanie z powierzchni do bardziej przypominającego organizm środowiska, hodując bakterie w surowicy krwi i wystawiając je na działanie komórek odpornościowych. W aktywnej surowicy mutant bez otoczki ledwo rósł i tworzył słabe biofilmy, podczas gdy szczep z otoczką dobrze się rozwijał, co wskazuje, że otoczka chroni przed molekułami we krwi, które normalnie pomagają usuwać drobnoustroje. Po dodaniu do makrofagów — zawodowych "jedzących" komórek układu odpornościowego — mutant był dużo chętniej połykany i zabijany. Jednocześnie gen potrzebny do wytwarzania otoczki stawał się bardziej aktywny w wielu warunkach stresowych, w tym po ekspozycji na antybiotyki, środki dezynfekcyjne, niebieskie światło, surowicę i makrofagi, co pokazuje, że bakteria aktywnie wzmacnia swój płaszcz, gdy jest zagrożona.
Uciszanie i przekierowywanie odpowiedzi odpornościowej
Aby zrozumieć, jak otoczka wpływa na stan zapalny, autorzy zakażali mysie i ludzkie komórki albo szczepem z otoczką, albo bez niej. Oba wywoływały reakcje odpornościowe, lecz mutant pozbawiony otoczki zazwyczaj prowokował silniejsze sygnały zapalne, takie jak IL-6 i IL-1β. W makrofagach normalny szczep z otoczką mocniej aktywował kaspazę-3, białko związane z kontrolowaną, stosunkowo cichą formą śmierci komórkowej zwaną apoptozą, podczas gdy mutant wydawał się kierować reakcje ku bardziej zapalnym szlakom. Kiedy zespół oczyścił sam materiał otoczkowy i dodał go do komórek odpornościowych bez obecności bakterii, niespodziewanie działał on jak stymulant, napędzając produkcję kilku molekuł zapalnych i przyciągając ludzkie neutrofile przez membranę w zależności od dawki. Drobne pęcherzyki zewnętrznej błony uwalniane przez bakterie (pęcherzyki) były również mniej zapalne, gdy na ich powierzchni znajdowała się otoczka, co sugeruje, że cukrowy płaszcz może maskować inne, bardziej alarmujące struktury bakteryjne.
Co to oznacza dla przyszłych terapii
Podsumowując, badanie pokazuje, że otoczka A. baumannii to coś więcej niż bierny płaszcz. Chroni pojedyncze komórki przed antybiotykami, środkami dezynfekcyjnymi, składnikami krwi, terapią światłem niebieskim i atakiem odpornościowym, jednocześnie łagodząc niektóre sygnały zapalne i kierując komórki odpornościowe ku ciszej przebiegającym formom odpowiedzi. Jednak po usunięciu otoczki bakterie mogą tworzyć grubsze biofilmy odporne na niektóre środki, a fragmenty zrzucanej otoczki same mogą przyciągać komórki odpornościowe i wzmacniać stan zapalny. Dla przyszłych terapii oznacza to, że leki lub enzymy mające na celu usunięcie otoczki mogą ułatwić organizmowi zwalczenie tych zakażeń — ale tylko jeśli zostaną mądrze połączone z innymi zabiegami zdolnymi przeniknąć powstałe biofilmy i wykorzystać odsłonięte bakterie.
Cytowanie: Klimkaite, L., Kukanauskaite, G., Naujalis, J. et al. Capsular polysaccharides of Acinetobacter baumannii modulate antimicrobial resistance and innate immune response. Sci Rep 16, 14478 (2026). https://doi.org/10.1038/s41598-026-44001-w
Słowa kluczowe: Acinetobacter baumannii, otoczka bakteryjna, biofilmy, oporność na antybiotyki, odporność wrodzona