Clear Sky Science · nl
RASIP1-positieve TECs in pancreatisch adenocarcinoom: een potentieel nieuw type endotheelcellen geassocieerd met “hete” tumoren
Waarom bloedvaten belangrijk zijn bij pancreaskanker
Pancreaskanker behoort tot de dodelijkste vormen van kanker, deels omdat het immuunsysteem van het lichaam moeite heeft het gezwel te bereiken en aan te vallen. In tegenstelling tot sommige kankers die vol zitten met immuuncellen en goed reageren op moderne immunotherapieën, zijn veel pancreastumoren “koud” — arm aan behulpzame T-cellen. Deze studie onderzoekt een onverwachte bondgenoot in de bloedvaten van de tumor zelf: een speciaal type vatbekledende cel dat lijkt uit te nodigen tot binnenkomst van kankerbestrijdende T-cellen, en mogelijk helpt om een “koude” tumor te veranderen in een “hete” die makkelijker te behandelen is.
Een nadere blik op tumorbloedvaten
Bloedvaten zijn meer dan eenvoudige buizen. Ze worden bekleed door endotheelcellen die bepalen wat de bloedbaan in- en uitgaat, waaronder immuuncellen. Pancreastumoren hebben doorgaans een slechte vaatvoorziening, wat zowel voor geneesmiddelen als immuuncellen een barrière vormt. Met behulp van geavanceerde single-cell RNA-sequencing — een techniek die de activiteit van individuele cellen uitleest — brachten de onderzoekers veel celtypen in pancreastumoren in kaart. Ze bevestigden dat normale, gezonde vatcellen zeldzamer worden naarmate de kanker vordert, terwijl de resterende tumor-geassocieerde endotheelcellen hun gedrag en genactiviteit veranderen.
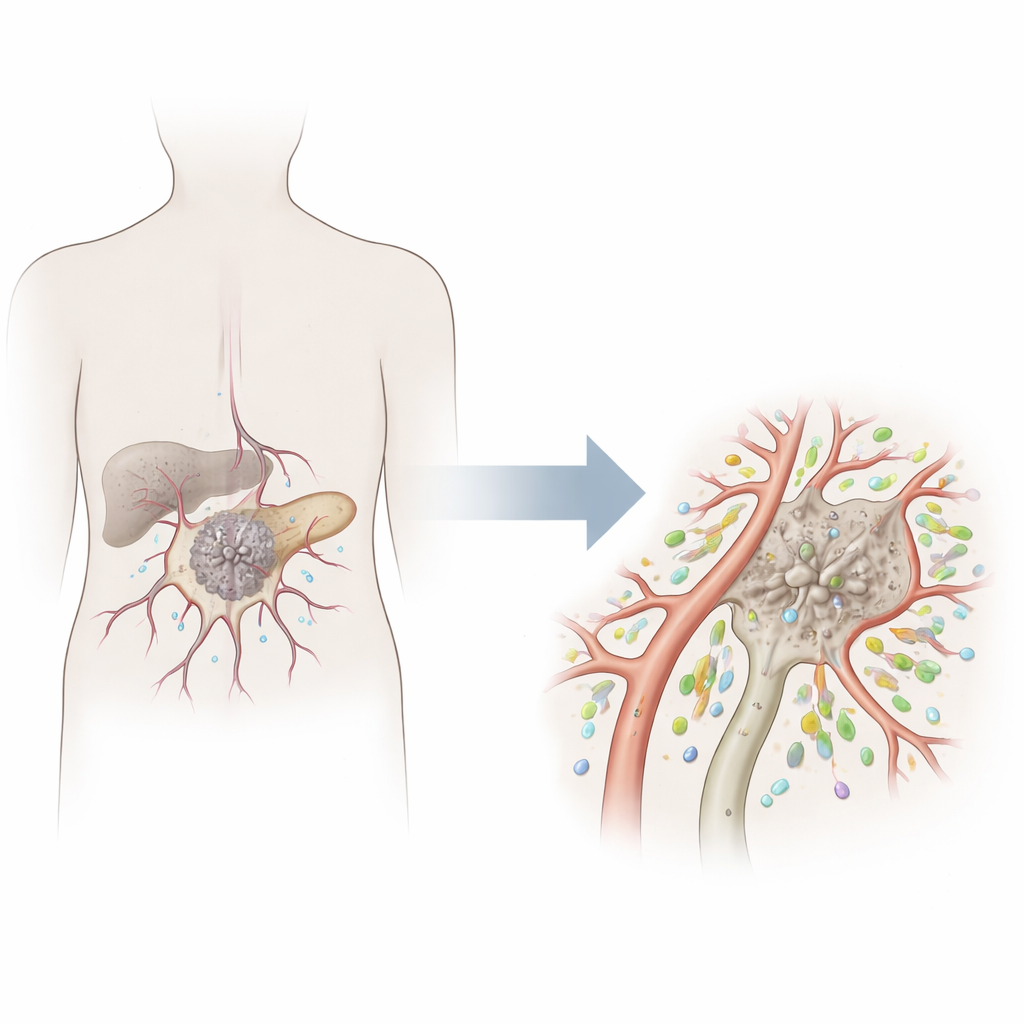
Een behulpzaam type vatcel ontdekken
Onder deze tumorbloedvatcellen identificeerde het team een aparte subgroep die gekenmerkt wordt door hoge niveaus van een eiwit genaamd RASIP1. Deze RASIP1-positieve tumorendotheelcellen hadden een heel ander gendetegteken dan andere vatcellen. Ze waren verrijkt in genen die betrokken zijn bij het helpen van witte bloedcellen om de vaatwand over te steken — een cruciale stap die T-cellen in staat stelt de bloedbaan te verlaten en de tumor binnen te dringen. Patiënten van wie de tumoren hogere RASIP1-expressie in endotheelcellen vertoonden, bleken langer te leven, en dit signaal weerspiegelde niet eenvoudigweg de mate van kankervordering, wat suggereert dat deze speciale vaattoestand op zichzelf gunstig kan zijn.
Speciale vaten koppelen aan immuungebieden van “hete” tumoren
Om te zien waar deze cellen zich in echte tumoren bevinden, gebruikten de onderzoekers spatial transcriptomics, een technologie die laat zien welke genen actief zijn op precieze locaties op een weefselsnede. Locaties rijk aan RASIP1-positieve endotheelcellen overlappenden met gebieden die sterke signalen van actieve T-cellen en interferon-gamma tonen, een kenmerkend molecuul van “hete” tumoren. In daadwerkelijke patiëntweefsels, gekleurd en bekeken onder de microscoop, werden bloedvaten met veel RASIP1 omringd door dichte ringen van CD8- en Granzyme B-positieve cytotoxische T-cellen, terwijl vaten met weinig RASIP1 zeer weinig nabije immuuncellen hadden. Analyse van grote kanker-datasets koppelde hogere RASIP1-niveaus ook aan betere reacties op bepaalde immunotherapieën.
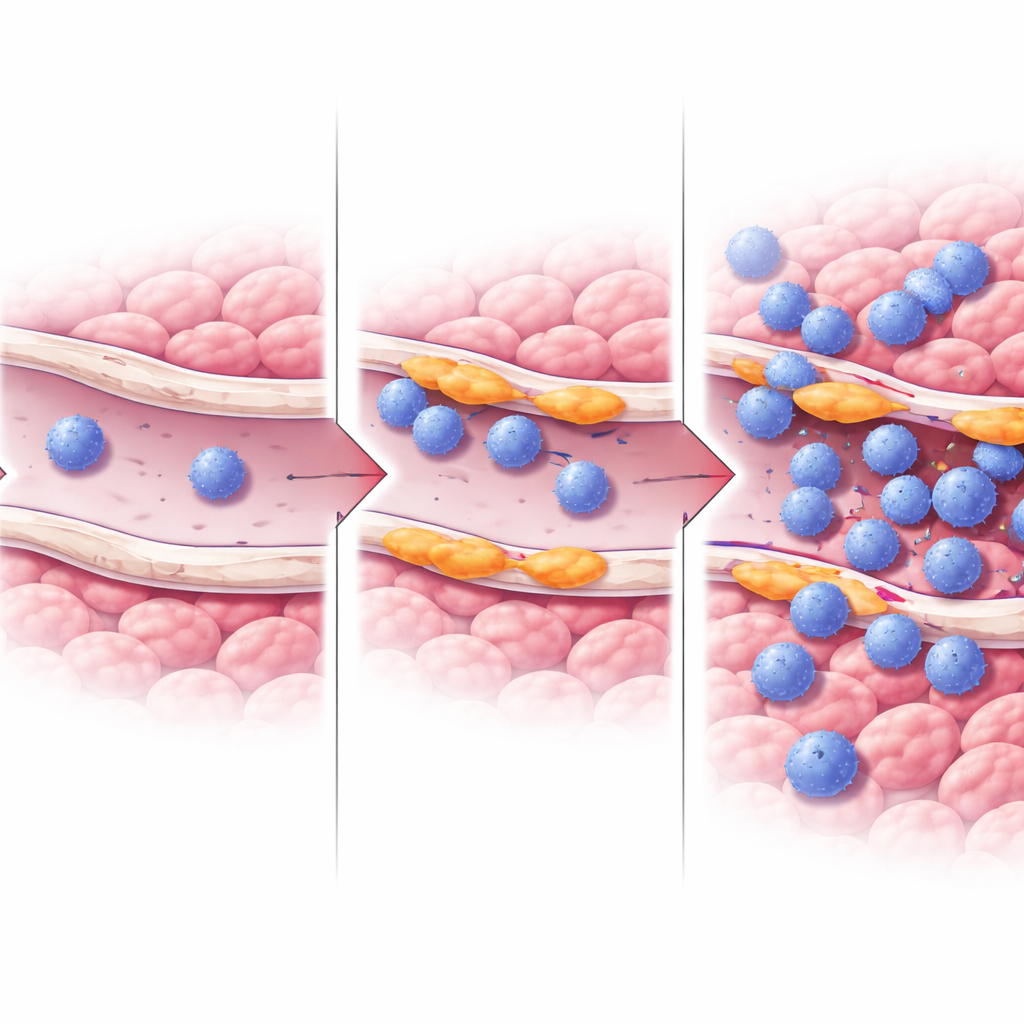
Hoe deze vaten T-cellen kunnen helpen tumoren binnen te komen
Om het mechanisme te onderzoeken, wendde het team zich tot gekweekte menselijke endotheelcellen en paste RASIP1 kunstmatig hoger of lager aan. Wanneer ze RASIP1 verminderden, daalden genen en eiwitten die betrokken zijn bij het aantrekken en vasthouden van immuuncellen, zoals ICAM1 en andere junctie-eiwitten, en werden paden gerelateerd aan T-celactivatie en -beweging afgezwakt. Overexpressie van RASIP1 had het tegenovergestelde effect en verhoogde ICAM1. Het werk wees ook op veranderingen in ERK-signaleringsroutes, een belangrijke communicatiebaan binnen cellen, als onderdeel van hoe RASIP1 deze T-celvriendelijke vaattoestand in stand houdt. Samen ondersteunen deze experimenten het idee dat RASIP1 helpt bij het vormen van “landingsplaatsen” op bloedvaten die T-cellen laten hechten, zich door de vaatwand laten persen en zich in de tumor laten ophopen.
Wat dit kan betekenen voor toekomstige behandelingen
In eenvoudige termen suggereert deze studie dat niet alle tumorbloedvaten slecht zijn. Een specifieke subset, gekenmerkt door RASIP1, lijkt te fungeren als een poort die kanker-dodende T-cellen binnendringt in pancreastumoren, en patiënten met meer van deze poortvaten lijken beter af. Hoewel aanvullend werk in diermodellen en directe functionele tests nodig is, werpen de bevindingen een intrigerende mogelijkheid op: in plaats van alleen te proberen de bloedtoevoer naar een tumor af te snijden, zouden toekomstige therapieën er ook op gericht kunnen zijn RASIP1-positieve vaten te koesteren of te recreëren om pancreastumoren te “verwarmen” en immunotherapieën effectiever te maken.
Bronvermelding: Zhang, S., He, Y., Chang, H. et al. RASIP1-positive TECs in pancreatic adenocarcinoma: a potential novel type of endothelial cells correlated with “hot” tumors. Sci Rep 16, 11946 (2026). https://doi.org/10.1038/s41598-026-40948-y
Trefwoorden: pancreaskanker, tumorbloedvaten, immunotherapie, T-cel infiltratie, tumormicro-omgeving