Clear Sky Science · it
Cellule endoteliali RASIP1-positive nei TEC del adenocarcinoma pancreatico: un possibile nuovo tipo di cellule endoteliali correlate a tumori “caldi”
Perché i vasi sanguigni contano nel cancro pancreatico
Il cancro del pancreas è uno dei tumori più letali, in parte perché le difese immunitarie dell’organismo faticano a raggiungere e attaccare la massa tumorale. A differenza di alcuni tumori ricchi di cellule immunitarie che rispondono bene alle moderne immunoterapie, molti tumori pancreatici sono “freddi” — poveri di cellule T utili. Questo studio esplora un alleato inaspettato all’interno dei vasi tumorali: un tipo speciale di cellule che rivestono i vasi e che sembra invitare le cellule T antitumorali, potenzialmente contribuendo a trasformare un tumore “freddo” in uno “caldo” più trattabile.
Uno sguardo più ravvicinato ai vasi tumorali
I vasi sanguigni sono più di semplici tubi. Sono rivestiti da cellule endoteliali che decidono cosa entra ed esce dal flusso sanguigno, incluse le cellule del sistema immunitario. I tumori pancreatici sono spesso poveramente vascolarizzati, creando una barriera sia ai farmaci sia alle cellule immunitarie. Utilizzando l’avanzata tecnica del single-cell RNA sequencing — che legge l’attività dei singoli cellule — i ricercatori hanno mappato i diversi tipi cellulari all’interno dei tumori pancreatici. Hanno confermato che le normali cellule vascolari sane diventano più rare con la progressione del cancro, mentre le cellule endoteliali associate al tumore rimaste modificano il loro comportamento e il loro profilo di espressione genica.
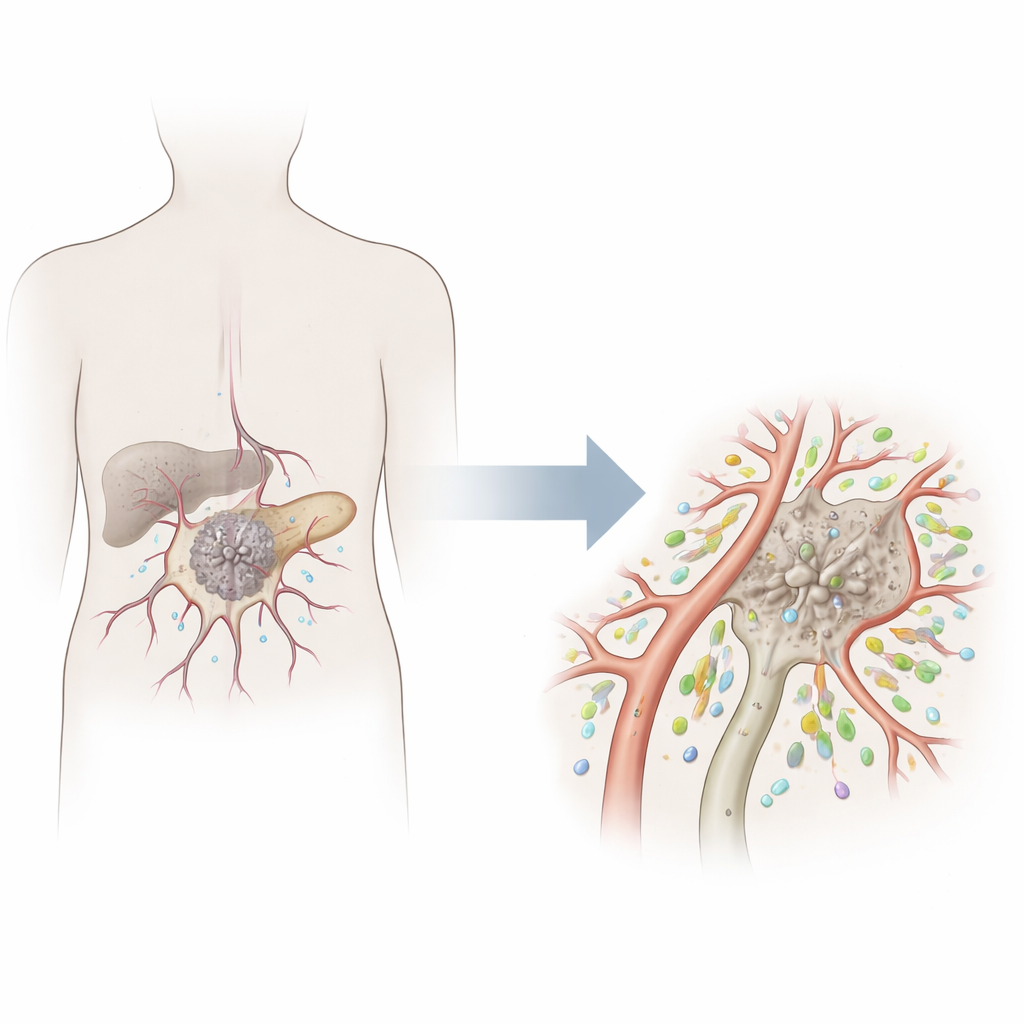
Scoperta di un tipo di cellula vascolare utile
Tra queste cellule dei vasi tumorali, il team ha identificato un sottogruppo distinto caratterizzato da alti livelli di una proteina chiamata RASIP1. Queste cellule endoteliali tumorali RASIP1-positive presentavano un’impronta genica molto diversa rispetto ad altre cellule vascolari. Erano arricchite in geni coinvolti nell’aiutare i globuli bianchi a oltrepassare la parete vascolare — un passaggio cruciale che consente alle cellule T di uscire dal flusso sanguigno ed entrare nel tumore. I pazienti i cui tumori mostravano una maggiore espressione di RASIP1 nelle cellule endoteliali tendevano a vivere più a lungo, e questo segnale non rifletteva semplicemente lo stadio avanzato della malattia, suggerendo che questo stato vascolare speciale potrebbe essere di per sé benefico.
Collegare vasi speciali a “punti caldi” immunitari
Per vedere dove si trovano queste cellule nei tumori reali, i ricercatori hanno usato la transcriptomica spaziale, una tecnologia che mostra quali geni sono attivi in posizioni precise su una sezione tissutale. Le aree ricche di cellule endoteliali RASIP1-positive si sovrapponevano a regioni con forti segnali di cellule T attive e interferone-gamma, una molecola caratteristica dei tumori “caldi”. Nelle sezioni di tessuto dei pazienti colorate al microscopio, i vasi ricchi di RASIP1 erano circondati da anelli densi di cellule T citotossiche CD8 e positive per Granzyme B, mentre i vasi con poca RASIP1 avevano pochissime cellule immunitarie nelle vicinanze. Analisi su grandi dataset di cancro hanno inoltre collegato livelli più elevati di RASIP1 a risposte migliori ad alcune immunoterapie.
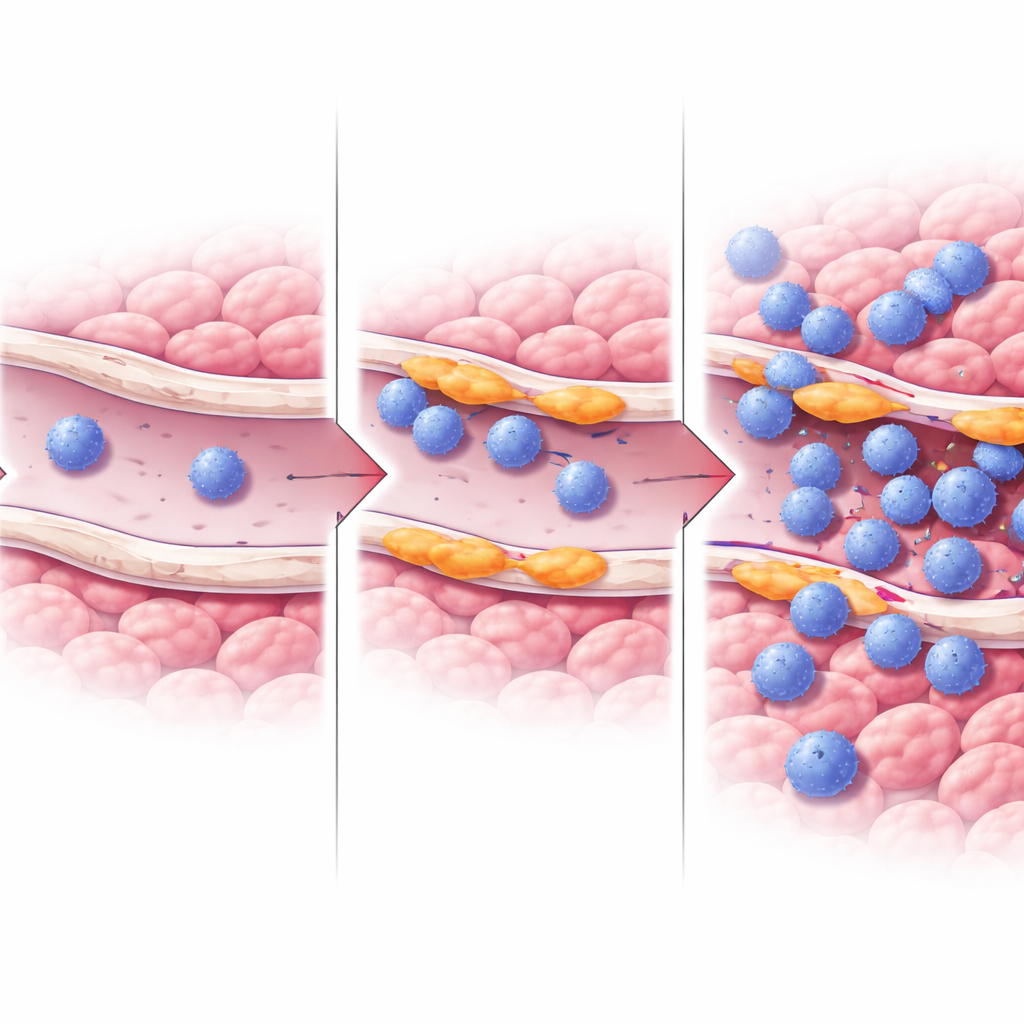
Come questi vasi potrebbero favorire l’ingresso delle cellule T nel tumore
Per indagare il meccanismo, il team si è rivolto a cellule endoteliali umane coltivate e ha manipolato artificialmente i livelli di RASIP1. Quando hanno ridotto RASIP1, geni e proteine coinvolti nell’attrarre e trattenere le cellule immunitarie, come ICAM1 e altre molecole di giunzione, diminuivano, e le vie legate all’attivazione e al movimento delle cellule T risultavano attenuate. L’iperespressione di RASIP1 aveva l’effetto opposto, potenziando ICAM1. Il lavoro ha inoltre indicato cambiamenti nella segnalazione ERK, una via comunicativa chiave all’interno delle cellule, come parte del modo in cui RASIP1 mantiene questo stato vascolare favorevole alle cellule T. Complessivamente, questi esperimenti supportano l’idea che RASIP1 aiuti i vasi a formare “piattaforme di atterraggio” che permettono alle cellule T di aderire, attraversare la parete vascolare e accumularsi nel tumore.
Cosa potrebbe significare per i trattamenti futuri
In termini semplici, questo studio suggerisce che non tutti i vasi tumorali sono dannosi. Un sottoinsieme specifico, contrassegnato da RASIP1, sembra fungere da porta d’ingresso che permette alle cellule T antitumorali di penetrare nei tumori pancreatici, e i pazienti con più di questi vasi “porta” sembrano avere una prognosi migliore. Pur necessitando di ulteriori studi in modelli animali e di test funzionali diretti, i risultati sollevano una possibilità intrigante: invece di limitarsi a cercare di interrompere l’apporto di sangue al tumore, terapie future potrebbero anche mirare a coltivare o ricreare vasi RASIP1-positivi per “riscaldare” i tumori pancreatici e rendere le immunoterapie più efficaci.
Citazione: Zhang, S., He, Y., Chang, H. et al. RASIP1-positive TECs in pancreatic adenocarcinoma: a potential novel type of endothelial cells correlated with “hot” tumors. Sci Rep 16, 11946 (2026). https://doi.org/10.1038/s41598-026-40948-y
Parole chiave: cancro del pancreas, vasi sanguigni tumorali, immunoterapia, infiltrazione delle cellule T, microambiente tumorale