Clear Sky Science · nl
Reactivering van uitgeputte tumor-infiltrerende T-cellen met een bispecifieke DC–T-cel-engager in muizen
Het weer aanzetten van vermoeide immuuncellen
Kanker wint vaak niet omdat ons immuunsysteem het niet ziet, maar omdat tumorbestrijdende cellen uitgeput raken en minder goed functioneren. Deze studie in muizen beschrijft een slimme nieuwe proteïnebehandeling die fysiek twee sleutelimmuuncellen in tumoren met elkaar verbindt zodat ze weer met elkaar kunnen communiceren. Daardoor wekt het “uitgeputte” cytotoxische T-cellen opnieuw, krimpen tumoren en blijft er zelfs een geheugen van de kanker over, wat mogelijk voorkomt dat die terugkeert.
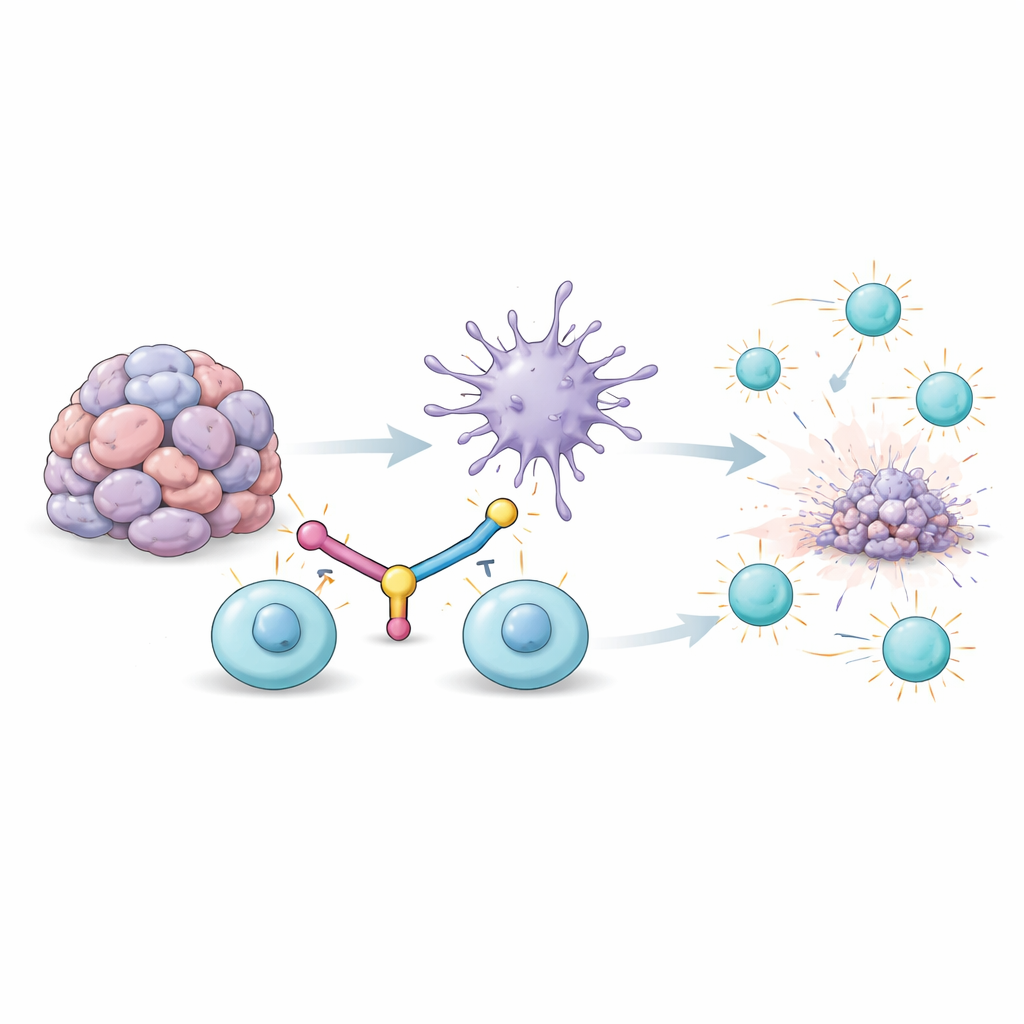
Waarom tumorbestrijdende cellen uitgeput raken
Diep in tumoren herkennen en vallen speciale witte bloedcellen, de T-cellen, kanker aan. Maar wanneer ze te lang aan tumorsignalen worden blootgesteld, raken ze uitgeput: ze stoppen met delen, maken minder aanvalsmoleculen en kunnen zelfs afsterven. Eén oppervlakte-eiwit dat met deze uitputting wordt geassocieerd, heet TIM3. Tegelijkertijd zou een andere immuuncel, de dendritische cel, T-cellen moeten coachen door tumorfragmenten te tonen en sterke “ga”‑signalen te geven. Binnen tumoren zijn dendritische cellen echter vaak verzwakt door de tumoromgeving en krijgen ze te weinig van een krachtig immuunboodschapper, type I-interferon. Het resultaat is een dubbele mislukking: T-cellen zijn uitgeput en hun belangrijkste coaches kunnen ze niet goed wakker maken.
Een brugmolecuul om immuunbondgenoten te herkoppelen
De onderzoekers ontwierpen een enkel fusie-eiwit, een bispecifieke DC–T-cel-engager (BiDT), om beide problemen tegelijk aan te pakken. Het ene uiteinde van BiDT is een antilichaam dat TIM3 op uitgeputte T-cellen herkent. Het andere uiteinde is een gemodificeerde versie van interferon‑alfa die dendritische cellen krachtig activeert via hun interferonreceptor, maar zodanig is afgestemd dat ongewenste effecten elders in het lichaam worden verminderd. Wanneer BiDT aan muizen met tumoren wordt toegediend, hoopt het zich op in tumoren, waar TIM3 op T‑cellen overvloedig aanwezig is. Daar vormt het letterlijk een brug tussen dendritische cellen en uitgeputte T‑cellen, dwingt het ze in nauw contact en zet het tegelijkertijd dendritische cellen in een actievere, stimulerende toestand.
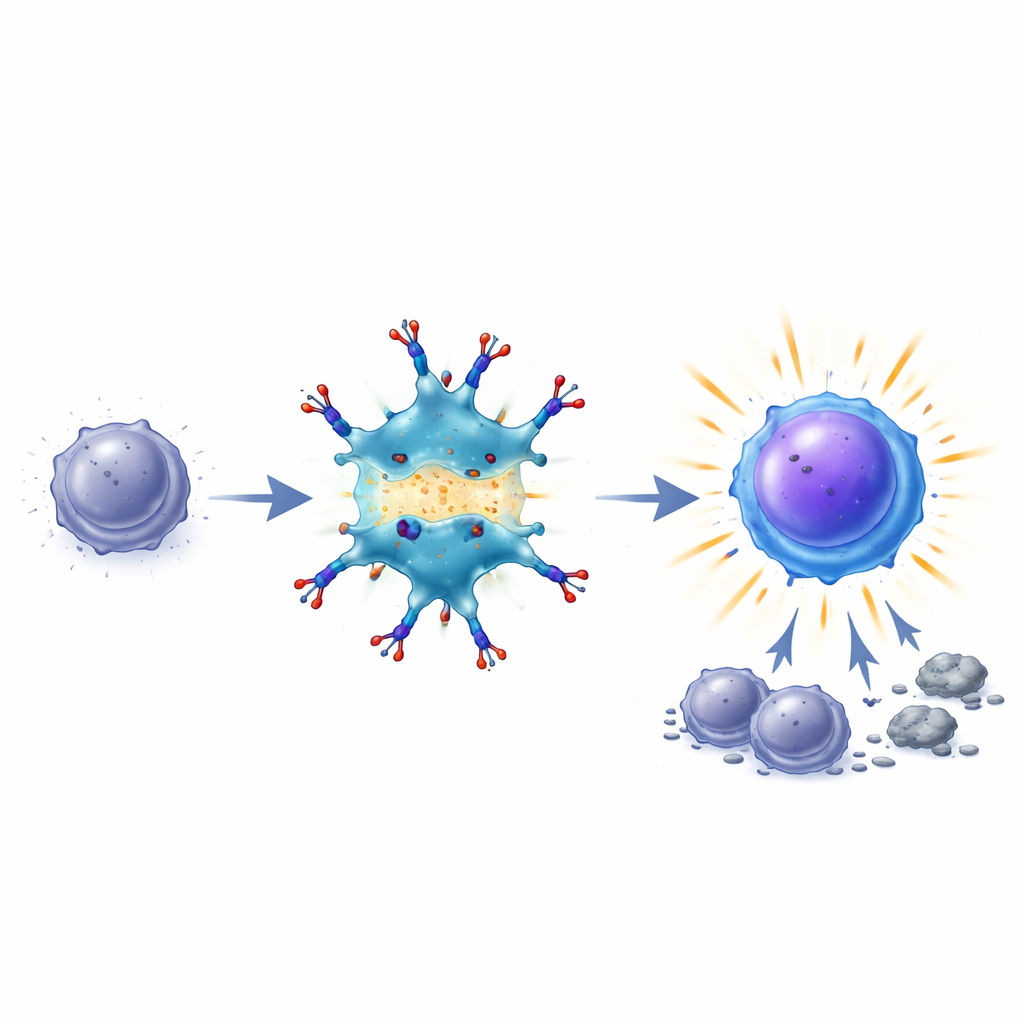
Herwakeerde killers en blijvend immuungeheugen
Zodra deze brug is gelegd, verhogen dendritische cellen belangrijke "co-stimulerende" signalen op hun oppervlak en helpen ze T‑cellen overlevings- en groeipaden opnieuw te activeren. Uitgeputte T‑cellen gaan er meer als effectieve strijders uitzien en zich ook zo gedragen: ze drukken meer overlevingsproteïne uit (waardoor ze minder snel afsterven), herstellen de productie van belangrijke moleculen zoals IL‑2 en interferon‑gamma en nemen in aantal toe. In muismodellen voor darmkanker en melanoom ruimde BiDT-behandeling vaak gevestigde tumoren op en verbeterde de overleving, terwijl het minder gewichtsverlies en minder systemische toxiciteit veroorzaakte dan afzonderlijke toediening van interferon en TIM3-antilichaam. Opmerkelijk genoeg waren muizen die met BiDT genezen werden, resistent tegen latere tumorhertesten en konden hun immuuncellen bescherming overdragen op andere dieren, wat aantoont dat er een robuust, tumorspecifiek geheugen was gevormd.
Werkt binnen de tumor, niet alleen in lymfeklieren
Zorgvuldige genetische en depletie-experimenten toonden aan dat het succes van BiDT afhangt van reeds aanwezige cytotoxische T‑cellen en dendritische cellen binnen de tumor, en niet van verse T‑cellen die vanuit lymfeklieren arriveren. Het interferonsignaal moet werken op dendritische cellen, terwijl engagement van TIM3 op T‑cellen cruciaal is voor hun redding. De herwekte T‑cellen reageren sterk op IL‑2‑signalen en produceren uitbarstingen van interferon‑gamma, wat op zijn beurt helpt tumorcellen te vernietigen. In een “koude” melanoommodel dat normaal resistent is tegen standaard checkpointmiddelen, overwon BiDT dit verzet deels. In combinatie met een PD‑L1‑blokkerend antilichaam, dat een andere rem op T‑cellen wegneemt, verdween de therapie bij een aanzienlijk deel van de muizen de tumoren en genereerde langdurige bescherming.
Veiliger versies en hoop voor de toekomst
Aangezien interferon-gebaseerde behandelingen bij patiënten best toxisch kunnen zijn, ontwikkelde het team ook een "prodrug"‑versie, Pro‑BiDT, waarbij het interferondeel inactief blijft totdat het door enzymen die overvloedig in tumoren maar schaars in gezonde weefsels aanwezig zijn, wordt vrijgesneden. In muizen behield Pro‑BiDT de krachtige antitumorale effecten van het oorspronkelijke BiDT terwijl het tekenen van ontsteking en bloedtoxiciteit sterk reduceerde. Gezamenlijk suggereren deze bevindingen een nieuwe manier om kanker te behandelen: in plaats van alleen remmen op T‑cellen van buitenaf los te maken, kun je immuuncircuits binnen de tumor nauwkeurig herkoppelen en energie geven. Als vergelijkbare resultaten bij mensen kunnen worden bereikt, zouden dergelijke geneesmiddelen uitgeputte immuunresponsen kunnen redden, resistentie tegen huidige immunotherapieën kunnen overwinnen en langdurigere bescherming tegen kanker kunnen bieden.
Bronvermelding: Zhang, X., Gao, Y., Hu, W. et al. Reactivating exhausted tumor-infiltrating T cells by a bispecific DC-T cell engager in mice. Nat Commun 17, 4081 (2026). https://doi.org/10.1038/s41467-026-70876-4
Trefwoorden: kankerimmunotherapie, T-celuitputting, dendritische cellen, bispecifieke antilichamen, interferon-alfa