Clear Sky Science · es
Reactivar células T infiltrantes tumorales exhaustas mediante un enganchador bispecífico DC‑T en ratones
Volver a encender células inmunes cansadas
El cáncer a menudo vence no porque nuestro sistema inmune no lo detecte, sino porque las células que lo combaten se desgastan y dejan de funcionar bien. Este estudio en ratones describe una ingeniosa nueva proteína terapéutica que une físicamente dos células inmunes clave dentro de los tumores para que vuelvan a comunicarse. Al hacerlo, reactiva las células T citotóxicas “exhaustas”, reduce los tumores e incluso deja una memoria contra el cáncer que podría impedir su reaparición.
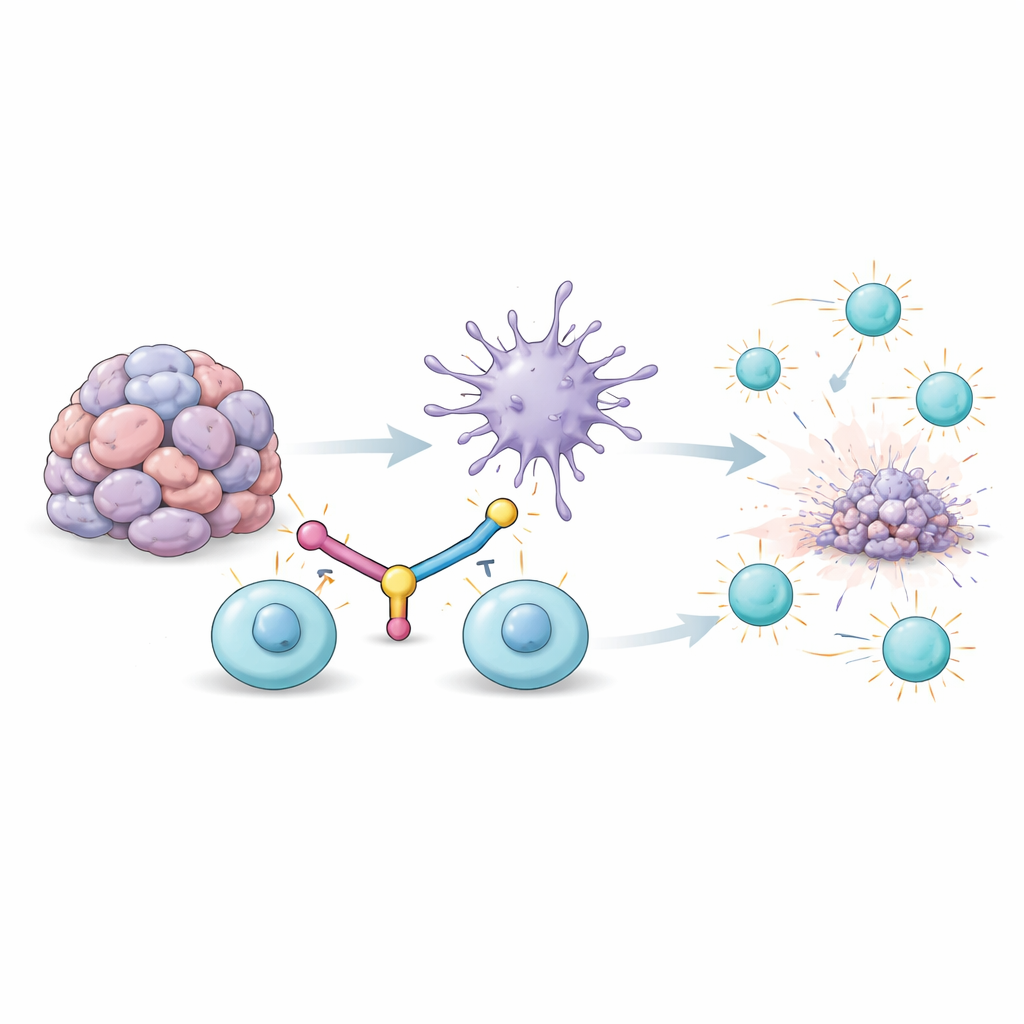
Por qué las células que combaten tumores se agotan
En lo profundo de los tumores, ciertas células blancas llamadas células T reconocen y atacan el cáncer. Pero cuando están expuestas demasiado tiempo a señales tumorales, entran en un estado de agotamiento: dejan de proliferar, producen menos moléculas de ataque e incluso pueden morir. Una proteína de superficie asociada a este agotamiento se llama TIM3. Al mismo tiempo, otro tipo de célula inmune, las células dendríticas, deberían entrenar a las T mostrando fragmentos tumorales y dando señales fuertes de “adelante”. Sin embargo, dentro de los tumores las dendríticas a menudo están debilitadas por el microambiente tumoral y reciben muy poco de un mensajero inmunitario potente llamado interferón de tipo I. El resultado es un fallo doble: las células T están exhaustas y sus principales orientadoras no pueden reactivarlas correctamente.
Una molécula puente para reconectar aliados inmunes
Los investigadores diseñaron una única proteína de fusión, llamada enganchador bispecífico DC–T (BiDT), para corregir ambos problemas a la vez. Un extremo del BiDT es un anticuerpo que reconoce TIM3 en las células T exhaustas. El otro extremo es una versión modificada del interferón-alfa que activa fuertemente a las células dendríticas a través de su receptor de interferón, pero está ajustada para reducir efectos indeseados en el resto del organismo. Cuando se administra BiDT a ratones con tumor, se acumula dentro de los tumores, donde TIM3 es abundante en las T. Allí, literalmente hace de puente entre las células dendríticas y las T exhaustas, forzándolas a un contacto estrecho mientras simultáneamente convierte a las dendríticas en un estado más activo y estimulador.
Asesinos reactivados y memoria inmune duradera
Una vez establecido ese puente, las células dendríticas aumentan señales coestimuladoras clave en su superficie y ayudan a las T a reactivar vías de supervivencia y crecimiento. Las T exhaustas comienzan a parecer y comportarse más como luchadoras efectivas: expresan más proteína de supervivencia (por lo que tienen menos probabilidades de morir), recuperan la producción de moléculas importantes como IL‑2 e interferón‑gamma, y se expanden en número. En modelos murinos de cáncer de colon y melanoma, el tratamiento con BiDT a menudo eliminó tumores establecidos y mejoró la supervivencia, causando menos pérdida de peso y toxicidad sistémica que administrar interferón y anticuerpo anti‑TIM3 por separado. De forma notable, los ratones curados con BiDT resistieron un nuevo desafío tumoral posterior, y sus células inmunes pudieron transferir protección a otros animales, lo que demuestra que se había formado una memoria tumoral robusta y específica.
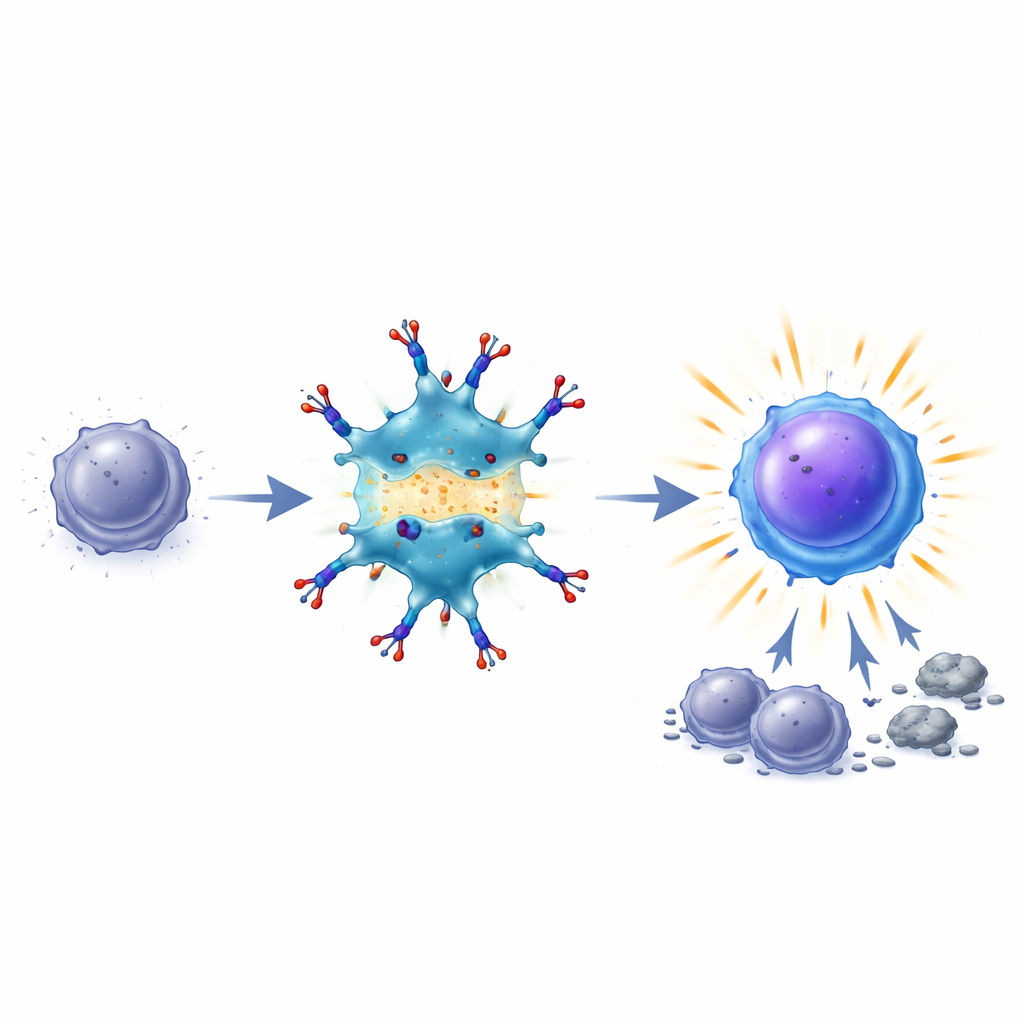
Actuando dentro del tumor, no solo en los ganglios linfáticos
Experimentos genéticos y de eliminación cuidadosos revelaron que el éxito del BiDT depende de células T citotóxicas y de células dendríticas preexistentes ya presentes en el tumor, más que de nuevas T que lleguen desde los ganglios linfáticos. La señal de interferón debe actuar sobre las células dendríticas, mientras que la interacción con TIM3 en las T es crucial para su rescate. Las T reactivadas responden con fuerza a señales de IL‑2 y producen ráfagas de interferón‑gamma, que a su vez contribuyen a destruir las células tumorales. En un modelo de melanoma “frío” que normalmente resiste los fármacos de punto de control, BiDT superó parcialmente esa resistencia. Cuando se combinó con un anticuerpo bloqueador de PD‑L1, que impide otra vía de freno sobre las T, la terapia erradicó tumores en una fracción considerable de ratones y generó protección duradera.
Versiones más seguras y esperanzas a futuro
Dado que los tratamientos basados en interferón pueden ser bastante tóxicos en pacientes, el equipo también creó una versión “profármaco”, Pro‑BiDT, en la que la parte de interferón permanece inactiva hasta que es liberada por enzimas que son abundantes en los tumores pero escasas en los tejidos sanos. En ratones, Pro‑BiDT preservó los potentes efectos antitumorales del BiDT original mientras reducía considerablemente los signos de inflamación y toxicidad sanguínea. En conjunto, estos hallazgos sugieren una nueva forma de tratar el cáncer: en lugar de limitarse a levantar frenos sobre las T desde el exterior, reconectar y energizar con precisión los circuitos inmunes dentro del propio tumor. Si se pueden lograr resultados similares en humanos, tales fármacos podrían ayudar a rescatar respuestas inmunes agotadas, superar la resistencia a las inmunoterapias actuales y proporcionar una protección más duradera contra el cáncer.
Cita: Zhang, X., Gao, Y., Hu, W. et al. Reactivating exhausted tumor-infiltrating T cells by a bispecific DC-T cell engager in mice. Nat Commun 17, 4081 (2026). https://doi.org/10.1038/s41467-026-70876-4
Palabras clave: inmunoterapia contra el cáncer, agotamiento de células T, células dendríticas, anticuerpos bispecíficos, interferón-alfa