Clear Sky Science · fr
Détection des gènes New Delhi métallo-β-lactamase (blaNDM) et oxacillinase (blaOXA-48) parmi les Enterobacteriaceae résistantes aux carbapénèmes (ERC) dans la région de Jazan, Arabie saoudite
Pourquoi les super‑bactéries à l’hôpital concernent tout le monde
Les « super‑bactéries » résistantes aux antibiotiques ne relèvent plus de la science‑fiction — elles sont déjà présentes dans les hôpitaux, rendant des infections courantes plus difficiles à traiter et parfois mortelles. Cette étude porte sur un groupe de bactéries dangereuses dans une région d’Arabie saoudite et pose une question urgente : comment ces germes échappent‑ils même à nos antibiotiques de dernier recours, et qu’est‑ce que cela signifie pour les patients et les cliniciens ? En retraçant où ces bactéries apparaissent, comment elles résistent aux traitements et quels patients sont les plus à risque, les chercheurs proposent des pistes pour aider les hôpitaux à ralentir leur propagation et protéger les personnes vulnérables.
Suivre une menace cachée à l’hôpital
Les chercheurs ont examiné plus d’un millier d’échantillons — sang, urine, expectorations, selles et prélèvements de plaies — provenant de patients hospitalisés à l’hôpital général de Jazan pendant au moins deux jours entre décembre 2023 et mai 2024. Parmi ceux‑ci, ils ont identifié 426 prélèvements contenant une famille de bactéries intestinales appelées Enterobacteriaceae, qui inclut des espèces courantes comme Klebsiella pneumoniae et Escherichia coli. À l’aide de systèmes automatisés, ils ont identifié les espèces bactériennes et testé l’efficacité de différents antibiotiques. Une attention particulière a été portée aux carbapénèmes, une classe puissante de médicaments généralement réservée aux infections graves et potentiellement mortelles lorsque d’autres traitements échouent.
Comment l’équipe a exploré l’intérieur des bactéries
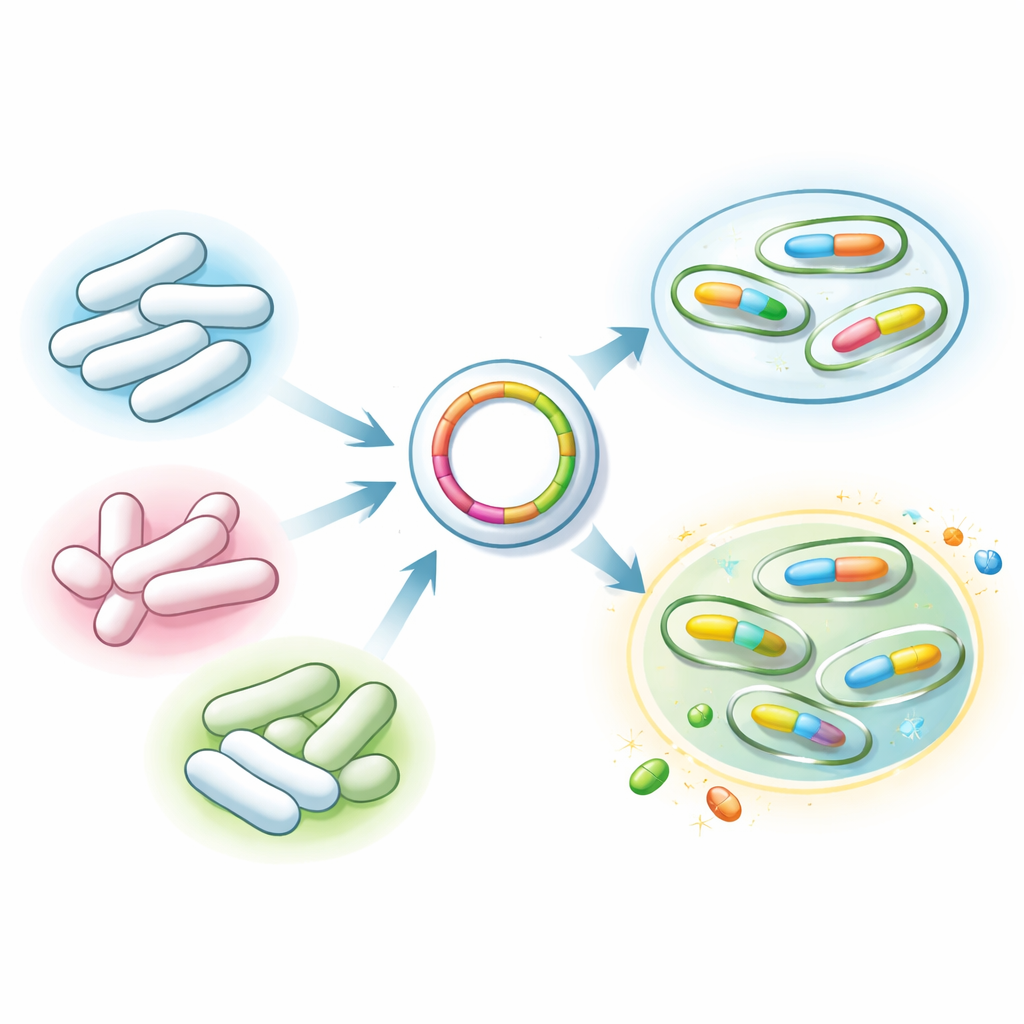
Pour comprendre pourquoi certaines bactéries résistaient aux carbapénèmes, l’équipe les a réparties en deux groupes : celles qui montraient une résistance en laboratoire et celles qui portaient en outre des gènes de résistance connus. Ils ont utilisé un test génétique rapide appelé Xpert Carba‑R pour rechercher cinq gènes clés permettant aux bactéries de dégrader les carbapénèmes. Ces gènes, souvent portés sur de petits anneaux d’ADN capables de sauter d’une bactérie à l’autre, agissent comme des boîtes à outils portables pour la résistance aux médicaments. Le test peut détecter plusieurs de ces gènes simultanément, dont la métallo‑β‑lactamase New Delhi (NDM) et l’oxacillinase‑48 (OXA‑48), qui se sont répandus dans le monde et suscitent une vigilance particulière.
Ce que l’étude a révélé à Jazan
Sur les 426 prélèvements d’Enterobacteriaceae, 53 (environ un sur huit) résistaient aux antibiotiques carbapénèmes — ce sont des Enterobacteriaceae résistantes aux carbapénèmes, ou ERC. De manière surprenante, seulement 14 de ces souches résistantes portaient effectivement l’un des principaux gènes destructeurs de carbapénèmes ; les 39 restantes étaient résistantes par d’autres voies, moins évidentes. Parmi les souches porteuses de gènes, Klebsiella pneumoniae était la plus fréquente, suivie par E. coli, Enterobacter cloacae et Serratia marcescens. Le gène NDM est apparu dans environ sept cas sur dix parmi ces souches, et OXA‑48 dans environ quatre cas sur dix, parfois associés dans la même souche. Un autre gène bien connu était rare, et deux gènes majeurs n’ont pas été détectés du tout. De nombreuses bactéries résistantes ont été trouvées chez des patients en soins intensifs présentant des maladies graves, plusieurs comorbidités, des interventions chirurgicales récentes, des dispositifs invasifs comme des cathéters et une exposition antérieure à des antibiotiques à large spectre.
Quels médicaments fonctionnent encore — et lesquels ne fonctionnent pas
Les profils de résistance dressent un tableau préoccupant. Presque toutes les souches d’ERC étaient imperméables aux pénicillines, aux céphalosporines courantes et même aux carbapénèmes. Les médicaments combinant un antibiotique et un inhibiteur d’enzymes, conçus pour surmonter certaines résistances, étaient également peu efficaces. Les fluoroquinolones, une autre classe largement utilisée, n’ont eu qu’un succès modéré. Cependant, deux groupes de médicaments restent prometteurs. Les aminosides, une classe plus ancienne associée à des effets secondaires rénaux et auditifs potentiels, se sont révélés étonnamment efficaces contre toutes les souches porteuses de gènes et ont aidé à traiter environ la moitié des autres souches. La tigécycline, un médicament plus récent apparenté aux tétracyclines, était l’option individuelle la plus fiable, efficace contre près de quatre isolats résistants sur cinq. L’étude a aussi montré que les bactéries portant des gènes destructeurs de carbapénèmes avaient tendance à être résistantes à davantage de familles d’antibiotiques que celles qui reposaient sur d’autres mécanismes.
Ce que cela signifie pour les patients et les hôpitaux
Pour le lecteur non spécialiste, le message principal est que certains des germes hospitaliers les plus redoutables à Jazan résistent à nos antibiotiques les plus puissants de deux manières principales : un plus petit groupe utilise des gènes de résistance puissants et facilement transmissibles tels que NDM et OXA‑48, tandis qu’un groupe plus grand mise sur des mécanismes plus discrets et moins visibles. Les deux types sont dangereux, mais ils nécessitent des stratégies de contrôle et des choix thérapeutiques différents. Les résultats soulignent la nécessité d’un dépistage vigilant des patients à haut risque, d’une utilisation prudente des antibiotiques à large spectre et d’efforts de contrôle des infections adaptés dans les unités de soins intensifs et pédiatriques. En cartographiant la façon dont ces bactéries résistantes se propagent et survivent, l’étude fournit une feuille de route pour ralentir leur progression et préserver les quelques médicaments encore efficaces.
Citation: Hagras, S.A.A., El-Sayyad, G.S., Mohamed, M.Y.A. et al. Detection of New Delhi metallo-β-lactamase (blaNDM) and oxacillinase (blaOXA-48) genes among carbapenem-resistant Enterobacteriaceae (CRE) in Jazan Region, Saudi Arabia. Sci Rep 16, 13769 (2026). https://doi.org/10.1038/s41598-026-49160-4
Mots-clés: résistance aux antimicrobiens, Enterobacteriaceae résistantes aux carbapénèmes, infections nosocomiales, Arabie saoudite, gènes NDM et OXA-48