Clear Sky Science · es
Detección de los genes New Delhi metallo-β-lactamasa (blaNDM) y oxacilinasa (blaOXA-48) entre Enterobacteriaceae resistentes a carbapenemes (CRE) en la Región de Jazan, Arabia Saudí
Por qué importan a todos los superbacterias en los hospitales
Las “superbacterias” resistentes a antibióticos ya no son ciencia ficción: están presentes en los hospitales, dificultando el tratamiento de infecciones comunes y en ocasiones provocando la muerte. Este estudio se centra en un grupo de bacterias peligrosas en una región de Arabia Saudí y plantea una pregunta urgente: ¿cómo esquivan estos gérmenes incluso nuestros antibióticos de último recurso más potentes, y qué implica esto para pacientes y médicos? Al rastrear dónde aparecen estas bacterias, cómo resisten el tratamiento y qué pacientes corren mayor riesgo, los investigadores ofrecen pistas que pueden ayudar a los hospitales a frenar su propagación y proteger a las personas vulnerables.
Rastreando una amenaza oculta en el hospital
Los investigadores analizaron más de mil muestras —sangre, orina, esputo, heces y hisopos de heridas— de pacientes que habían estado en el Hospital General de Jazan al menos dos días entre diciembre de 2023 y mayo de 2024. De ellas identificaron 426 muestras que contenían una familia de bacterias intestinales llamadas Enterobacteriaceae, que incluye especies comunes como Klebsiella pneumoniae y Escherichia coli. Con sistemas automatizados identificaron las especies bacterianas y probaron la eficacia de distintos antibióticos. Se puso especial énfasis en los carbapenemes, una potente clase de fármacos reservada normalmente para infecciones graves y potencialmente letales cuando otros tratamientos fallan.
Cómo examinó el equipo el interior de las bacterias
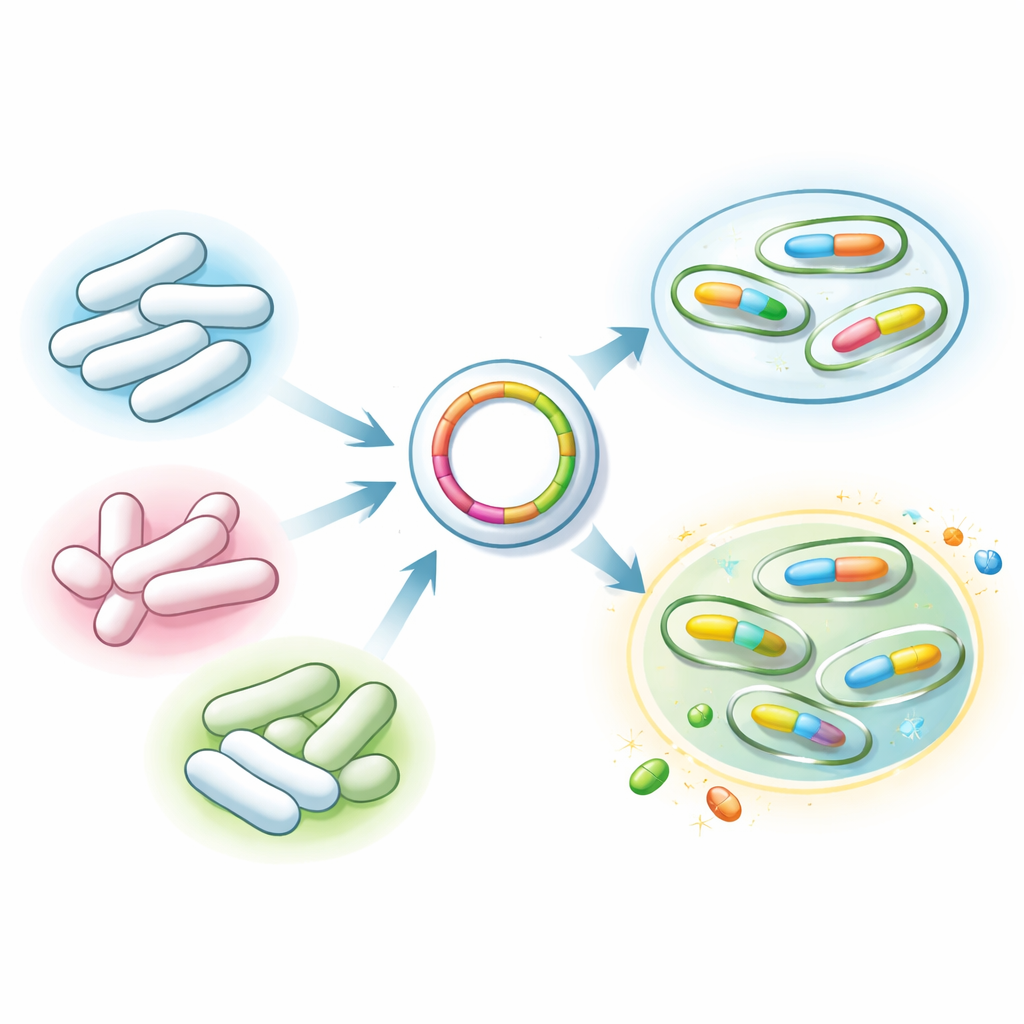
Para entender por qué algunas bacterias resistían los carbapenemes, el equipo las dividió en dos grupos: las que simplemente mostraban resistencia en pruebas de laboratorio y las que además portaban genes de resistencia conocidos. Usaron una prueba genética rápida llamada Xpert Carba‑R para buscar cinco genes clave que permiten a las bacterias degradar los antibióticos carbapenémicos. Estos genes, a menudo alojados en pequeños anillos de ADN que pueden saltar entre bacterias, actúan como kits de herramientas portátiles para la resistencia a los fármacos. La prueba puede detectar varios de estos genes a la vez, incluidos New Delhi metallo‑β‑lactamasa (NDM) y oxacilinasa‑48 (OXA‑48), que se han propagado por todo el mundo y son de particular preocupación.
Qué encontró el estudio en Jazan
De las 426 muestras de Enterobacteriaceae, 53 (aproximadamente una de cada ocho) pudieron resistir los antibióticos carbapenémicos: estas se denominan Enterobacteriaceae resistentes a carbapenemes, o CRE. Sorprendentemente, solo 14 de estas cepas resistentes portaban realmente uno de los principales genes que destruyen carbapenemes; las 39 restantes eran resistentes por otras vías menos evidentes. Entre las cepas con genes, Klebsiella pneumoniae fue la más frecuente, seguida de E. coli, Enterobacter cloacae y Serratia marcescens. El gen NDM apareció en aproximadamente siete de cada diez de estos casos, y OXA‑48 en alrededor de cuatro de cada diez, a veces juntos en la misma cepa. Otro gen de resistencia conocido fue raro, y dos genes importantes no se detectaron en absoluto. Muchas de las bacterias resistentes se encontraron en pacientes de unidades de cuidados intensivos con enfermedades graves, múltiples comorbilidades, cirugía reciente, dispositivos invasivos como catéteres y exposición previa a antibióticos de amplio espectro.
Qué medicamentos siguen funcionando — y cuáles no
Los patrones de resistencia ofrecieron una imagen preocupante. Casi todas las cepas de CRE eran impermeables a las penicilinas, a las cefalosporinas comunes e incluso a los propios carbapenemes. Los fármacos que combinan antibióticos con inhibidores enzimáticos, diseñados para superar cierta resistencia, también funcionaron mal. Las fluoroquinolonas, otra clase de uso frecuente, tuvieron solo un éxito moderado. Sin embargo, dos grupos de fármacos aún mostraron cierto potencial. Las aminoglucósidos, una clase más antigua asociada a posibles efectos renales y auditivos, fueron sorprendentemente eficaces contra todas las cepas portadoras de genes y ayudaron contra alrededor de la mitad de las otras. La tigeciclina, un fármaco más reciente relacionado con las tetraciclinas, fue la opción individual más fiable, eficaz frente a casi cuatro de cada cinco aislados resistentes. El estudio también mostró que las bacterias con genes que rompen carbapenemes tendían a ser resistentes a más familias de fármacos en general que aquellas que se basaban en otros mecanismos de resistencia.
Qué significa esto para pacientes y hospitales
Para el lector general, el mensaje clave es que algunas de las bacterias hospitalarias más preocupantes en Jazan resisten nuestros antibióticos más potentes de dos maneras principales: un grupo más pequeño utiliza genes de resistencia potentes y fácilmente compartibles como NDM y OXA‑48, mientras que un grupo mayor depende de mecanismos más silenciosos y menos visibles. Ambos tipos son peligrosos, pero requieren estrategias de control y decisiones terapéuticas diferentes. Los hallazgos subrayan la necesidad de cribado vigilante de pacientes de alto riesgo, uso cuidadoso de antibióticos de amplio espectro y medidas de control de infecciones adaptadas en las unidades de cuidados intensivos y pediatría. Al cartografiar cómo se propagan estas bacterias resistentes y cómo sobreviven, el estudio proporciona una hoja de ruta para frenar su avance y preservar los pocos fármacos que aún siguen siendo efectivos.
Cita: Hagras, S.A.A., El-Sayyad, G.S., Mohamed, M.Y.A. et al. Detection of New Delhi metallo-β-lactamase (blaNDM) and oxacillinase (blaOXA-48) genes among carbapenem-resistant Enterobacteriaceae (CRE) in Jazan Region, Saudi Arabia. Sci Rep 16, 13769 (2026). https://doi.org/10.1038/s41598-026-49160-4
Palabras clave: resistencia antimicrobiana, Enterobacteriaceae resistentes a carbapenemes, infecciones hospitalarias, Arabia Saudí, genes NDM y OXA-48