Clear Sky Science · de
MTHFR-Polymorphismus ist mit vermehrten Nebenwirkungen und schlechteren klinischen Ergebnissen bei Magenkrebspatienten unter adjuvanter S-1-Chemotherapie assoziiert
Warum einige Menschen mit derselben Krebs-Tablette größere Probleme haben
Zwei Patienten können dieselbe Chemotherapie-Tablette einnehmen und sehr unterschiedliche Erfahrungen machen: Der eine beendet die Behandlung mit nur leichten Beschwerden, während der andere starke Nebenwirkungen und ein höheres Rückfallrisiko hat. Diese Studie stellt eine einfache, aber entscheidende Frage für Menschen mit Magenkrebs: Können häufige, vererbte Unterschiede in unserer DNA erklären, wer auf ein weit verbreitetes orales Medikament namens S-1 gut anspricht und wer nicht?
Eine Pille, die die harte Behandlung erleichtern soll
S-1 ist eine orale Form der Chemotherapie, die nach einer Operation bei Magenkrebs eingesetzt wird, vor allem in Ostasien. Anstatt einer kontinuierlichen stationären Infusion wird S-1 als Tabletten über ein Jahr eingenommen, was den Alltag der Patienten erleichtert. Der Wirkstoff basiert auf dem älteren Krebsmedikament 5‑Fluorouracil und enthält zwei Hilfsstoffe, die seine Verstoffwechselung im Körper verändern. Große klinische Studien haben bereits gezeigt, dass ein Jahr S-1 nach der Operation das Risiko eines Rückfalls senken und das Überleben verlängern kann. Aber nicht jeder verträgt eine komplette Jahresbehandlung, und Ärzte haben beobachtet, dass Nebenwirkungen und Nutzen stark zwischen den Patienten variieren.
DNA-Hinweise bei behandelten Patienten untersuchen
Die Forschenden untersuchten 334 Personen mit Magenkrebs im Stadium II oder III, die ihre Tumoren operativ entfernen ließen und danach eine adjuvante (postoperative) S-1-Behandlung erhielten. Zu Studienbeginn hatten alle Teilnehmenden eine gute Organfunktion; vor der Chemotherapie wurde Blut entnommen, um nach kleinen, häufigen DNA-Unterschieden zu suchen, den sogenannten Single Nucleotide Polymorphisms (SNPs). Das Team konzentrierte sich auf 46 SNPs in sechs Genen, die am Stoffwechsel von 5‑Fluorouracil und verwandten Substanzen beteiligt sind. Die Patienten wurden anschließend median über mehr als sieben Jahre nachbeobachtet, wobei Nebenwirkungen, die tatsächlich erhaltene Medikamentendosis über die Zeit, das krankheitsfreie Intervall und das allgemeine Überleben genau dokumentiert wurden.
Ein häufiger DNA-Variante sticht hervor
Unter allen genetischen Markern trat eine bestimmte Veränderung im Gen MTHFR als besonders bedeutsam hervor. Diese Variante, bezeichnet als rs1801133, beeinflusst ein Enzym, das den Folsäurestoffwechsel steuert – ein Vitamin, das eng mit dem Aufbau und der Reparatur von DNA verbunden ist. Personen, die zwei Kopien der Risikoversion geerbt hatten, hatten etwa dreimal häufiger blutbezogene Nebenwirkungen wie Anämie oder niedrige weiße Blutkörperchen. Betrachteten die Forschenden die Langzeitergebnisse, so hatten Patienten mit mindestens einer Kopie der Risikoversion kürzere krebsfreie Intervalle und ein kürzeres Gesamtüberleben als diejenigen mit der üblichen Version. Ein weiteres Gen, CYP2A6, das am Medikamentenabbau beteiligt ist, zeigte ebenfalls eine Verbindung zu schlechterem krebsfreiem Überleben, dessen Effekt aber schwächer und weniger konsistent war.
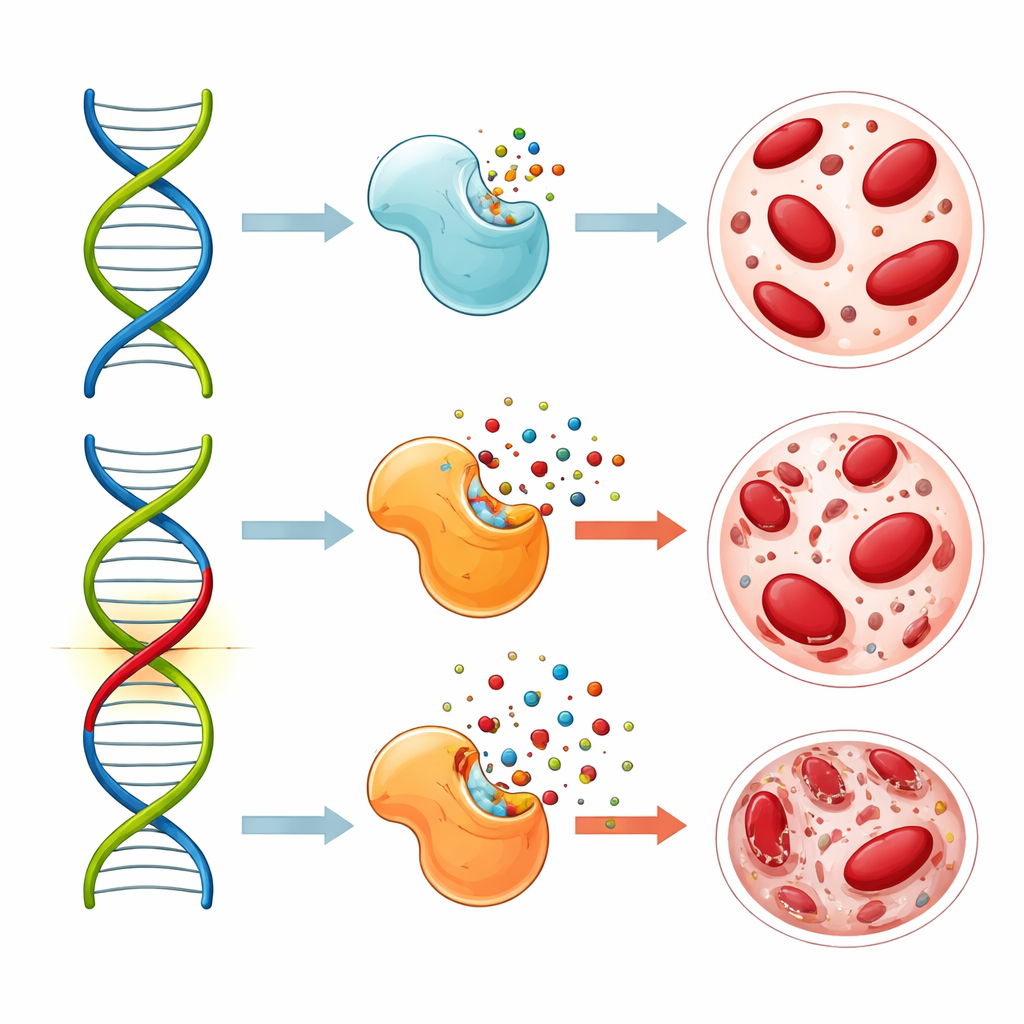
Warum diese DNA-Veränderung Nebenwirkungen und Ergebnisse verschlechtern könnte
Laborarbeiten aus anderen Studien haben gezeigt, dass die MTHFR-Variante die Aktivität des Enzyms verringert und das Folsäuregleichgewicht in Zellen verschiebt. Diese Verschiebung kann 5‑Fluorouracil wirksamer darin machen, die Enzyme zu blockieren, die Krebszellen für die DNA-Replikation nutzen. Theoretisch klingt das positiv, weil stärkere Wirkstoffwirkung stärkeren Krebsbefall bedeuten könnte. Doch die erhöhte Wirkung trifft auch schnell wachsende gesunde Zellen, besonders das Knochenmark, wo Blutkörperchen gebildet werden. In dieser Studie hatten Patienten mit der Risikoversion tatsächlich häufiger schwere Blutprobleme und erzielten unerwartet keine bessere Tumorkontrolle; stattdessen schnitten sie langfristig schlechter ab. Die Autorinnen und Autoren vermuten, dass komplexe Wechselwirkungen zwischen der längeren Medikamentenexposition durch S-1 und dem veränderten Folsäureweg gesundes Gewebe schädigen können, ohne dem Tumor zusätzlichen Nutzen zu bringen.
Was das für die künftige Krebsbehandlung bedeuten könnte
Die Ergebnisse deuten darauf hin, dass die MTHFR‑Variante rs1801133 als potenzieller Biomarker dienen könnte – ein vererbter Hinweis, der Patientinnen und Patienten markieren kann, die eher bluttoxische Effekte erleiden und schlechtere Ergebnisse unter Standard‑S-1‑Therapie haben. Die Studie beweist noch nicht, dass die Behandlung allein auf Basis dieses einen Gentests geändert werden sollte, doch sie eröffnet die Möglichkeit, dass genetisches Screening Ärztinnen und Ärzten künftig helfen könnte, Dosen anzupassen, die Überwachung zu verstärken oder für Risikogruppen alternative Regime in Erwägung zu ziehen. Einfach ausgedrückt rückt die Arbeit die Krebsbehandlung einen Schritt näher an ein Modell, in dem eine Tablette nicht nur nach Tumorstadium gewählt wird, sondern auch danach, wie die Gene jeder Person das Medikament verarbeiten.
Zitation: Kang, M., Kim, J.W., Lee, J.H. et al. MTHFR polymorphism is associated with increased adverse events and poor clinical outcomes in gastric cancer patients with adjuvant S-1 chemotherapy. Sci Rep 16, 14196 (2026). https://doi.org/10.1038/s41598-026-38429-3
Schlüsselwörter: Magenkrebs, S-1-Chemotherapie, Pharmakogenomik, MTHFR-Polymorphismus, Behandlungs-Toxizität