Clear Sky Science · zh
介导假溶原性的进化权衡通过限制抗生素抗性和毒力促进丙酸杆菌噬菌体疗法
这对痤疮患者为何重要
痤疮是最常见的皮肤问题之一,长期使用抗生素常伴随副作用和疗效减退。该研究探讨了一种不同的策略:利用自然存在、以致痤疮细菌为食的病毒。作者表明,一种使用不寻常“半休眠”策略的病毒既能缓解痤疮,又能削弱细菌并降低其耐药性——而不会扰乱皮肤其他微生物群落。
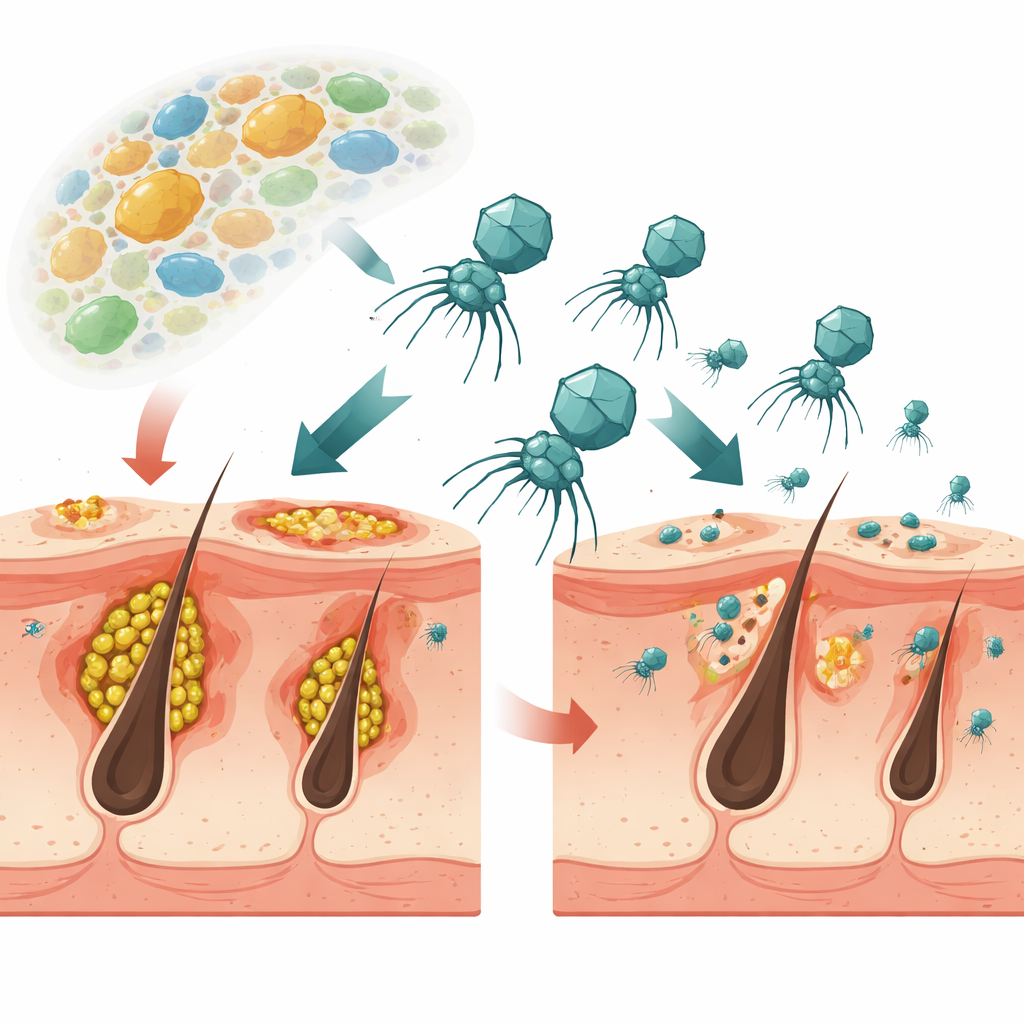
一种新型基于病毒的痤疮治疗
研究聚焦于与痤疮相关的主要细菌丙酸杆菌(Cutibacterium acnes)以及感染它的病毒,称为噬菌体。与广谱抗生素一次性影响许多细菌不同,这些噬菌体具有高度靶向性。研究团队从健康人皮肤中分离出多种噬菌体,并选择了一种命名为ΦCaCom2的噬菌体,因为它能杀死多种不同的丙酸杆菌菌株,在室温下稳定,并且非常善于分解称为生物膜的粘性细菌层。在体外测试中,该噬菌体抑制丙酸杆菌生长并比常用抗生素克林霉素更有效地破坏生物膜,即使细菌已经对该药物产生耐药性。
半休眠噬菌体如何削弱细菌宿主
ΦCaCom2采用一种称为假溶原性的策略:它既不永久整合入细菌DNA,也不立即使细胞裂解,而是以圆形遗传物质的形式持续存在于细菌内。携带这种病毒环的细菌在短期内可以抵抗相同噬菌体的再次攻击,但也付出了代价。研究显示,这些“假溶原”细菌生长更慢,形成的生物膜更薄、更脆弱,并且在与其他常见皮肤微生物共同培养时失去竞争优势。换言之,如果丙酸杆菌通过进入这种状态来躲避噬菌体,它在皮肤这一竞争激烈的环境中会变得更差。
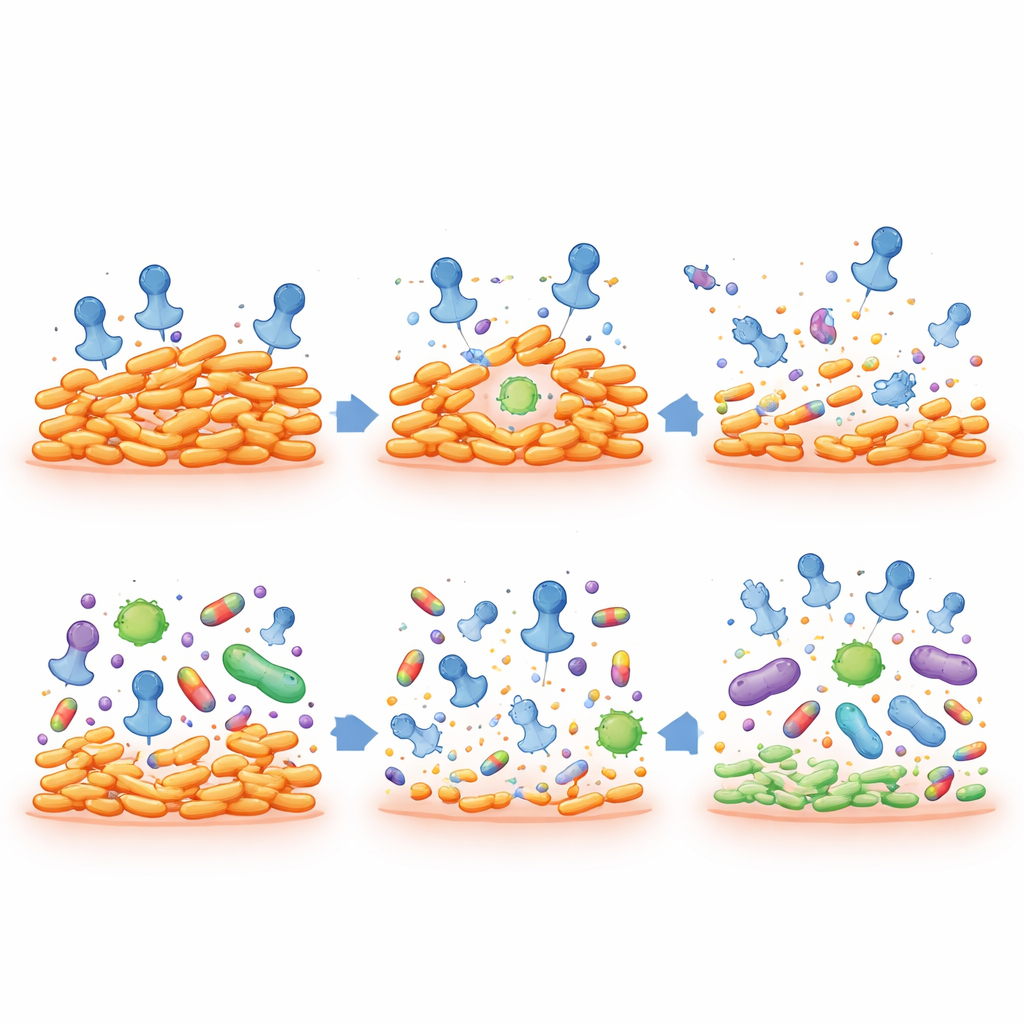
在不破坏微生物组的情况下逆转抗生素耐药性
最引人注目的发现是,当耐药的丙酸杆菌株成为假溶原体时,它们会失去对包括克林霉素和红霉素在内的关键痤疮抗生素的耐药性。这些被削弱的细菌更容易被杀死,即使使用较低药物剂量。同时,噬菌体本身似乎不会传播抗生素耐药基因:其基因组缺乏所需的转移机制,直接实验也未发现菌株间耐药性的转移。在与人皮肤细胞的细胞培养测试中,噬菌体制剂即便在很高剂量下也未显示出明显毒性。
来自一项小规模人体研究的结果
为评估其在真实皮肤上的表现,研究者在18名对标准治疗反应不佳的轻中度痤疮成人中进行了为期三个月的概念验证试验。参与者每天一次将含ΦCaCom2噬菌体的溶液喷于面部。在12周内,红色炎性病变和堵塞毛孔的数量平均均减少约三分之二。细菌取样显示皮肤上的丙酸杆菌数量下降了约三分之一,并在停用治疗后两周仍然保持较低水平。重要的是,葡萄球菌属等其他重要皮肤细菌的水平没有上升,表明该治疗并未破坏更广泛的皮肤微生物组。在志愿者中未检测到明显的噬菌体抗性丙酸杆菌克隆,噬菌体自身在皮肤上持续存在,显示对目标细菌施加持续的温和压力。
这对未来痤疮护理可能意味着什么
总体而言,这项工作表明像ΦCaCom2这样的假溶原噬菌体不仅仅是简单地杀死痤疮细菌。通过将丙酸杆菌逼入一种进化权衡——以临时的病毒保护换取生长减弱、生物膜变薄和抗生素耐药性的丧失——它们有助于控制该细菌并使其更易于治疗,同时不伤害皮肤其他微生物。尽管仍需更大规模的临床试验和更深入的微生物组研究,这一策略指向了一种与皮肤自然生态协同作用、可减少炎症和抗药性上升的基于病毒的痤疮治疗方向。
引用: Trejo-Hernández, A., Checa, A., Quijada-Ibarra, R. et al. Pseudolysogeny-mediated evolutionary trade-offs favor phage therapy by limiting antibiotic resistance and virulence in Cutibacterium acnes. Sci Rep 16, 10184 (2026). https://doi.org/10.1038/s41598-026-40701-5
关键词: 痤疮噬菌体疗法, 丙酸杆菌, 抗生素抗性, 皮肤微生物组, 假溶原性