Clear Sky Science · zh
乳酸介导的巨噬细胞极化促进急性红细胞白血病的脾肿大
这对患者及其家庭为何重要
当白血病等血液恶性肿瘤扩散到骨髓以外时,脾脏可能显著肿大,导致疼痛、贫血和危及生命的并发症。本研究提出了一个看似简单的问题:在一种罕见但侵袭性强的白血病——急性红细胞白血病中,究竟是什么使脾脏变得如此庞大?研究者发现了一个出人意料的“罪魁祸首”——一种常见的代谢副产物乳酸,并证明在小鼠中降低乳酸产生可以缩小脾脏并延长存活时间。
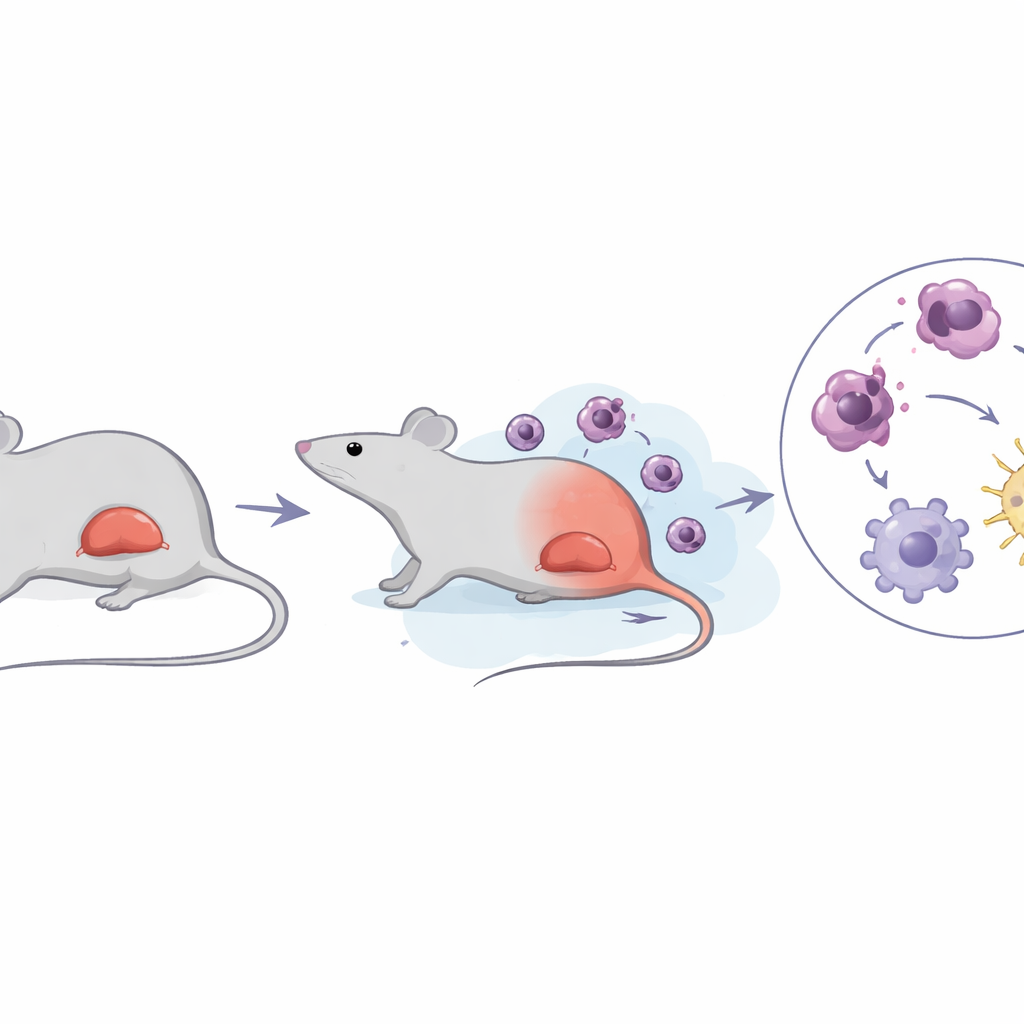
危险的脾脏肿大
急性红细胞白血病是急性髓系白血病的一种罕见亚型,特征为不成熟红细胞前体的爆炸性增殖,预后非常差,平均生存期以数月计。许多患者出现脾肿大,脾脏体积膨胀并被白血病细胞填满。研究者使用经过充分验证的Friend小鼠白血病病毒感染模型,仔细跟踪疾病进展,证实小鼠出现贫血、异常升高的白细胞计数和严重的脾脏肿大,这与人类情况高度一致。重要的是,他们发现脾脏增大先于乳酸水平的显著升高;只有随后脾脏内的乳酸才显著上升。
当糖代谢失衡
肿瘤细胞常偏向一种快速但低效的糖代谢方式——糖酵解,即使在氧气充足时也会产生大量乳酸。对患病小鼠脾脏进行的蛋白质组学(大规模蛋白质)分析显示,调控糖代谢的关键酶存在失衡。将丙酮酸转化为乳酸的酶表达上调,而将乳酸回收再转化为葡萄糖的酶下调。负责将乳酸运入细胞的转运蛋白也更为活跃。总体上,这些变化形成了一个代谢陷阱:葡萄糖流入脾脏,被迅速转化为乳酸,且乳酸被保留而非清除,导致肿大脾脏内部形成高乳酸环境。
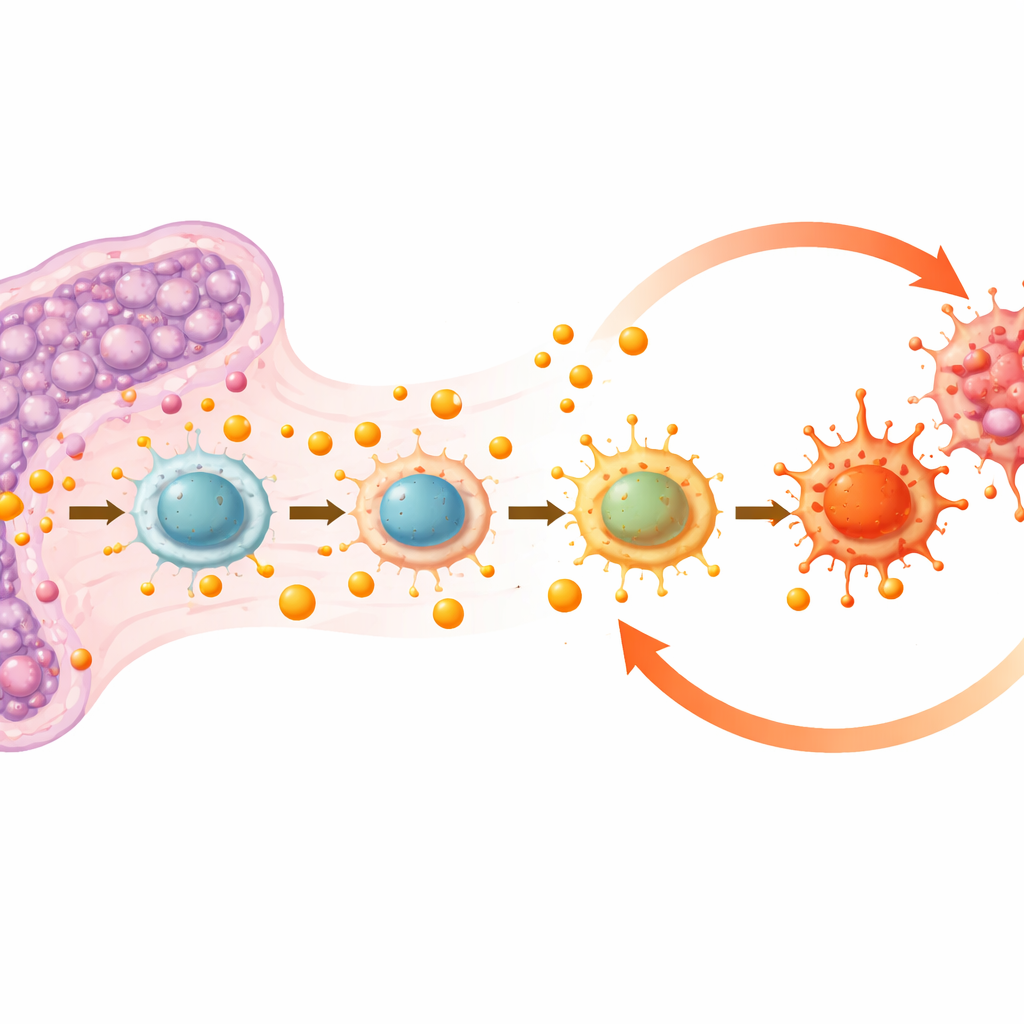
免疫细胞被推向炎症状态
脾脏不仅是血细胞的过滤器,还是一个繁忙的免疫枢纽。团队发现高乳酸水平改变了免疫细胞的行为,尤其是巨噬细胞——这种多功能细胞可以促进炎症(通常称为M1样状态),也可以帮助修复损伤并恢复平衡(M2样状态)。在白血病脾脏中,整体巨噬细胞数量下降,但残存的巨噬细胞强烈倾向于促炎的M1样状态。这些巨噬细胞内的蛋白发生了更多“乳酰化”修饰(由乳酸衍生的一种化学标记),提示过量乳酸直接重编程了这些细胞的功能。与此同时,其他免疫细胞类型也出现失衡:T细胞减少而髓系细胞增加,显示出脾脏免疫格局的更广泛重塑。
由乳酸驱动的自我强化回路
为探讨因果关系,研究者进行了细胞培养实验。当他们将小鼠巨噬细胞暴露于致白血病病毒时,细胞增加了糖代谢并排出乳酸,同时表现出M1样炎症特征。阻断细胞内两个信号开关STAT1和mTOR可以同时阻止乳酸上升和向炎症状态的转变。令人惊讶的是,仅用乳酸处理巨噬细胞就足以将其推向M1样状态,并使它们产生更多乳酸,形成恶性循环。从这些乳酸条件化巨噬细胞提取的液体能促进人类红细胞白血病细胞更快生长,表明改变后的免疫细胞在积极地支持肿瘤。
打破循环以保护脾脏
最后,研究团队询问在活体动物中中断乳酸产生是否能改变疾病进程。他们用抑制制造乳酸酶的药物草酰胺(oxamate)治疗白血病小鼠。与未治疗动物相比,oxamate处理的小鼠脾脏及其他器官更小,血液指标改善,组织损伤减少,且存活时间延长。其脾脏巨噬细胞向更具调节性、M2样的表型转变,脾脏内总体乳酸水平下降。补充乳酸则产生相反效果,进一步扩大脾脏。对外行人而言,结论明确:在该白血病模型中,乳酸不仅仅是代谢废物——它是一个强有力的信号,能将免疫细胞锁定在促肿瘤的炎症模式,并促进器官增大。
这可能对未来治疗意味着什么
这项工作将急性红细胞白血病中的脾肿大重新定义为由癌症代谢与免疫系统之间的反馈回路驱动的主动过程。通过证明阻断乳酸产生可以逆转有害的免疫变化并减轻小鼠的脾脏肿胀,该研究指向了一类新的“代谢-免疫”治疗策略。尽管还需大量研究以评估安全性、给药时机以及与标准白血病药物的联合,但靶向这一由乳酸驱动的回路有朝一日可能帮助保护患者免受疼痛和危险的脾肿大之苦,并减缓这种侵袭性血癌的进展。
引用: Yang, M., Xie, D., Zhang, Y. et al. Lactate-mediated macrophage polarization promotes splenomegaly in acute erythroleukemia. Cell Death Dis 17, 373 (2026). https://doi.org/10.1038/s41419-026-08612-5
关键词: 急性红细胞白血病, 乳酸代谢, 巨噬细胞极化, 脾肿大, 肿瘤微环境