Clear Sky Science · zh
针对肿瘤微环境抗原的免疫调节疫苗:肿瘤学及其以外领域的最新进展
把身体的“刹车”变成癌症靶点
癌症常常存活下来并不是因为我们的免疫系统薄弱,而是肿瘤学会隐藏在身体自身的“刹车”之后——这些刹车本来用于防止有害的炎症。本文探讨了一类新型疗法——免疫调节疫苗(IMV),它教会免疫系统识别并攻击这些“刹车”本身。对读者而言,这提供了一个视角:疫苗不仅可能用于预防感染,还能重塑体内环境,使其更有效地抗击癌症,甚至针对顽固感染发挥作用。
肿瘤如何构建保护性“邻里”
肿瘤并非孤立生长的肿块,而是生活在由支持细胞、血管和免疫细胞组成的复杂邻里之中,这就是肿瘤微环境。许多周围细胞是“抑制性调节者”,其正常功能是在感染后平息免疫反应并防止自身免疫。然而在癌症中,这些细胞被劫持。特化的免疫细胞、成瘢痕的基质细胞和血管细胞开始释放分子,使免疫细胞缺乏营养、发出让其退却的信号,或阻止它们进入肿瘤。它们共同形成多层屏障,使许多癌症对诸如PD‑1检查点抑制剂等解除免疫刹车的现代药物亦表现出抵抗性。 
抗抑制性T细胞:免疫系统的内部“监察者”
综述强调了一个出人意料的发现:人体内天然存在少量T细胞,专门识别这些抑制性分子及其产生细胞。这些“抗抑制性T细胞”(anti‑Tregs)并非一种特殊细胞类型,而是普通的辅助性和杀伤性T细胞,其靶点恰好是诸如IDO、PD‑L1、精氨酸酶‑1(arginase‑1)和TGF‑β等在免疫抑制和组织瘢痕形成中发挥关键作用的蛋白。被激活时,抗‑Tregs可以直接杀死抑制性细胞或通过释放炎性信使对其进行重编程。实际上,它们对调节者进行监督,防止免疫系统长期处于“刹车开启”的状态。重要的是,这类细胞在健康人中也能发现,提示它们属于正常免疫平衡的一部分,而非疾病的标志。
瞄准癌症庇护所而非仅仅针对癌细胞的疫苗
传统癌症疫苗试图训练T细胞识别肿瘤细胞本身的标志物。IMV走另一条路:它们包含来自抑制性分子和肿瘤邻里支持细胞的短肽片段——统称为肿瘤微环境抗原。接种后,抗‑Tregs扩增并定位到任何展示这些抗原的细胞,无论是癌细胞、免疫细胞,还是帮助形成僵硬排斥性瘢痕的成纤维细胞。杀伤性T细胞可直接清除这些细胞,辅助性T细胞则释放大量信号,增强抗原呈递、吸引更多作战细胞并软化僵硬的组织屏障。这种双管齐下的作用可以将“冷”且细胞浸润差的肿瘤转变为“热”且炎性更强的肿瘤,从而更易被其它免疫疗法接近和清除。 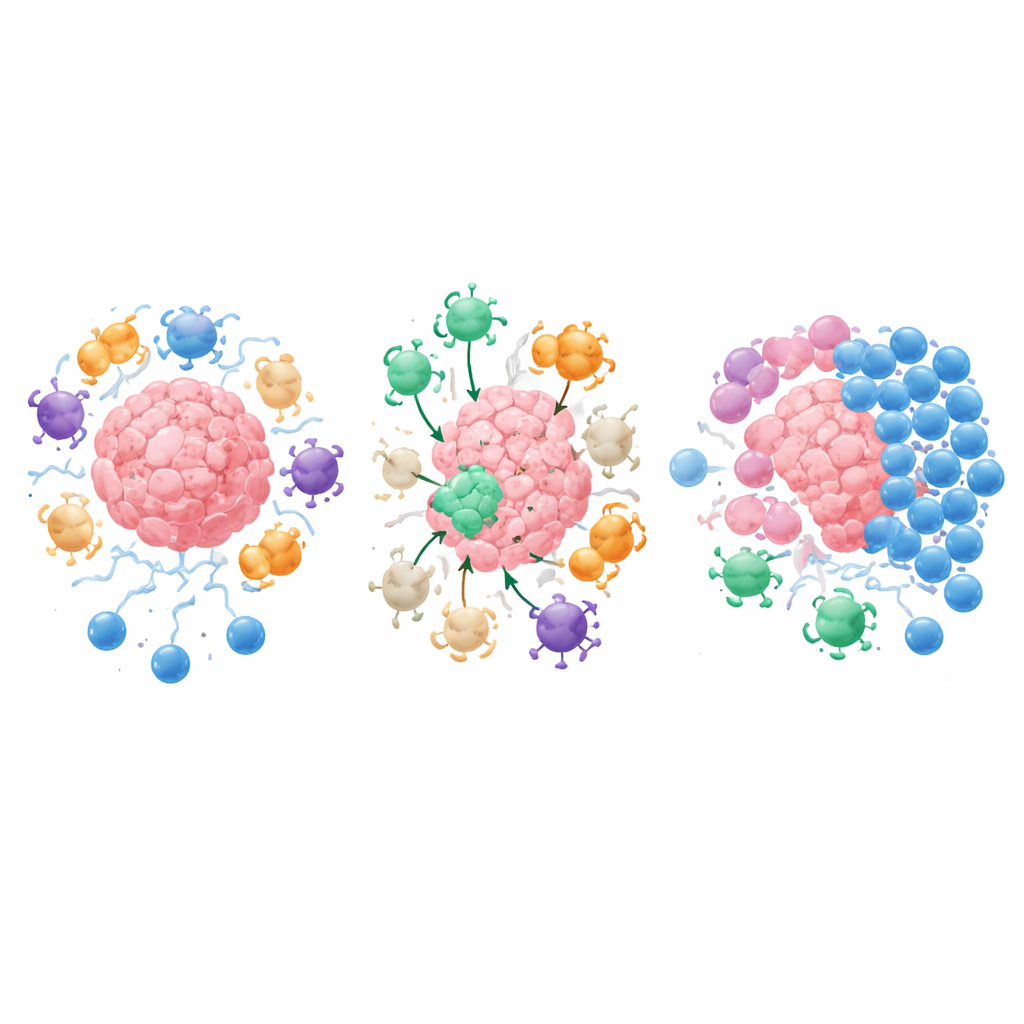
来自动物研究和早期临床试验的证据
在多种小鼠模型中,靶向IDO、PD‑L1、精氨酸酶和TGF‑β等分子的疫苗减缓了肿瘤生长,减少了免疫抑制性细胞,并增加了肿瘤内的癌细胞杀伤性T细胞。这些效应在与PD‑1检查点抑制剂联合时更为显著。早期人体试验在很大程度上呼应了这些发现:基于肽和mRNA的IMV被证明安全,并持续引发可测的针对其靶点的T细胞反应,常伴随血液和肿瘤样本中抑制性细胞数量或活性下降。一项将IDO/PD‑L1疫苗与抗‑PD‑1治疗联合的II期黑色素瘤研究报告了较高的应答率和持久的疾病控制,而一项更大规模的III期试验显示总体无进展生存期延长,受益最明显的是首次接受PD‑1阻断治疗的患者和起初PD‑L1阴性的肿瘤。
超越癌症:对感染与未来应用的展望
肿瘤使用的同样抑制策略在慢性感染及老年或体弱患者的严重急性感染中也可见到。文章认为,IMV概念——针对体内过度活跃的“刹车”进行疫苗接种——最终可能帮助清除持续性病毒或通过重塑局部免疫环境来增强老年人对常规疫苗的反应。同时也提醒,在自身免疫疾病中应谨慎,过度降低调节可能加剧针对自体的攻击。总体结论是,IMV为免疫疗法增加了新层面:它们不仅武装更多的“士兵”,更拆解了敌方的“堡垒”。与现有药物联合使用并在病程更早期介入,可能帮助更多患者的免疫系统获得对癌症及其它难治疾病的持久控制。
引用: Andersen, M.H. Immune modulatory vaccines targeting tumor microenvironment antigens: recent advances in oncology and beyond. Sig Transduct Target Ther 11, 130 (2026). https://doi.org/10.1038/s41392-026-02710-8
关键词: 肿瘤微环境, 癌症疫苗, 免疫检查点, T细胞治疗, 免疫疗法