Clear Sky Science · it
Vaccini modulanti il sistema immunitario mirati ad antigeni del microambiente tumorale: recenti progressi in oncologia e oltre
Trasformare i freni del corpo in bersagli contro il cancro
Il cancro spesso sopravvive non perché il nostro sistema immunitario sia debole, ma perché i tumori imparano a nascondersi dietro i “freni” propri del corpo che normalmente prevengono infiammazione dannosa. Questo articolo esplora un nuovo tipo di trattamento, i vaccini modulanti il sistema immunitario (IMV), che insegnano al sistema immunitario a riconoscere e attaccare proprio questi freni. Per il lettore offre uno sguardo su come i vaccini potrebbero presto essere usati non solo per prevenire infezioni, ma anche per rimodellare l’ambiente interno del corpo in modo che possa combattere meglio il cancro e, possibilmente, infezioni persistenti.
Come i tumori costruiscono un quartiere protettivo
Piuttosto che crescere come masse isolate, i tumori vivono all’interno di un complesso quartiere di cellule di supporto, vasi sanguigni e cellule immunitarie chiamato microambiente tumorale. Molte di queste cellule circostanti sono “regolatrici” il cui compito normale è calmare il sistema immunitario dopo un’infezione e prevenire l’autoimmunità. Nel cancro, tuttavia, vengono dirottate. Cellule immunitarie specializzate, cellule che formano tessuto cicatriziale e cellule vascolari cominciano a rilasciare molecole che privano le cellule immunitarie di nutrienti, le segnalano di arrestarsi o ne bloccano l’ingresso nel tumore. Insieme formano uno scudo multilivello che rende molti tumori resistenti anche ai farmaci moderni che rilasciano i freni immunitari, come gli inibitori del checkpoint PD‑1. 
Cellule T anti‑regolatorie: le guardie interne del sistema immunitario
La revisione mette in luce una scoperta inaspettata: i nostri corpi portano naturalmente piccole popolazioni di cellule T che riconoscono specificamente queste molecole soppressive e le cellule che le producono. Queste “cellule T anti‑regolatorie”, o anti‑Treg, non sono un tipo cellulare speciale ma normali cellule T helper e citotossiche i cui bersagli sono proteine come IDO, PD‑L1, arginasi‑1 e TGF‑β—attori chiave nell’attenuazione immunitaria e nella formazione di tessuto cicatriziale. Una volta attivate, le anti‑Treg possono uccidere direttamente le cellule soppressive o riprogrammarle rilasciando mediatori infiammatori. In effetti, sorvegliano i regolatori, impedendo che il sistema immunitario rimanga permanentemente in uno stato di “freno inserito”. È importante sottolineare che queste cellule si riscontrano anche in persone sane, il che suggerisce che fanno parte dell’equilibrio immunitario normale piuttosto che essere un segno di malattia.
Vaccini che mirano al rifugio del cancro, non solo alle cellule tumorali
I vaccini antitumorali tradizionali cercano di addestrare le cellule T a riconoscere marcatori presenti sulle stesse cellule tumorali. Gli IMV seguono una strada diversa: contengono brevi frammenti di proteine provenienti dalle molecole soppressive e dalle cellule di supporto nel quartiere tumorale—collettivamente chiamati antigeni del microambiente tumorale. Dopo la vaccinazione, le anti‑Treg si espandono e si dirigono verso qualsiasi cellula che esponga questi antigeni, che si tratti di una cellula cancerosa, di una cellula immunitaria o di un fibroblasto che contribuisce a costruire una cicatrice rigida ed esclusiva. Le cellule T citotossiche eliminano queste cellule, mentre le cellule T helper inondano l’area di segnali che potenziano la presentazione degli antigeni, attraggono più combattenti e ammorbidiscono le barriere tessutali rigide. Questa azione a doppio livello può trasformare un tumore “freddo”, scarsamente infiltrato, in uno “caldo”, infiammato e molto più accessibile alle altre immunoterapie. 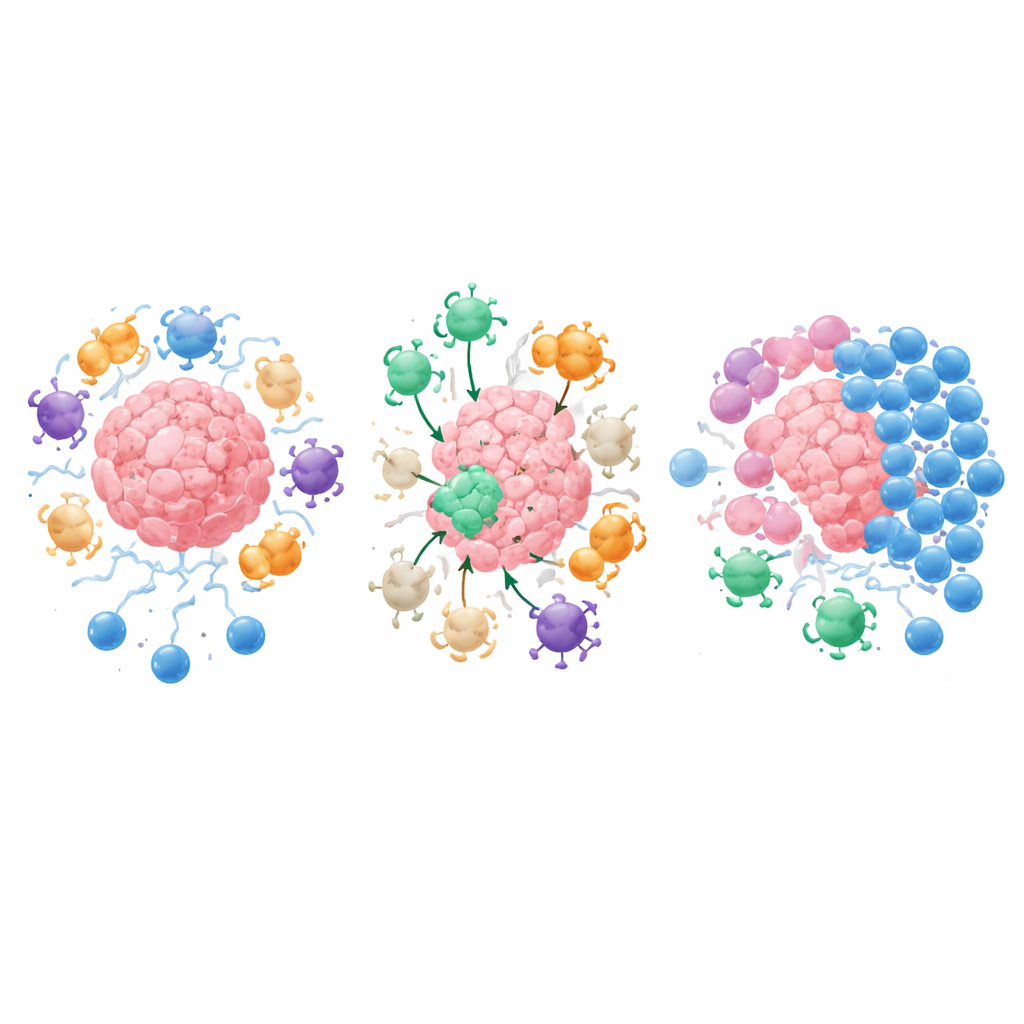
Evidenze da studi animali e prime sperimentazioni cliniche
In diversi modelli murini, vaccini che prendono di mira molecole come IDO, PD‑L1, arginasi e TGF‑β hanno rallentato la crescita tumorale, ridotto le cellule immunosoppressive e aumentato le cellule T che uccidono il cancro all’interno dei tumori. Questi effetti sono risultati ancora più forti quando combinati con farmaci anti‑PD‑1. Le prime sperimentazioni umane confermano in larga misura questi risultati: IMV basati su peptidi e su mRNA si sono dimostrati sicuri e inducono costantemente risposte misurabili delle cellule T contro i loro bersagli, spesso con una riduzione del numero o dell’attività delle cellule soppressive nel sangue e nei campioni tumorali. Uno studio di fase II sul melanoma che combinava un vaccino IDO/PD‑L1 con terapia anti‑PD‑1 ha riportato alti tassi di risposta e controllo di lunga durata, e un più ampio trial di fase III ha mostrato una sopravvivenza libera da progressione più lunga nel complesso, con il beneficio più netto nei pazienti che ricevevano per la prima volta il blocco di PD‑1 e in tumori inizialmente PD‑L1‑negativi.
Guardando oltre il cancro: infezioni e usi futuri
Gli stessi trucchi soppressivi utilizzati dai tumori compaiono anche nelle infezioni croniche e in infezioni acute gravi in pazienti anziani o fragili. L’articolo sostiene che il concetto di IMV—vaccinare contro i freni eccessivamente attivi del corpo—potrebbe alla fine aiutare a eliminare virus persistenti o potenziare le risposte ai vaccini standard negli anziani rimodellando gli ambienti immunitari locali. Allo stesso tempo avverte che è necessaria cautela nelle malattie autoimmuni, dove ridurre troppo la regolazione potrebbe peggiorare gli attacchi contro il sé. Nel complesso, la conclusione è che gli IMV aggiungono un nuovo livello all’immunoterapia: invece di armare solo più soldati, smantellano la fortezza del nemico. Usati in combinazione con farmaci esistenti e impiegati più precocemente nella malattia, potrebbero aiutare i sistemi immunitari dei pazienti a ottenere un controllo duraturo sul cancro e su altre malattie difficili da trattare.
Citazione: Andersen, M.H. Immune modulatory vaccines targeting tumor microenvironment antigens: recent advances in oncology and beyond. Sig Transduct Target Ther 11, 130 (2026). https://doi.org/10.1038/s41392-026-02710-8
Parole chiave: microambiente tumorale, vaccini antitumorali, checkpoint immunitari, terapia con cellule T, immunoterapia