Clear Sky Science · ru
Иммуно-модулирующие вакцины, нацеленные на антигены микроокружения опухоли: последние достижения в онкологии и за её пределами
Поворот «тормозов» организма в мишени при раке
Рак часто выживает не потому, что наша иммунная система слаба, а потому что опухоли научились прятаться за собственными «тормозами» организма, которые в норме предотвращают вредное воспаление. В этой статье рассматривается новый тип лечения — иммуно-модулирующие вакцины (IMV), которые обучают иммунную систему распознавать и атаковать сами эти тормозящие механизмы. Для читателя это дает представление о том, как вакцины вскоре могут применяться не только для профилактики инфекций, но и для перенастройки внутренней среды организма, чтобы лучше бороться с раком и, возможно, с упорными инфекциями.
Как опухоли строят защитное окружение
Вместо того чтобы расти как изолированные узлы, опухоли существуют внутри сложного окружения из поддерживающих клеток, сосудов и иммунных клеток, называемого микроокружением опухоли. Многие из окружающих клеток — «регуляторы», чья обычная роль заключается в том, чтобы успокаивать иммунную систему после инфекции и предотвращать аутоиммунитет. Однако при раке эти механизмы захватываются. Специализированные иммунные клетки, клетки, образующие рубцовую ткань, и клетки кровеносных сосудов начинают выделять молекулы, которые лишают иммунные клетки питательных веществ, подают сигналы к подавлению их активности или блокируют их проникновение в опухоль. Вместе они формируют многослойный щит, делающий многие опухоли устойчивыми даже к современным препаратам, снимающим тормоза иммунитета, таким как ингибиторы контрольной точки PD‑1. 
Антирегуляторные T‑клетки: внутренние надзиратели иммунной системы
В обзоре подчеркивается неожиданное открытие: в организме естественно присутствуют небольшие количества T‑клеток, которые специфически распознают эти супрессивные молекулы и клетки, их продуцирующие. Эти «антирегуляторные T‑клетки», или anti‑Treg, не представляют собой особый тип клеток, а являются обычными хелперными и цитотоксическими T‑клетками, мишенями которых оказываются белки вроде IDO, PD‑L1, аргиназы‑1 и TGF‑β — ключевые игроки в подавлении иммунитета и формировании рубцовой ткани. При активации anti‑Treg могут непосредственно уничтожать супрессивные клетки или перепрограммировать их, выделяя провоспалительные сигналы. По сути, они следят за регуляторами, не давая иммунной системе навсегда застрять в состоянии «включённых тормозов». Важно, что такие клетки обнаруживаются даже у здоровых людей, что указывает на их роль в нормальном иммунном равновесии, а не на проявление болезни.
Вакцины, нацеленные на убежище рака, а не только на сами раковые клетки
Традиционные раковые вакцины пытаются обучить T‑клетки распознавать маркеры на самих опухолевых клетках. IMV идут другим путем: они содержат короткие фрагменты белков из супрессивных молекул и поддерживающих клеток в опухолевом окружении — в совокупности называемых антигенами микроокружения опухоли. После вакцинации anti‑Treg расширяются и нацеливаются на любую клетку, демонстрирующую эти антигены, будь то раковая клетка, иммунная клетка или фибробласт, участвующий в образовании плотного, исключающего рубца. Цитотоксические T‑клетки удаляют эти клетки напрямую, тогда как хелперные T‑клетки наполняют область сигналами, повышающими презентацию антигенов, привлекающими дополнительных бойцов и смягчающими жёсткие тканевые барьеры. Это двуствольное действие может превратить «холодную», слабо инфильтрованную опухоль в «горячую», воспалённую, которая становится гораздо более доступной для других иммунных терапий. 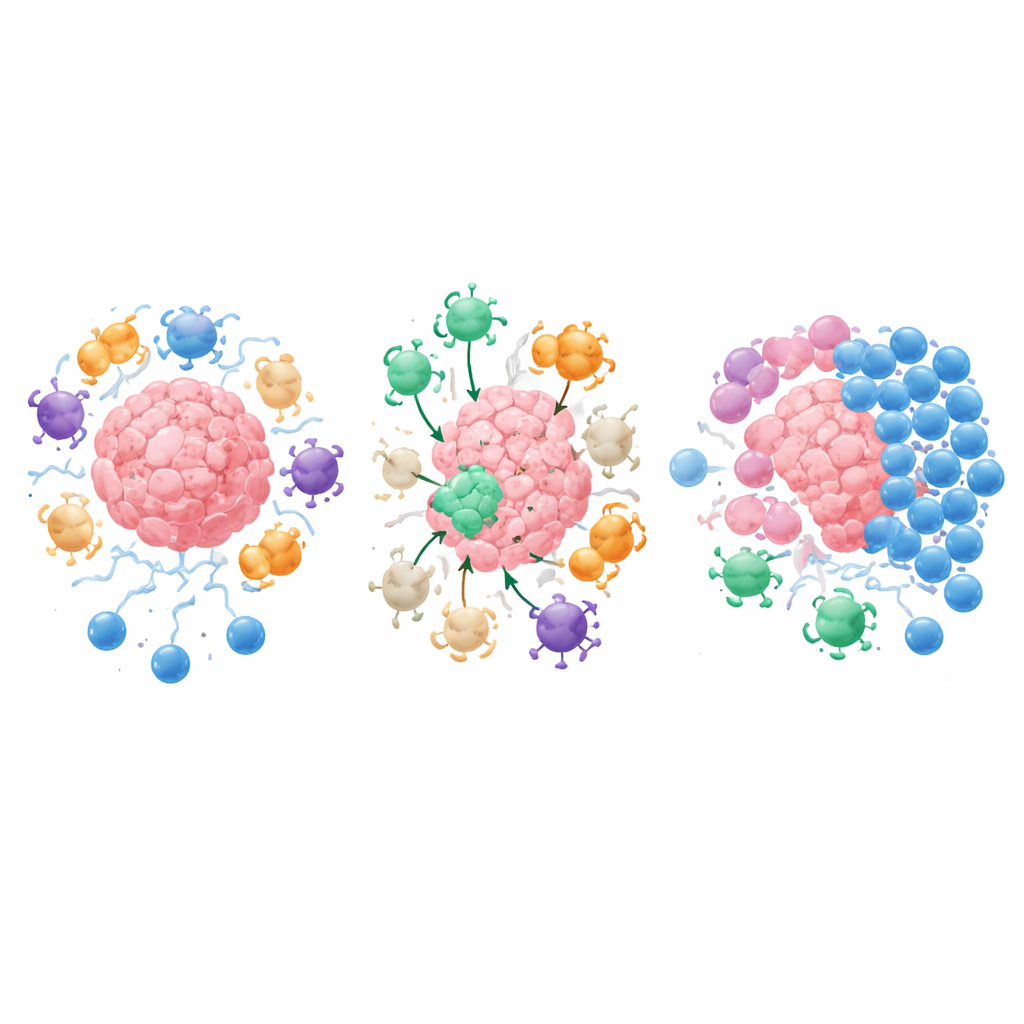
Данные из лабораторных моделей и ранних клинических испытаний
В многочисленных моделях на мышах вакцины, нацеленные на молекулы вроде IDO, PD‑L1, аргиназы и TGF‑β, замедляли рост опухолей, снижали число иммуноподавляющих клеток и увеличивали присутствие ракоубийственных T‑клеток в опухолях. Эти эффекты усиливались при сочетании с препаратами, блокирующими PD‑1. Ранние клинические испытания на людях в целом подтверждают эти результаты: пептидные и мРНК‑IMV оказались безопасными и последовательно вызывали измеримые T‑клеточные ответы против целевых антигенов, часто с уменьшением числа или активности супрессивных клеток в образцах крови и опухоли. В исследовании II фазы при меланоме, где вакцина против IDO/PD‑L1 сочеталась с антителами к PD‑1, были получены высокие показатели ответа и длительный контроль, а в более крупном исследовании III фазы зафиксировано увеличение безрецидивной выживаемости в целом, с наибольшей пользой у пациентов, впервые получавших блокаду PD‑1, и в опухолях, изначально PD‑L1‑отрицательных.
Взгляд за пределы рака: инфекции и возможные будущие применения
Те же супрессивные приёмы, которые используют опухоли, обнаруживаются и при хронических инфекциях, а также при тяжёлых острых инфекциях у пожилых или ослабленных пациентов. В статье выдвигается тезис, что концепция IMV — вакцинация против чрезмерно активных «тормозов» организма — в перспективе может помочь удалить персистирующие вирусы или усилить ответ на стандартные вакцины у пожилых за счёт перестройки локальной иммунной среды. В то же время отмечается, что следует проявлять осторожность при аутоиммунных заболеваниях, где чрезмерное снижение регуляции может усугубить самопоражающие реакции. В целом делается вывод, что IMV добавляют новый уровень к иммунотерапии: вместо того чтобы лишь вооружать больше солдат, они разрушают крепость врага. В сочетании с существующими препаратами и при применении на более ранних стадиях болезни они могут помочь собственной иммунной системе многих пациентов достичь продолжительного контроля над раком и другими трудноизлечимыми заболеваниями.
Цитирование: Andersen, M.H. Immune modulatory vaccines targeting tumor microenvironment antigens: recent advances in oncology and beyond. Sig Transduct Target Ther 11, 130 (2026). https://doi.org/10.1038/s41392-026-02710-8
Ключевые слова: микроокружение опухоли, раковые вакцины, иммунные контрольные точки, Т-клеточная терапия, иммунотерапия