Clear Sky Science · ru
Мульти-энтеробактерии, подавляющие опухоль, усиливают эффективность анти-PD-1/PD-L1 при колоректальном раке с микросателлитной стабильностью
Почему бактерии в вашем кишечнике важны для лечения рака толстой кишки
Иммунотерапия изменила подход к лечению некоторых видов рака, но для большинства людей с распространённой формой колоректального (толстокишечного) рака эти препараты всё ещё работают недостаточно эффективно. В этом исследовании проверяется простая, но мощная идея: можно ли усилить противоопухолевый иммунный ответ организма, целенаправленно перестроив бактерии, обитающие в кишечнике, с помощью подобранной смеси пробиотиков, чтобы стандартная иммунотерапия стала значительно эффективнее?
Трудно поддающийся лечению тип рака толстой кишки
Колоректальный рак — одна из ведущих причин смерти от рака в мире. Группа препаратов, называемых ингибиторами контрольных точек иммунитета, помогает иммунной системе распознавать и атаковать опухоли и оказалась очень успешной при некоторых видах рака, таких как меланома и рак лёгких. Однако при раке толстой кишки лишь небольшая часть пациентов с опухолями, имеющими специфическую генетическую особенность — микросателлитную нестабильность, получает значительную пользу от этих препаратов. У большинства пациентов опухоли микросателлитно-стабильны и обычно плохо реагируют. Поиск способов «разбудить» иммунную систему в этих устойчивых опухолях — одна из ключевых задач онкологии.
Индивидуальная команда пробиотиков, созданная для борьбы
Исследователи разработали коктейль пробиотиков, названный Tumor-Suppressing Multi-Enterobacteria (TSME), состоящий из девяти известных, пищевых штаммов Bifidobacterium, Lactobacillus и Streptococcus. Штаммы были выбраны потому, что они выживают при прохождении через агрессивную среду желудка, часто встречаются у здоровых людей и есть данные об их поддерживающем влиянии на иммунитет или замедлении роста опухолей. На мышах с имплантированными микросателлитно-стабильными колоректальными опухолями команда сравнивала несколько вариантов лечения: только пробиотики, только препараты иммунотерапии, блокирующие PD-1 или PD-L1, и комбинацию пробиотиков с иммунотерапией.
Сильнее контроль опухоли и больше «солдат» иммунной системы
Когда мышам давали одновременно TSME и препараты против PD-1 или PD-L1, их опухоли росли значительно медленнее, чем у животных, получавших только препараты. Мыши сохраняли здоровую массу тела, что указывает на хорошую переносимость пробиотической смеси. Внутри опухолей комбинированная терапия привлекла значительно больше CD8+ T-клеток — «киллерных» иммунных клеток, способных напрямую уничтожать раковые клетки — по сравнению с одной лишь иммунотерапией. Одновременно анализы крови и тканей показали более благоприятный баланс сигнальных белков — цитокинов: вредные провоспалительные молекулы, такие как IL-1β, IL-6, IL-17 и TNF-α, снизились, тогда как IFN-γ, поддерживающий противоопухолевую активность, увеличился. В совокупности эти изменения указывают на переход опухолей из иммунно-бедного «холодного» состояния в более активное «горячее» состояние, лучше реагирующее на блокаду контрольных точек.
Перестройка микробного окружения
Учёные также изучили, как смесь пробиотиков изменила саму экосистему кишечника. С помощью генетического секвенирования бактериальной ДНК из кала мышей они обнаружили, что сочетание TSME с терапией anti-PD-L1 сформировало отличное и более сбалансированное микробное сообщество по сравнению с контрольными животными или теми, кто получал только иммунотерапию. Важно, что в группе с комбинацией наблюдались повышенные уровни таких бактерий, как Akkermansia и Alistipes, которые в других исследованиях связывали с лучшим метаболизмом, более прочной барьерной функцией кишечника и улучшенными ответами на противораковую иммунотерапию. Вычислительный анализ предполагал, что новый микробный состав ассоциирован с функциями и путями, которые могут поддерживать более эффективный иммунный ответ против опухолей.
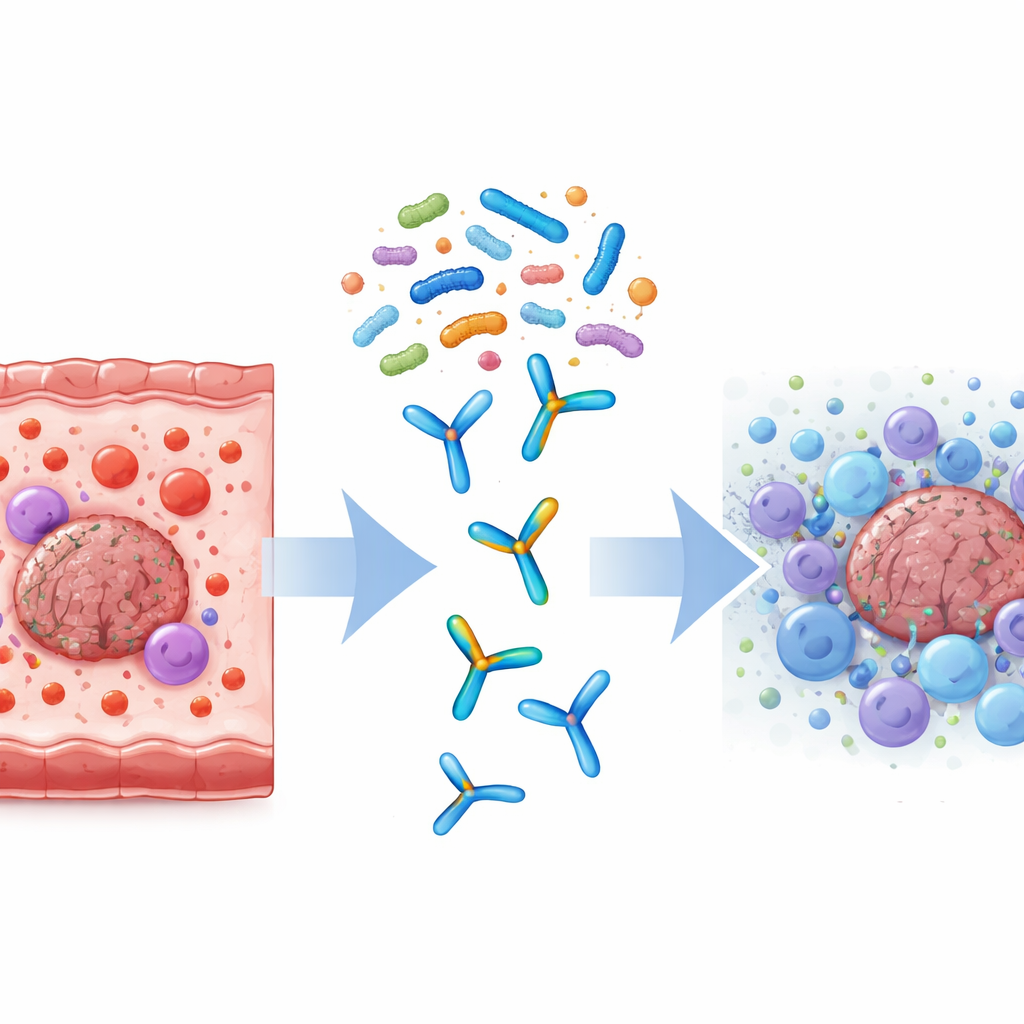
Включение ключевых иммунных путей внутри опухоли
Чтобы выяснить, что происходило внутри опухолевых клеток и их окружения, команда измерила активность генов в опухолевой ткани с помощью РНК-секвенирования. По сравнению с одной лишь иммунотерапией, опухоли мышей, леченных одновременно TSME и anti-PD-L1, продемонстрировали сотни генов с повышенной или пониженной экспрессией, особенно тех, которые вовлечены в иммунные ответы. Были более активны важные сигнальные маршруты, включая сигналы TNF, взаимодействия цитокин–рецептор и путь JAK–STAT. Несколько генов, связанных с активацией иммунных клеток и гибелью опухолевых клеток, были усилены, что поддерживает идею о том, что перестройка кишечной микробиоты помогает перепрограммировать опухолевое окружение в более уязвимое для иммунной атаки.
Что это может значить для будущей онкологической помощи
Эта работа, проведённая на мышах, указывает, что тщательно подобранный пробиотический коктейль может сделать упорные опухоли толстой кишки значительно более чувствительными к существующим препаратам иммунотерапии за счёт как восстановления баланса кишечной микробиоты, так и перенастройки иммунной активности в и вокруг опухоли. Хотя необходимы дополнительные исследования и клинические испытания, прежде чем этот подход можно будет применять у пациентов, исследование указывает на будущее, где простые, безопасные бактериальные смеси станут частью персонализированных планов лечения рака — помогая иммунной системе распознавать и уничтожать опухоли, ранее устойчивые к некоторым из наших самых перспективных препаратов.
Цитирование: Su, X., Jin, J., Huang, Y. et al. Tumor-suppressing multi-enterobacteria enhance the anti-PD-1/PD-L1 efficacy in microsatellite stable colorectal cancer. Sci Rep 16, 14069 (2026). https://doi.org/10.1038/s41598-026-44494-5
Ключевые слова: колоректальный рак, иммунотерапия, микробиом кишечника, пробиотики, PD-1 PD-L1