Clear Sky Science · pl
Wieloszczepowe enterobakterie hamujące nowotwory zwiększają skuteczność anty-PD-1/PD-L1 w rakach jelita grubego z stabilnością mikrosatelitarną
Dlaczego bakterie jelitowe mają znaczenie w leczeniu raka jelita
Immunoterapia zrewolucjonizowała opiekę nad niektórymi nowotworami, ale u większości osób z powszechną postacią raka jelita grubego te leki wciąż działają słabo. W badaniu tym rozważono prostą, lecz silną ideę: czy można wzmocnić przeciwnowotworową reakcję immunologiczną organizmu przez celowe przekształcenie bakterii zamieszkujących jelito za pomocą dobranej mieszanki probiotyków, tak aby standardowa immunoterapia stała się znacznie bardziej skuteczna?
Trudny do leczenia typ raka jelita
Rak jelita grubego jest jedną z głównych przyczyn zgonów z powodu raka na świecie. Grupa leków zwana inhibitorami punktów kontrolnych układu odpornościowego pomaga układowi immunologicznemu rozpoznawać i atakować guzy i odniosła duży sukces w niektórych nowotworach, takich jak czerniak czy rak płuca. W raku jelita jednak tylko niewielka podgrupa pacjentów, których guzy mają określoną cechę genetyczną zwaną niestabilnością mikrosatelitarną, odnosi duże korzyści z tych leków. Większość pacjentów ma guzy ze stabilnością mikrosatelitarną, które zazwyczaj słabo odpowiadają na terapię. Znalezienie sposobów „obudzenia” układu odpornościowego w tych opornych guzach jest dużym wyzwaniem w onkologii.
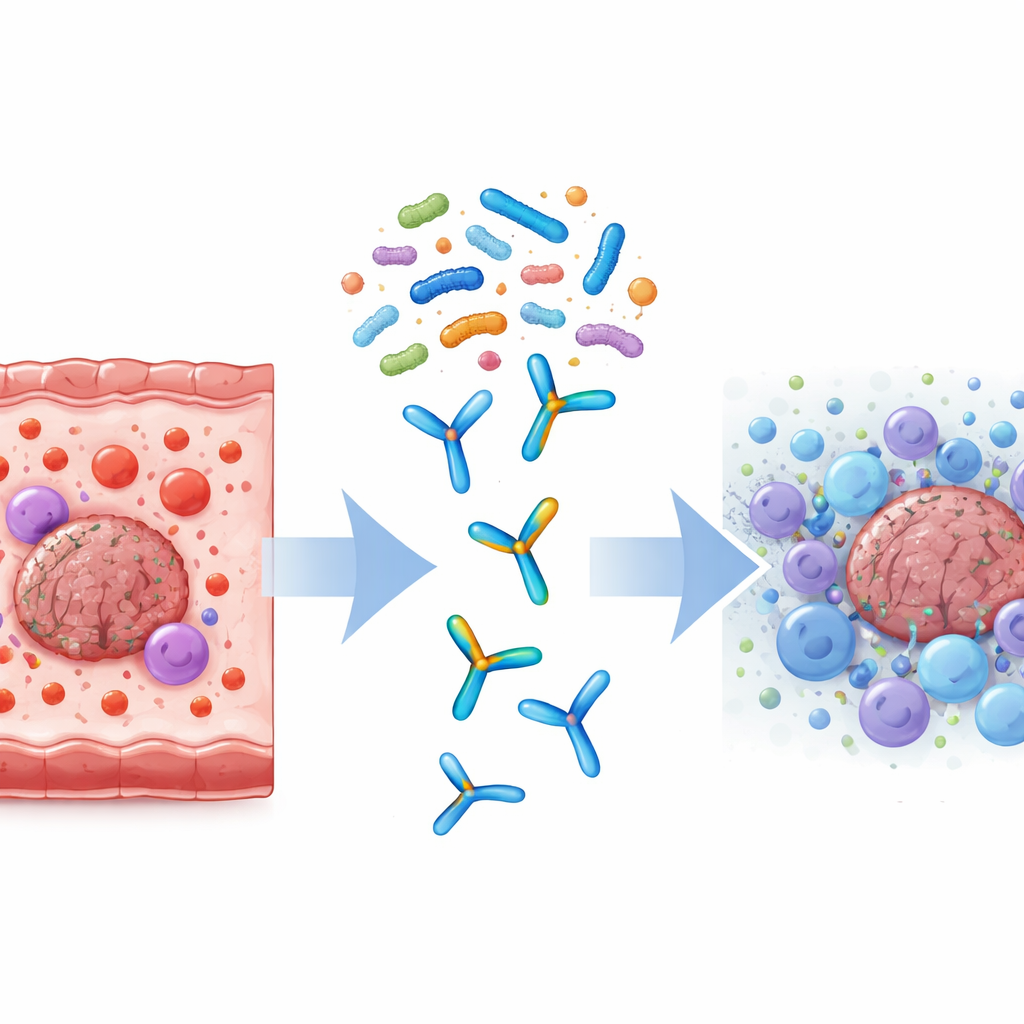
Dedykowany zespół probiotyczny zaprojektowany do walki
Naukowcy stworzyli koktajl probiotyczny nazwany Tumor-Suppressing Multi-Enterobacteria (TSME), złożony z dziewięciu dobrze znanych, spożywczych szczepów Bifidobacterium, Lactobacillus i Streptococcus. Szczepy te wybrano, ponieważ potrafią przetrwać trudną podróż przez żołądek, są powszechnie spotykane u zdrowych osób i istnieją dowody, że wspierają zdrowie układu odpornościowego lub spowalniają wzrost nowotworu. U myszy wszczepionych guzami jelita grubego o stabilności mikrosatelitarnej zespół porównał kilka terapii: same probiotyki, leki immunoterapeutyczne blokujące PD-1 lub PD-L1 oraz kombinację probiotyków z immunoterapią.
Silniejsza kontrola guza i więcej „żołnierzy” odporności
Gdy myszy otrzymywały zarówno TSME, jak i leki anty-PD-1 lub anty-PD-L1, ich guzy rosły znacznie wolniej niż u zwierząt leczonych samymi lekami. Myszy utrzymywały zdrową masę ciała, co sugeruje, że mieszanka probiotyczna była dobrze tolerowana. W obrębie guzów terapia skojarzona przyciągała znacznie więcej komórek CD8+—„zabójczych” komórek odpornościowych, które mogą bezpośrednio niszczyć komórki nowotworowe—niż sama immunoterapia. Jednocześnie badania krwi i analizy tkanek wykazały zdrowszą równowagę białek sygnalizacyjnych zwanych cytokinami: zmniejszyły się szkodliwe, prozapalne cząsteczki takie jak IL-1β, IL-6, IL-17 i TNF-α, podczas gdy wzrosło IFN-γ, które wspiera aktywność antynowotworową. Te zmiany razem wskazują, że guzy przeszły ze stanu ubogiego w komórki odpornościowe, „zimnego”, do bardziej aktywnego, „gorącego” stanu, który lepiej reaguje na blokadę punktów kontrolnych.
Przebudowa mikrobiologicznego sąsiedztwa
Naukowcy zbadali także, jak mieszanka probiotyczna zmieniła sam ekosystem jelitowy. Przy użyciu sekwencjonowania DNA bakterii z kału myszy stwierdzono, że połączenie TSME z terapią anty-PD-L1 dało wyraźnie odmienną i bardziej zrównoważoną społeczność mikrobiologiczną w porównaniu z grupami kontrolnymi lub otrzymującymi samą immunoterapię. Co istotne, w grupie skojarzonej stwierdzono wyższy poziom bakterii takich jak Akkermansia i Alistipes, które w innych badaniach wiązano z lepszym metabolizmem, silniejszą funkcją bariery jelitowej i poprawioną odpowiedzią na immunoterapię przeciwnowotworową. Analizy obliczeniowe sugerowały, że nowy skład mikrobioty związany był z funkcjami i szlakami metabolicznymi, które mogą wspierać skuteczniejszą odpowiedź immunologiczną przeciw guzom.
Włączenie kluczowych szlaków odpornościowych wewnątrz guza
Aby zobaczyć, co działo się wewnątrz komórek guza i ich otoczenia, zespół zmierzył aktywność genów w tkance guza przy użyciu sekwencjonowania RNA. W porównaniu z samą immunoterapią, guzy od myszy leczonych zarówno TSME, jak i anty-PD-L1 wykazywały setki genów w górę lub w dół, szczególnie tych zaangażowanych w odpowiedzi immunologiczne. Ważne szlaki komunikacyjne, w tym sygnalizacja TNF, interakcje cytokin–receptorów oraz szlak JAK–STAT, były bardziej aktywne. Kilka genów związanych z aktywacją komórek odpornościowych i śmiercią komórek nowotworowych zostało wzmocnionych, co wspiera hipotezę, że przekształcenie bakterii jelitowych pomaga przeprogramować środowisko guza na bardziej podatne na atak immunologiczny.
Co to może znaczyć dla przyszłej opieki onkologicznej
Prace te, przeprowadzone na myszach, sugerują, że starannie zaprojektowana mieszanka probiotyczna może uczynić oporne guzy jelita grubego znacznie bardziej wrażliwymi na istniejące leki immunoterapeutyczne poprzez zarówno przywrócenie równowagi bakterii jelitowych, jak i przestawienie aktywności immunologicznej w obrębie i wokół guza. Chociaż przed zastosowaniem tego podejścia u pacjentów potrzebne są dalsze badania i próby kliniczne, badanie wskazuje na przyszłość, w której proste, bezpieczne mieszanki bakterii staną się elementem spersonalizowanych planów leczenia raka—pomagając układowi odpornościowemu rozpoznawać i usuwać guzy, które wcześniej opierały się niektórym z naszych najbardziej obiecujących leków.
Cytowanie: Su, X., Jin, J., Huang, Y. et al. Tumor-suppressing multi-enterobacteria enhance the anti-PD-1/PD-L1 efficacy in microsatellite stable colorectal cancer. Sci Rep 16, 14069 (2026). https://doi.org/10.1038/s41598-026-44494-5
Słowa kluczowe: rak jelita grubego, immunoterapia, mikrobiom jelitowy, probiotyki, PD-1 PD-L1