Clear Sky Science · es
Multiples enterobacterias supresoras de tumores aumentan la eficacia anti-PD-1/PD-L1 en el cáncer colorrectal con estabilidad de microsatélites
Por qué importan tus bacterias intestinales en el tratamiento del cáncer de colon
La inmunoterapia ha transformado el tratamiento de algunos tumores, pero para la mayoría de las personas con la forma más común de cáncer colorrectal estos fármacos siguen siendo poco eficaces. Este estudio explora una idea simple pero potente: ¿podemos potenciar la respuesta inmune antitumoral del organismo remodelando deliberadamente las bacterias que habitan el intestino mediante una mezcla diseñada de probióticos, de modo que la inmunoterapia estándar sea mucho más efectiva?
Un tipo de cáncer de colon difícil de tratar
El cáncer colorrectal es una de las principales causas de muerte por cáncer en todo el mundo. Un grupo de fármacos llamados inhibidores de puntos de control inmunitarios ayuda al sistema inmune a reconocer y atacar los tumores y ha tenido mucho éxito en algunos cánceres como el melanoma y el de pulmón. En el cáncer de colon, sin embargo, solo un pequeño subgrupo de pacientes cuyos tumores presentan una característica genética concreta llamada inestabilidad de microsatélites se beneficia de forma notable de estos fármacos. La mayoría de los pacientes tienen tumores con microsatélites estables, que suelen responder mal. Encontrar maneras de “despertar” el sistema inmune en estos tumores resistentes es un reto importante en oncología.
Un equipo probiótico a medida diseñado para la batalla
Los investigadores crearon un cóctel probiótico llamado Tumor-Suppressing Multi-Enterobacteria (TSME), compuesto por nueve cepas conocidas y aptas para el consumo de Bifidobacterium, Lactobacillus y Streptococcus. Estas cepas se eligieron porque resisten el duro tránsito por el estómago, están comúnmente presentes en personas sanas y hay evidencia de que apoyan la salud inmune o ralentizan el crecimiento tumoral. En ratones con tumores colorrectales con microsatélites estables, el equipo comparó varios tratamientos: probióticos solos, fármacos de inmunoterapia que bloquean PD-1 o PD-L1 solos, o la combinación de probióticos más inmunoterapia.
Mayor control tumoral y más soldados inmunitarios
Cuando los ratones recibieron tanto TSME como fármacos anti-PD-1 o anti-PD-L1, sus tumores crecieron mucho más despacio que en animales tratados solo con los fármacos. Los ratones mantuvieron un peso corporal saludable, lo que sugiere que la mezcla probiótica fue bien tolerada. Dentro de los tumores, el tratamiento combinado atrajo muchas más células CD8+—las células inmunitarias “asesinas” que pueden destruir directamente las células cancerosas—que la inmunoterapia sola. Al mismo tiempo, análisis de sangre y de tejidos mostraron un equilibrio más sano de proteínas señalizadoras llamadas citoquinas: disminuyeron moléculas proinflamatorias perjudiciales como IL-1β, IL-6, IL-17 y TNF-α, mientras que aumentó IFN-γ, que favorece la actividad antitumoral. En conjunto, estos cambios indican que los tumores pasaron de un estado inmune pobre, “frío”, a otro más activo, “caliente”, que responde mejor al bloqueo de puntos de control.
Remodelando el vecindario microbiano
Los científicos también examinaron cómo la mezcla probiótica cambió el propio ecosistema intestinal. Mediante secuenciación genética del ADN bacteriano en heces de ratón, hallaron que la combinación de TSME con la terapia anti-PD-L1 produjo una comunidad microbiana distinta y más equilibrada en comparación con animales de control o con aquellos que recibieron solo inmunoterapia. Cabe destacar que el grupo combinado presentó niveles más altos de bacterias como Akkermansia y Alistipes, que en otros estudios se han vinculado a mejor metabolismo, mayor integridad de la barrera intestinal y respuestas mejoradas a la inmunoterapia contra el cáncer. El análisis computacional sugirió que la nueva composición microbiana se asoció con funciones y vías que pueden favorecer una respuesta inmune más eficaz contra los tumores.
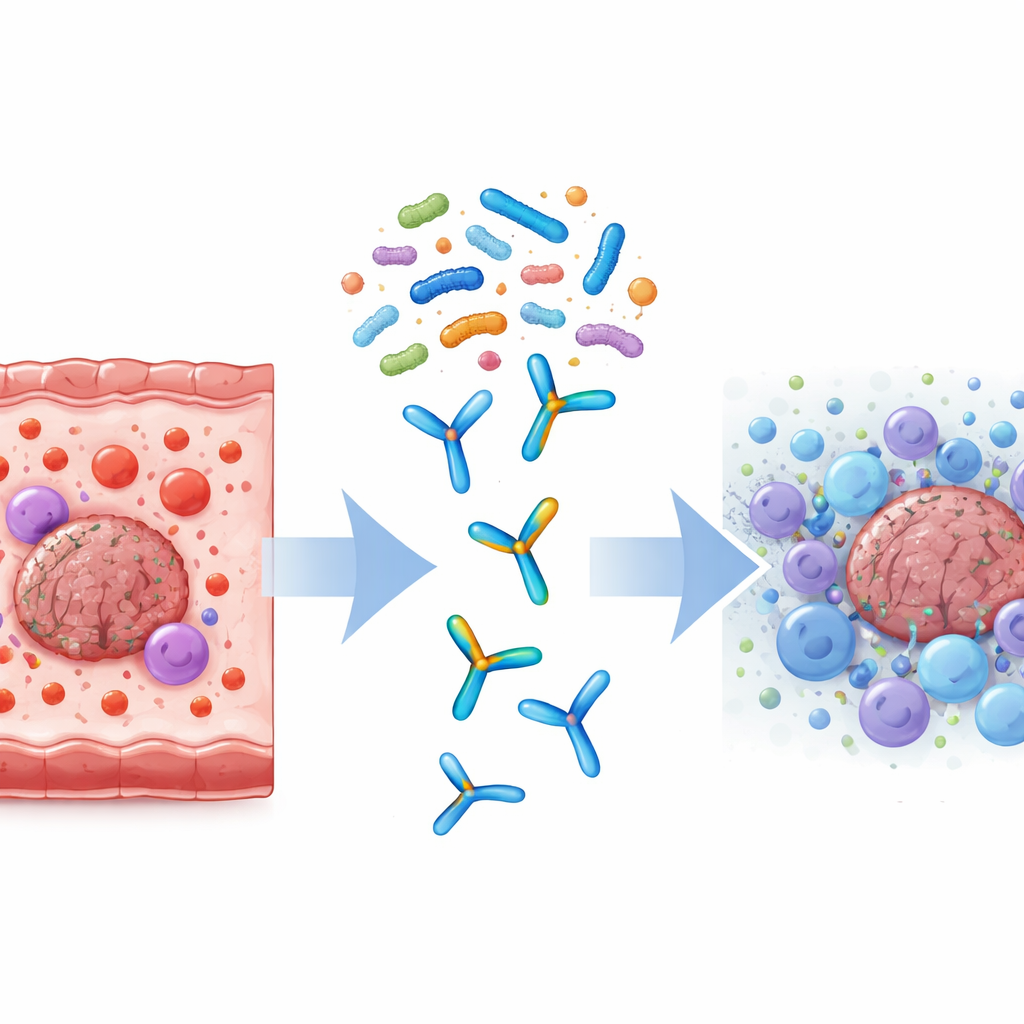
Activación de vías inmunes clave dentro del tumor
Para ver qué ocurría dentro de las células tumorales y su entorno, el equipo midió la actividad génica en tejido tumoral mediante secuenciación de ARN. En comparación con la inmunoterapia sola, los tumores de ratones tratados con TSME y anti-PD-L1 mostraron cientos de genes regulados al alza o a la baja, especialmente los implicados en respuestas inmunes. Rutas de comunicación importantes, incluidas la señalización de TNF, las interacciones citoquina–receptor y la vía JAK–STAT, estaban más activas. Varios genes vinculados con la activación de células inmunes y la muerte de células tumorales se vieron potenciados, lo que respalda la idea de que remodelar las bacterias intestinales ayuda a reprogramar el microambiente tumoral hacia uno más vulnerable al ataque inmune.
Qué podría significar esto para la atención del cáncer en el futuro
Este trabajo, realizado en ratones, sugiere que una mezcla probiótica cuidadosamente diseñada puede hacer que tumores de colon resistentes sean mucho más sensibles a fármacos de inmunoterapia existentes, tanto reequilibrando las bacterias intestinales como reconfigurando la actividad inmune dentro y alrededor del tumor. Aunque hacen falta más estudios y ensayos clínicos antes de que este enfoque pueda usarse en pacientes, el estudio apunta a un futuro en el que mezclas bacterianas simples y seguras formen parte de planes de tratamiento oncológico personalizados—ayudando al sistema inmune a reconocer y eliminar tumores que hasta ahora resistían algunos de nuestros fármacos más prometedores.
Cita: Su, X., Jin, J., Huang, Y. et al. Tumor-suppressing multi-enterobacteria enhance the anti-PD-1/PD-L1 efficacy in microsatellite stable colorectal cancer. Sci Rep 16, 14069 (2026). https://doi.org/10.1038/s41598-026-44494-5
Palabras clave: cáncer colorrectal, inmunoterapia, microbioma intestinal, probióticos, PD-1 PD-L1