Clear Sky Science · nl
Tumor-remmende multienterobacteriën versterken de effectiviteit van anti-PD-1/PD-L1 bij microsatellair stabiele colorectale kanker
Waarom uw darmbacteriën belangrijk zijn voor de behandeling van dikkedarmkanker
Immunotherapie heeft de behandeling van sommige kankers veranderd, maar voor de meeste mensen met een veelvoorkomende vorm van colorectale (dikke-darm) kanker werken deze geneesmiddelen nog steeds niet goed. Deze studie onderzoekt een eenvoudig maar krachtig idee: kunnen we de immuunrespons tegen kanker versterken door de bacteriën in de darm doelbewust te hervormen met een op maat samengestelde mix probiotica, zodat standaardimmunotherapie veel effectiever wordt?
Een moeilijk te behandelen type dikkedarmkanker
Colorectale kanker is een van de belangrijkste doodsoorzaken door kanker wereldwijd. Een groep geneesmiddelen, zogenoemde remmers van immuuncheckpoints, helpt het immuunsysteem tumoren te herkennen en aan te vallen en is zeer succesvol geweest bij sommige kankers zoals melanomen en longkanker. Bij dikkedarmkanker profiteert echter slechts een kleine groep patiënten van deze middelen: die met tumoren met een specifieke genetische eigenschap genaamd microsatellietinstabiliteit. De meeste patiënten hebben microsatelliet-stabiele tumoren die doorgaans slecht reageren. Manieren vinden om het immuunsysteem in deze resistente tumoren te "wekken" is een belangrijke uitdaging in de oncologie.
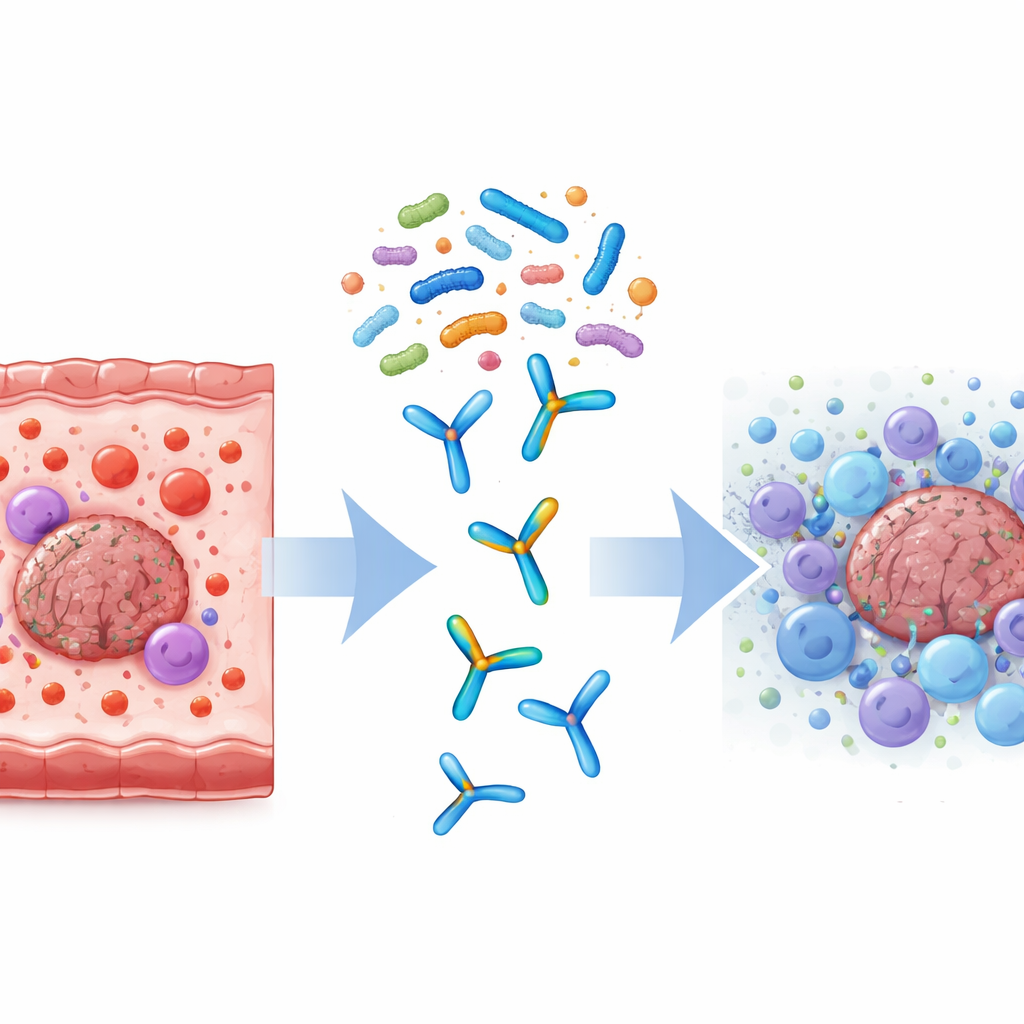
Een op maat gemaakt probioticateam voor de strijd
De onderzoekers maakten een probiotica-cocktail genaamd Tumor-Suppressing Multi-Enterobacteria (TSME), samengesteld uit negen bekende, voedselveilige stammen van Bifidobacterium, Lactobacillus en Streptococcus. Deze stammen werden gekozen omdat ze de zware passage door de maag kunnen doorstaan, vaak voorkomen bij gezonde mensen en er aanwijzingen zijn dat ze de immuungezondheid ondersteunen of de tumorgroei vertragen. Bij muizen met geïmplanteerde microsatelliet-stabiele colorectale tumoren vergeleek het team verschillende behandelingen: alleen probiotica, alleen immunotherapie die PD-1 of PD-L1 blokkeert, of de combinatie van probiotica plus immunotherapie.
Sterkere tumorgroepscontrole en meer immuunsoldaten
Wanneer muizen zowel TSME als anti-PD-1 of anti-PD-L1 kregen, groeiden hun tumoren veel langzamer dan bij dieren die alleen de geneesmiddelen kregen. De muizen hielden een gezond lichaamsgewicht, wat suggereert dat de probiotische mix goed werd verdragen. In de tumoren trok de combinatietherapie veel meer CD8+ T-cellen aan—de "killer"-immuuncellen die kankercellen rechtstreeks kunnen vernietigen—dan immunotherapie alleen. Tegelijkertijd lieten bloedtesten en weefselanalyse een gezondere balans van signaalmoleculen, cytokinen, zien: schadelijke pro-inflammatoire moleculen zoals IL-1β, IL-6, IL-17 en TNF-α namen af, terwijl IFN-γ, dat anti-tumoractiviteit ondersteunt, toenam. Gezamenlijk wijzen deze veranderingen erop dat de tumoren zijn verschoven van een immuunarme, "koude" toestand naar een actievere, "hete" toestand die beter reageert op checkpointblokkade.
Hervorming van het microbiële buurtgebied
De wetenschappers onderzochten ook hoe de probiotische mix het darmecosysteem zelf veranderde. Met genetische sequencing van bacterieel DNA uit muizenfaeces vonden ze dat de combinatie van TSME met anti-PD-L1-therapie een onderscheidende en meer evenwichtige microbiële gemeenschap opleverde vergeleken met controledieren of dieren die alleen immunotherapie kregen. Opmerkelijk was dat de combinatiegroep hogere niveaus had van bacteriën zoals Akkermansia en Alistipes, die in andere studies zijn gekoppeld aan betere stofwisseling, sterkere darmbarrièrefunctie en verbeterde reacties op kankerimmunotherapie. Computationele analyse suggereerde dat de nieuwe microbiële samenstelling geassocieerd was met functies en routes die een effectievere immuunrespons tegen tumoren kunnen ondersteunen.
Belangrijke immuunroutes binnen de tumor inschakelen
Om te zien wat er binnen de tumorcellen en hun omgeving gebeurde, maten de onderzoekers de genactiviteit in tumorweefsel met RNA-sequencing. Vergeleken met alleen immunotherapie lieten tumoren van muizen die zowel TSME als anti-PD-L1 kregen honderden genen zien die naar boven of naar beneden waren bijgeregeld, vooral die betrokken bij immuunreacties. Belangrijke communicatiepaden, waaronder TNF-signaaltransductie, cytokine–receptorinteracties en de JAK–STAT-route, waren actiever. Meerdere genen die verband houden met activatie van immuuncellen en celdood van tumoren werden versterkt, wat het idee ondersteunt dat het hervormen van darmbacteriën het tumormilieu kan herprogrammeren tot een toestand die kwetsbaarder is voor immuunaanval.
Wat dit kan betekenen voor toekomstige kankerzorg
Dit werk, uitgevoerd in muizen, suggereert dat een zorgvuldig ontworpen probiotische mix hardnekkige dikkedarmtumoren veel gevoeliger kan maken voor bestaande immunotherapieën, door zowel de darmbacteriën te herbalanceren als de immuunactiviteit in en rond de tumor te herbedraden. Hoewel meer onderzoek en klinische trials nodig zijn voordat deze aanpak bij patiënten kan worden toegepast, wijst de studie op een toekomst waarin eenvoudige, veilige bacteriële blends deel uitmaken van gepersonaliseerde kankerbehandelplannen—en het immuunsysteem helpen tumoren te herkennen en op te ruimen die eerder weerstand boden tegen enkele van onze veelbelovende geneesmiddelen.
Bronvermelding: Su, X., Jin, J., Huang, Y. et al. Tumor-suppressing multi-enterobacteria enhance the anti-PD-1/PD-L1 efficacy in microsatellite stable colorectal cancer. Sci Rep 16, 14069 (2026). https://doi.org/10.1038/s41598-026-44494-5
Trefwoorden: dikke-darmkanker, immunotherapie, darmmicrobioom, probiotica, PD-1 PD-L1