Clear Sky Science · pt
Terapia combinada de células-tronco mesenquimais e metformina modula vias macromoleculares chave na fibrose pulmonar com base em evidências da metabolômica não direcionada
Por que os pulmões com cicatrizes importam
A fibrose pulmonar idiopática é uma doença pulmonar implacável na qual o tecido pulmonar normal e esponjoso é lentamente substituído por uma cicatriz rígida. As pessoas passam a ter dificuldade para respirar, e os medicamentos atuais em sua maioria apenas retardam o declínio, em vez de reparar verdadeiramente o dano. Este estudo em ratos explora uma ideia nova: emparelhar um medicamento comum para diabetes, a metformina, com células vivas de reparo chamadas células-tronco mesenquimais para verificar se, juntas, elas podem tanto amolecer a cicatriz pulmonar quanto reajustar a química corporal perturbada.
Cicatrizes nos pulmões
Na fibrose pulmonar idiopática, os pequenos alvéolos dos pulmões tornam-se espessados e distorcidos à medida que camadas de colágeno e outras fibras se acumulam. O gatilho exato é desconhecido, mas lesões repetidas nas células que revestem os alvéolos e uma cicatrização defeituosa impulsionam um ciclo vicioso de inflamação, ativação excessiva de células formadoras de cicatriz e perda da estrutura pulmonar normal. A sobrevida após o diagnóstico costuma ser de apenas alguns anos. Os fármacos existentes aprovados para essa condição podem desacelerar novas cicatrizações, mas raramente reverter tecidos já danificados, por isso os pesquisadores buscam tratamentos que possam tanto acalmar a doença quanto ajudar os pulmões a se reconstruírem.
Dois auxiliares: um remédio para diabetes e células de reparo
A metformina é mais conhecida como um comprimido seguro e barato para diabetes tipo 2, no qual ajuda as células a lidar com a energia de forma mais eficiente. Trabalhos recentes em laboratório sugerem que ela também pode converter células formadoras de cicatriz no pulmão para um estado menos prejudicial. As células-tronco mesenquimais, que podem ser obtidas de tecidos como gordura ou medula óssea, migram para órgãos lesionados e liberam moléculas que atenuam a inflamação e sustentam a reparação tecidual. Como essas duas terapias atuam de maneiras distintas — uma reprogramando o metabolismo celular, a outra acalmando reações imunes e promovendo a cura — os autores raciocinaram que usá-las juntas poderia oferecer um benefício mais forte e mais completo do que cada uma isoladamente.
Testando a combinação em ratos
Para explorar essa ideia, a equipe usou um modelo padrão de fibrose pulmonar em ratos, no qual um quimioterápico, a bleomicina, é colocado diretamente na traqueia para desencadear cicatrização pulmonar. Após o desenvolvimento da fibrose, os animais receberam metformina, células-tronco, ambos os tratamentos juntos ou nenhum tratamento. Os pesquisadores examinaram cortes finos do tecido pulmonar ao microscópio e também mediram centenas de pequenas moléculas no sangue e em amostras de pulmão usando uma técnica avançada de química chamada metabolômica não direcionada. Isso permitiu ver não apenas se a cicatriz melhorou, mas também como a química interna do organismo mudou com cada tratamento.
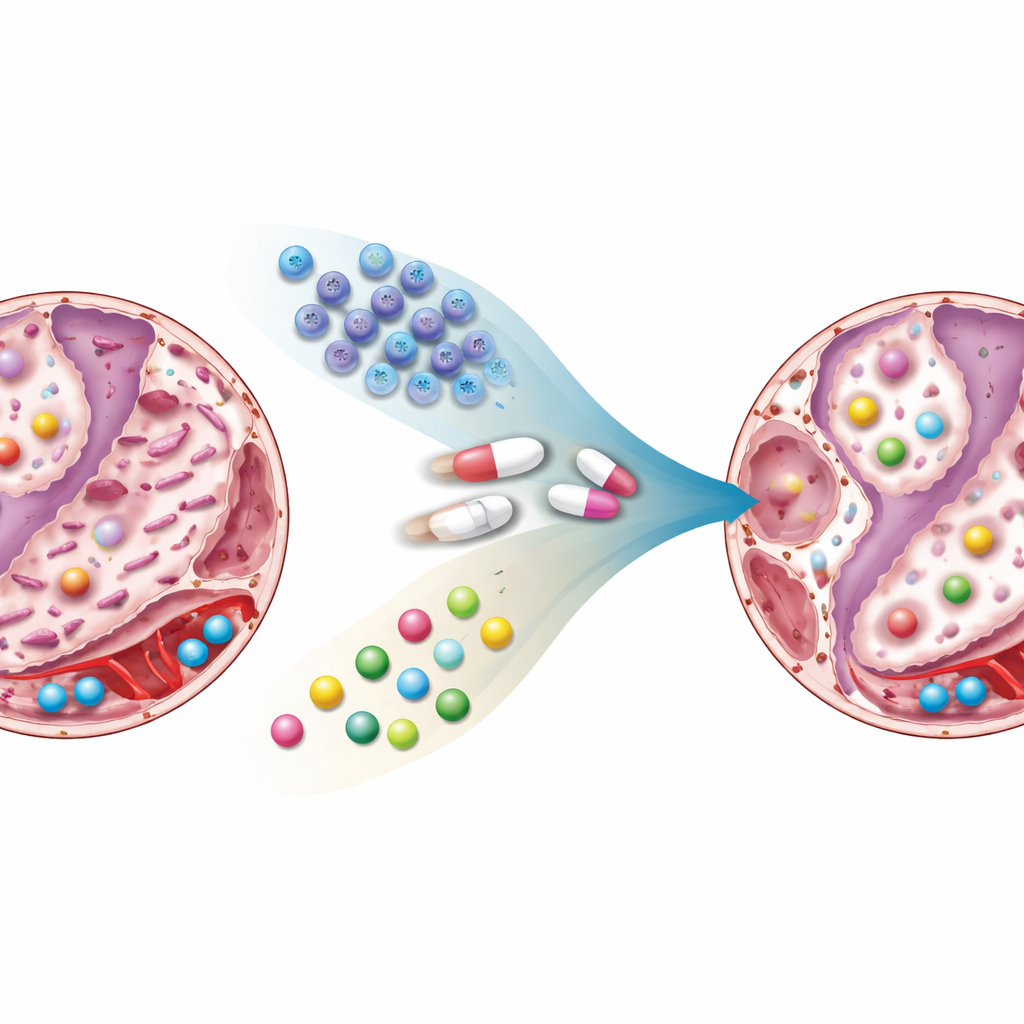
O que mudou nos pulmões e no sangue
A metformina ou as células-tronco isoladamente reduziram a cicatriz em certa medida, mas a terapia combinada produziu o efeito mais marcante: o tecido pulmonar parecia próximo do normal, com paredes mais finas, menos colágeno e menos áreas fibróticas. As assinaturas químicas contaram uma história similar. Em ratos fibróticos não tratados, muitos metabólitos ligados ao uso de açúcar, lipídios, hormônios do estresse e moléculas sinalizadoras estavam claramente alterados. Níveis de compostos associados à degradação da serotonina, produção de hormônios do estresse e certos lipídios e aminoácidos foram deslocados de formas que favorecem a progressão da fibrose. Com o tratamento, especialmente com a combinação, essas moléculas retornaram em direção ao padrão observado em ratos saudáveis. Algumas mudanças pareceram estar mais ligadas à metformina, outras às células-tronco, e algumas surgiram apenas quando ambas foram administradas juntas, sugerindo uma sinergia genuína.
Pistas para tratamentos futuros
Ao alinhar mudanças químicas com a cura tecidual, o estudo destaca nove pequenas moléculas no sangue e no tecido pulmonar que acompanham de perto a gravidade da doença e a resposta à terapia. Elas incluem marcadores do manejo de açúcares, equilíbrio energético, atividade hormonal e sinalização entre células. No futuro, tais moléculas poderiam servir como exames sanguíneos simples para monitorar como a fibrose está progredindo ou quão bem um tratamento está funcionando, sem necessidade de biópsias pulmonares repetidas. Igualmente importante, elas apontam para processos subjacentes que podem valer a pena ser alvo de novos fármacos ou combinações terapêuticas.
O que isso pode significar para os pacientes
Para um leitor leigo, a conclusão é que combinar metformina com células-tronco mesenquimais em um modelo de rato fez mais do que apenas retardar a cicatrização pulmonar — reverteu-a em parte e ajudou a restaurar um ambiente químico interno mais saudável. Embora este trabalho ainda esteja em estágio inicial, pré-clínico e realizado apenas em animais, ele sugere que atacar a fibrose por múltiplos ângulos ao mesmo tempo pode ser crucial. Se estudos futuros em humanos confirmarem esses achados, um comprimido familiar mais células de reparo cuidadosamente preparadas pode, um dia, oferecer às pessoas com fibrose pulmonar não apenas mais tempo, mas pulmões com funcionamento melhor.
Citação: Morsi, K., Abdelmoneim, T.K., Youssef, N.A. et al. Combined mesenchymal stem cells and metformin therapy modulates key macromolecular pathways in pulmonary fibrosis based on evidence from untargeted metabolomics. Sci Rep 16, 14641 (2026). https://doi.org/10.1038/s41598-026-46691-8
Palavras-chave: fibrose pulmonar idiopática, células-tronco mesenquimais, metformina, metabolômica, terapia para fibrose pulmonar