Clear Sky Science · fr
La thérapie combinée de cellules souches mésenchymateuses et de metformine module des voies macromoléculaires clés dans la fibrose pulmonaire : preuves issues de la métabolomique non ciblée
Pourquoi les poumons cicatrisés comptent
La fibrose pulmonaire idiopathique est une maladie pulmonaire implacable dans laquelle le tissu pulmonaire normalement spongieux est progressivement remplacé par une cicatrice rigide. Les personnes concernées peinent à respirer, et les médicaments actuels freinent surtout la progression sans vraiment réparer les lésions. Cette étude chez le rat explore une idée nouvelle : associer un médicament courant contre le diabète, la metformine, à des cellules réparatrices vivantes appelées cellules souches mésenchymateuses pour déterminer si, ensemble, elles peuvent à la fois assouplir les cicatrices pulmonaires et rétablir la chimie perturbée de l’organisme.
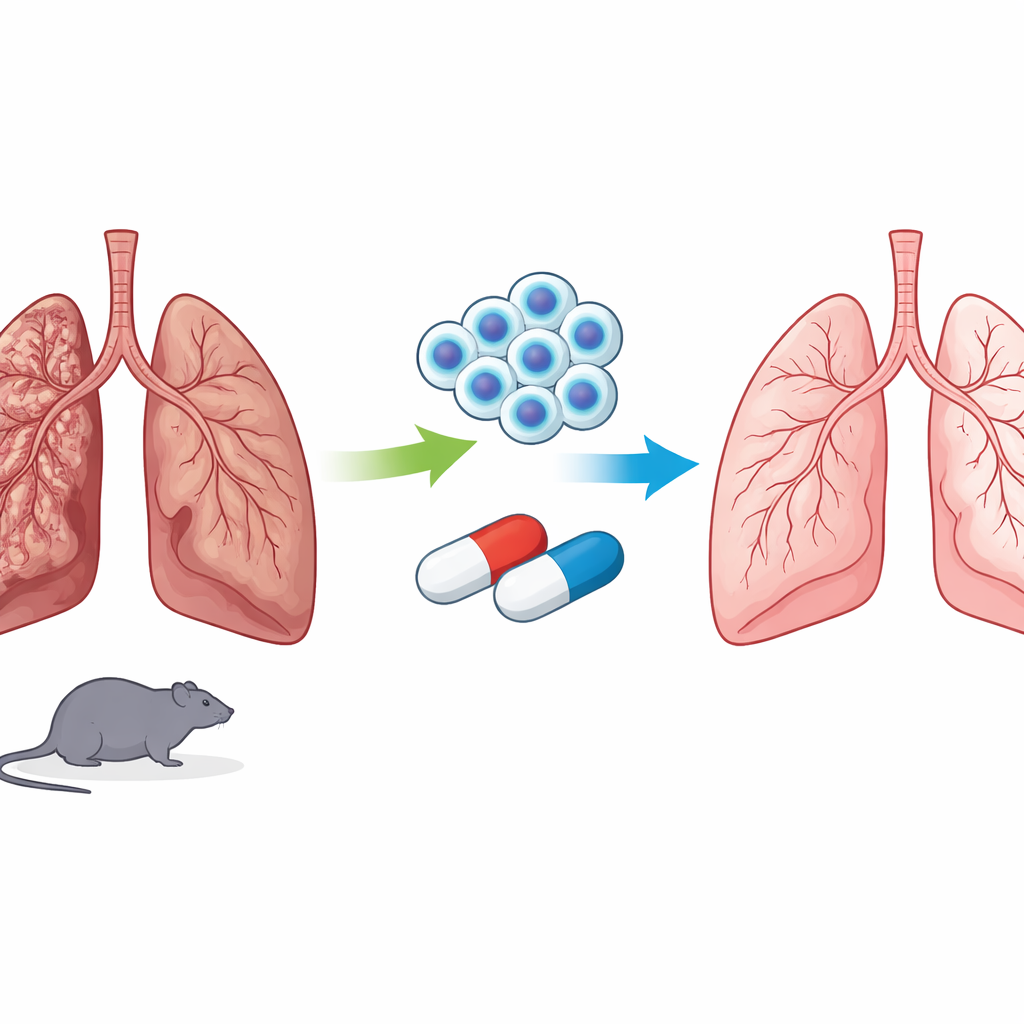
La cicatrisation dans les poumons
Dans la fibrose pulmonaire idiopathique, les minuscules sacs d’air des poumons s’épaississent et se déforment sous l’effet d’un dépôt de collagène et d’autres fibres. Le déclencheur exact reste inconnu, mais des lésions répétées des cellules qui tapissent ces alvéoles et une cicatrisation inadéquate alimentent un cercle vicieux d’inflammation, d’activation excessive des cellules productrices de cicatrices et de perte de la structure pulmonaire normale. L’espérance de vie après diagnostic est souvent de quelques années seulement. Les traitements approuvés peuvent ralentir la formation de nouvelles cicatrices mais inversent rarement les tissus déjà endommagés, aussi les chercheurs cherchent-ils des approches capables à la fois d’apaiser la maladie et d’aider les poumons à se reconstruire.
Deux aides : un médicament contre le diabète et des cellules réparatrices
La metformine est surtout connue comme un comprimé sûr et peu coûteux pour le diabète de type 2, où elle aide les cellules à mieux gérer l’énergie. Des travaux récents en laboratoire suggèrent qu’elle peut aussi réorienter les cellules qui forment des cicatrices dans le poumon vers un état moins nocif. Les cellules souches mésenchymateuses, prélevables dans des tissus comme le tissu adipeux ou la moelle osseuse, se dirigent vers les organes lésés et libèrent des molécules qui atténuent l’inflammation et soutiennent la réparation tissulaire. Parce que ces deux approches agissent de façons différentes — l’une en reprogrammant le métabolisme cellulaire, l’autre en calmant les réactions immunitaires et en favorisant la guérison — les auteurs ont supposé que les combiner pourrait offrir un avantage plus fort et plus complet que chacune prise isolément.
Tester la combinaison chez le rat
Pour explorer cette idée, l’équipe a utilisé un modèle standard de fibrose pulmonaire chez le rat dans lequel un agent chimiothérapeutique, la bléomycine, est administré directement dans la trachée pour déclencher la formation de cicatrices pulmonaires. Une fois la fibrose installée, les animaux ont reçu de la metformine, des cellules souches, les deux traitements ensemble ou aucun traitement. Les chercheurs ont examiné des coupes fines des tissus pulmonaires au microscope et mesuré aussi des centaines de petites molécules dans le sang et les échantillons pulmonaires à l’aide d’une technique avancée de chimie appelée métabolomique non ciblée. Cela leur a permis d’évaluer non seulement l’amélioration des cicatrices, mais aussi la manière dont la chimie interne de l’organisme évoluait sous chaque traitement.
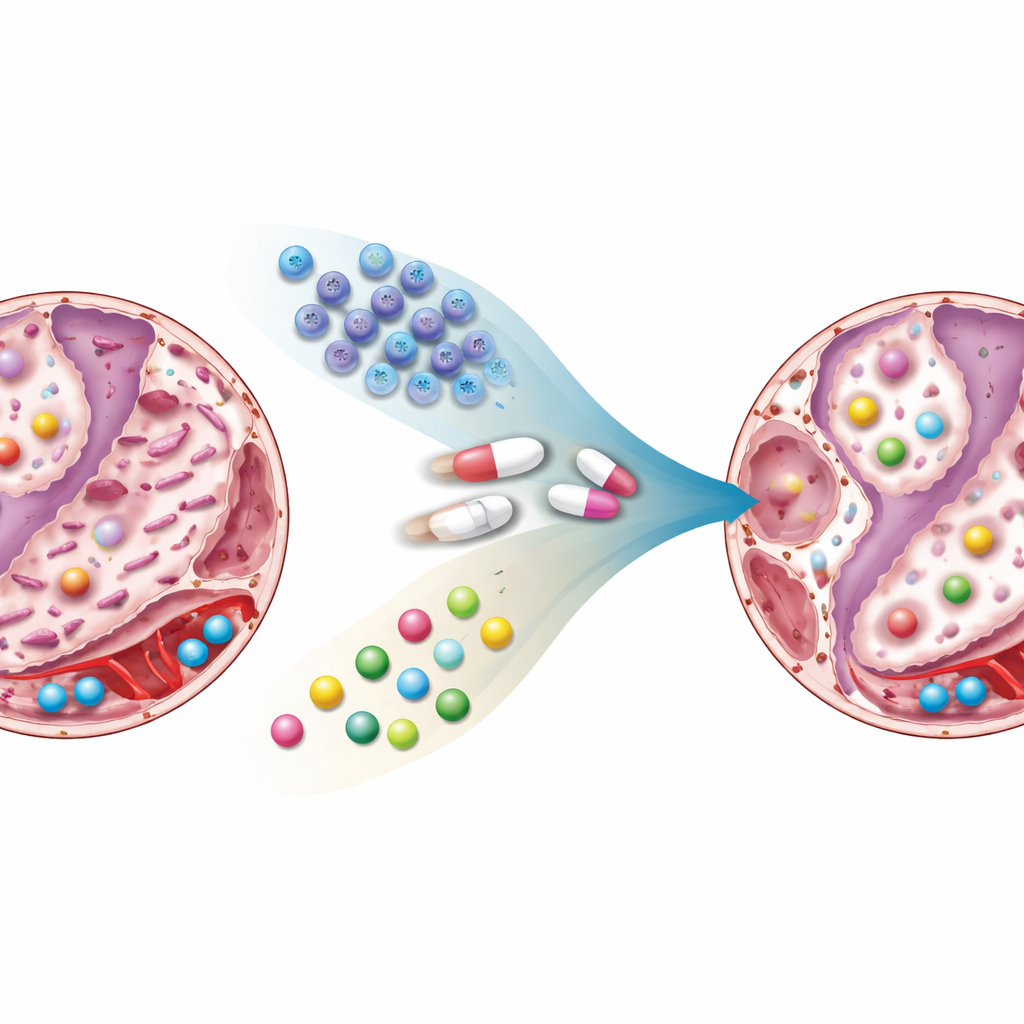
Ce qui a changé dans les poumons et le sang
La metformine ou les cellules souches prises séparément ont chacune réduit la cicatrisation dans une certaine mesure, mais la thérapie combinée a produit l’effet le plus frappant : le tissu pulmonaire apparaissait proche de la normale, avec des parois plus fines, moins de collagène et moins de foyers fibreux. Les empreintes chimiques racontent une histoire similaire. Chez les rats fibrosés non traités, de nombreux métabolites liés à l’utilisation des sucres, aux lipides, aux hormones du stress et aux molécules de signalisation étaient clairement perturbés. Les niveaux de composés associés à la dégradation de la sérotonine, à la production d’hormones de stress et à certains lipides et acides aminés évoluaient dans des sens favorisant la poursuite de la fibrose. Avec le traitement, en particulier la combinaison, ces molécules sont revenues vers le profil observé chez les rats sains. Certaines modifications semblaient davantage liées à la metformine, d’autres aux cellules souches, et d’autres encore n’apparaissaient que lorsque les deux étaient administrés ensemble, suggérant une véritable synergie.
Indices pour les traitements futurs
En alignant les modifications chimiques sur la guérison tissulaire, l’étude met en évidence neuf petites molécules dans le sang et le tissu pulmonaire qui suivent de près la sévérité de la maladie et la réponse au traitement. Il s’agit de marqueurs du métabolisme des sucres, de l’équilibre énergétique, de l’activité hormonale et de la signalisation cellule à cellule. À l’avenir, de telles molécules pourraient servir de tests sanguins simples pour surveiller la progression de la fibrose ou l’efficacité d’un traitement, sans recourir à des biopsies pulmonaires répétées. Tout aussi important, elles pointent vers des processus sous-jacents qui pourraient valoir la peine d’être ciblés par de nouveaux médicaments ou des combinaisons thérapeutiques.
Ce que cela pourrait signifier pour les patients
Pour un non-spécialiste, l’essentiel est que l’association de la metformine et des cellules souches mésenchymateuses dans un modèle animal a fait plus que ralentir la fibrose pulmonaire : elle a partiellement inversé les lésions et contribué à rétablir un environnement chimique interne plus sain. Bien que ces travaux soient encore à un stade préclinique et réalisés uniquement chez l’animal, ils suggèrent que combattre la fibrose sur plusieurs fronts simultanément pourrait être crucial. Si des études futures chez l’humain confirment ces résultats, un comprimé bien connu associé à des cellules réparatrices préparées avec soin pourrait un jour offrir aux personnes atteintes de fibrose pulmonaire non seulement plus de temps, mais des poumons mieux fonctionnels.
Citation: Morsi, K., Abdelmoneim, T.K., Youssef, N.A. et al. Combined mesenchymal stem cells and metformin therapy modulates key macromolecular pathways in pulmonary fibrosis based on evidence from untargeted metabolomics. Sci Rep 16, 14641 (2026). https://doi.org/10.1038/s41598-026-46691-8
Mots-clés: fibrose pulmonaire idiopathique, cellules souches mésenchymateuses, metformine, métabolomique, thérapie de la fibrose pulmonaire