Clear Sky Science · de
Kombinierte Therapie mit mesenchymalen Stammzellen und Metformin verändert zentrale makromolekulare Wege bei Lungenfibrose anhand von Befunden aus ungezielter Metabolomik
Warum vernarbte Lungen wichtig sind
Die idiopathische Lungenfibrose ist eine fortschreitende Lungenerkrankung, bei der normales, schwammiges Lungengewebe allmählich durch steifes Narbengewebe ersetzt wird. Betroffene haben Atemprobleme; die verfügbaren Medikamente verlangsamen meist nur den weiteren Abbau, reparieren aber selten den bereits entstandenen Schaden. Diese Studie an Ratten untersucht eine neue Idee: die Kombination eines gebräuchlichen Diabetesmittels, Metformin, mit lebenden Reparaturzellen, den mesenchymalen Stammzellen, um zu prüfen, ob sie zusammen sowohl das Narbengewebe aufweichen als auch das gestörte Stoffwechselgleichgewicht im Körper zurücksetzen können.
Narbenbildung in der Lunge
Bei der idiopathischen Lungenfibrose verdicken und verformen sich die kleinen Lungenbläschen, weil sich Schichten aus Kollagen und anderen Fasern ansammeln. Der genaue Auslöser ist unbekannt, doch wiederholte Schäden an den Zellen, die die Bläschen auskleiden, und fehlerhafte Wundheilung treiben einen Teufelskreis aus Entzündung, überaktiven narbenbildenden Zellen und Verlust der normalen Lungenstruktur voran. Die Überlebenszeit nach der Diagnose liegt oft nur bei wenigen Jahren. Bestehende zugelassene Medikamente können weiteres Narbenwachstum verlangsamen, kehren aber selten bereits beschädigtes Gewebe um, weshalb Forschende nach Behandlungen suchen, die die Krankheit beruhigen und gleichzeitig den Wiederaufbau der Lunge unterstützen.
Zwei Helfer: ein Diabetesmedikament und Reparaturzellen
Metformin ist vor allem als sicheres, kostengünstiges Tablettenpräparat für Typ‑2‑Diabetes bekannt, bei dem es den Zellen hilft, Energie effizienter zu nutzen. Neuere Laborarbeiten deuten darauf hin, dass es auch narbenbildende Zellen in der Lunge in einen weniger schädlichen Zustand umschalten kann. Mesenchymale Stammzellen, die aus Geweben wie Fett oder Knochenmark gewonnen werden können, finden geschädigte Organe und setzen Moleküle frei, die Entzündungen dämpfen und die Gewebereparatur fördern. Da diese beiden Therapien auf unterschiedliche Weise wirken – das eine durch Umprogrammierung des Zellstoffwechsels, das andere durch Beruhigung von Immunreaktionen und Förderung der Heilung – vermuteten die Autoren, dass ihre Kombination einen stärkeren, umfassenderen Nutzen bieten könnte als jede Behandlung allein.
Test der Kombination an Ratten
Um diese Idee zu prüfen, verwendete das Team ein etabliertes Rattenmodell der Lungenfibrose, bei dem ein Chemotherapeutikum, Bleomycin, direkt in die Luftröhre verabreicht wird, um Narbenbildung in der Lunge auszulösen. Nachdem sich die Fibrose entwickelt hatte, erhielten die Tiere Metformin, Stammzellen, beide Behandlungen zusammen oder keine Behandlung. Die Forschenden untersuchten dünne Lungengewebeschnitte unter dem Mikroskop und maßen zudem Hunderte kleiner Moleküle in Blut- und Lungenproben mit einer fortgeschrittenen chemischen Methode, der ungezielten Metabolomik. Dadurch konnten sie nicht nur sehen, ob sich die Narbenbildung verbesserte, sondern auch, wie sich die innere Chemie des Körpers bei jeder Behandlung verschob.
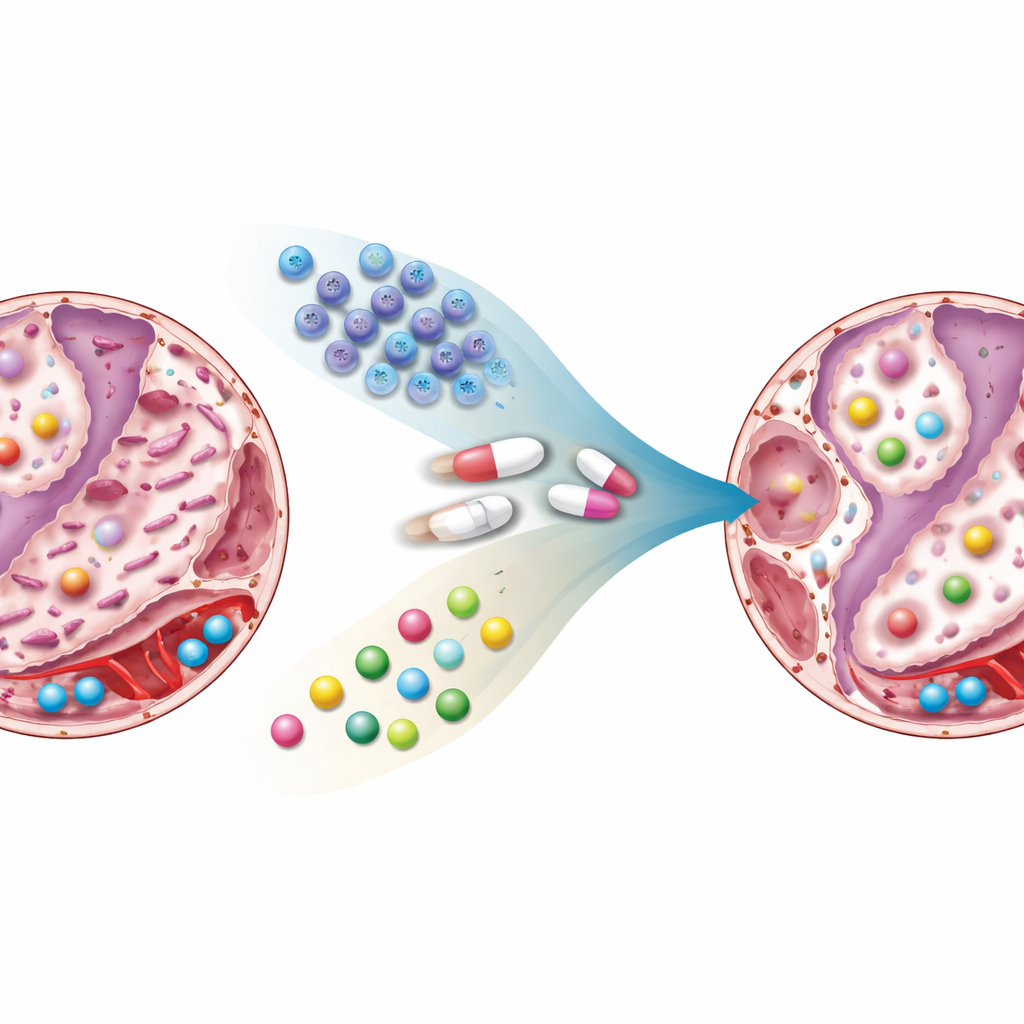
Was sich in Lunge und Blut veränderte
Metformin oder Stammzellen allein verringerten jeweils in gewissem Maß die Narbenbildung, doch die Kombinationstherapie zeigte den deutlichsten Effekt: das Lungengewebe ähnelte weitgehend normalem Gewebe, mit dünneren Wänden, weniger Kollagen und weniger fibrotischen Herden. Die chemischen Fingerabdrücke erzählten eine ähnliche Geschichte. Bei unbehandelten fibrotischen Ratten waren viele Metabolite, die mit Zuckerstoffwechsel, Fetten, Stresshormonen und Signalmolekülen zusammenhängen, deutlich gestört. Spiegel von Verbindungen, die mit dem Abbau von Serotonin, der Produktion von Stresshormonen sowie bestimmten Lipiden und Aminosäuren in Verbindung stehen, verschoben sich in Richtung einer Situation, die anhaltende Narbenbildung begünstigt. Unter Behandlung, besonders bei der Kombination, näherten sich diese Moleküle wieder dem Muster gesunder Ratten an. Manche Veränderungen ließen sich stärker Metformin zuordnen, andere den Stammzellen, und einige traten nur bei gemeinsamer Gabe auf, was auf echte Synergie hinweist.
Hinweise für künftige Therapien
Durch das Gegenüberstellen chemischer Veränderungen und Gewebeheilung hebt die Studie neun kleine Moleküle in Blut und Lungengewebe hervor, die eng mit dem Schweregrad der Erkrankung und der Therapieantwort korrelieren. Dazu gehören Marker für Zuckerumgang, Energiehaushalt, Hormonaktivität und Zell‑zu‑Zell‑Signalgebung. Solche Moleküle könnten künftig als einfache Bluttests dienen, um zu überwachen, wie die Fibrose voranschreitet oder wie gut eine Behandlung wirkt, ohne wiederholte Lungenbiopsien vornehmen zu müssen. Ebenso wichtig sind sie Hinweise auf zugrunde liegende Prozesse, die sich als Ziel für neue Medikamente oder Kombinationen anbieten könnten.
Was das für Patientinnen und Patienten bedeuten könnte
Für Laien lautet die Kernaussage: Die Kombination von Metformin mit mesenchymalen Stammzellen bewirkte in einem Rattenmodell mehr als nur eine Verlangsamung der Narbenbildung – sie kehrte diese teilweise um und half, ein gesünderes inneres chemisches Milieu wiederherzustellen. Diese Arbeit befindet sich noch in einem frühen präklinischen Stadium und wurde nur an Tieren durchgeführt, deutet aber darauf hin, dass ein gleichzeitiger Angriff auf die Fibrose aus mehreren Richtungen wichtig sein könnte. Bestätigen künftige Studien am Menschen diese Befunde, könnte eine vertraute Tablette zusammen mit sorgfältig vorbereiteten Reparaturzellen eines Tages Menschen mit Lungenfibrose nicht nur mehr Lebenszeit, sondern auch besser funktionierende Lungen bieten.
Zitation: Morsi, K., Abdelmoneim, T.K., Youssef, N.A. et al. Combined mesenchymal stem cells and metformin therapy modulates key macromolecular pathways in pulmonary fibrosis based on evidence from untargeted metabolomics. Sci Rep 16, 14641 (2026). https://doi.org/10.1038/s41598-026-46691-8
Schlüsselwörter: idiopathische Lungenfibrose, mesenchymale Stammzellen, Metformin, Metabolomik, Therapie der Lungenfibrose